Что такое
Формирование интрамурального миоматозного узла происходит из клеток миометрия, которые располагаются в средних слоях. Опухолевое новообразование является доброкачественным и не проникает в просвет.
Патологический процесс диагностируется в редких случаях. Это объясняется максимально заполненным пространством мышцами в маточной полости. Именно это выступает провоцирующим фактором к быстрому распространению опухолевого новообразования.
Миоматозные узлы интрамурального типа классифицируются на одиночные, представляющие собой отдельно сформированные наросты, не соприкасающиеся между собой, и множественные, когда формируется несколько опухолевидных узлов, постепенно сливающихся в один.
Интрамуральная миома матки: что это, лечение, симптомы
Столкнувшись с интрамуральной миомой матки, что это такое необходимо знать каждой женщине. В большинстве случаев миома поражает тело матки, но также миоматозные узлы могут располагаться в шейке детородного органа. Состоят новообразования из мышечных клеток половой системы женщины, но могут включать в себя и фиброзную ткань (фибромиома) или гладкомышечные волокна (лейомиома).
Длительное время (иногда даже десятками лет) миома протекает бессимптомно, потому часто женщина, не посещающая регулярно гинеколога, даже не догадывается о своем заболевании. Развитие интрамуральной миомы больших размеров может стать причиной бесплодия или выкидыша, если женщине удалось забеременеть.
Несмотря на то что гормонозависимое новообразование может само исчезнуть в период климакса, ждать этого нельзя, так как может произойти перекрут ножки узла, его некроз или разрыв, что несет угрозу жизни.
Что такое интрамуральная миома матки
Интрамуральная миома, формирующаяся в детородном органе женщины, это доброкачественное новообразование, развивающееся в мышечном слое (миометрии). Это самый обширный слой органа, с внутренней стороны он покрыт эндометрием, а с внешней – серозной оболочкой.
Интрамуральный узел очень распространен в онкологии. При формировании миоматозных образований здоровые мышечные клетки и сосуды замещаются фиброзными и соединительнотканными элементами.
При прорастании мышечного слоя развивается новообразование субмукозно-интерстициального вида, а при вовлечении в патологию периферии – интрамурально-субсерозного.
Миома может быть одиночной, но более часто она оказывается множественной, когда по разным частям матки расположены узлы разных размеров. Опухоль может иметь длинную ножку или расти на широком основании. Первая более опасна своими осложнениями. Интрамуральный вид миом является самым благоприятным при условии, что она имеет небольшие размеры и не прорастает в другие слои органа. 
Лечение
Способы лечения интрамуральной миомы подбираются в зависимости от типа опухоли, ее размеров, возраста пациентки, ее желания сохранить репродуктивную функцию, скорости роста узлов, а также общего состояния женщины.
В подавляющем числе случаев женщинам, не достигшим сорокалетнего возраста, проводится консервативное лечение или органосохраняющие хирургические операции. Женщинам в постменопаузе проводится резекция матки или ее полное удаление.
Для стабилизации гормонального фона применяется гормонотерапия. 
Консервативное лечение
Терапия консервативными методами не помогает избавиться от миомы, однако с помощью применяемых препаратов можно устранить кровотечение и степень компрессии соседних органов.
Такое лечение показано только при небольших единичных интрамуральных миоматозных узлах при их медленном росте. Доктора прибегают к назначению нестероидных противовоспалительных препаратов, которые обезболивают, а также железосодержащих препаратов для устранения анемии.
При обильных кровотечениях необходим прием кровоостанавливающих лекарственных средств.
Гормональное лечение
Данный способ часто используется при лечении интрамуральной миомы, и обязательно при гормональной этиологии заболевания. Препараты должны подбираться в индивидуальном порядке.
Врачи могут назначить:
- Антиандрогены, например, лекарство Даназол, снижающее в крови уровень андрогенов и оказывающее воздействие на гонадотропины. При помощи таких препаратов можно добиться замедления и даже прекращения роста новообразования.
- Антиэстрогены, к примеру, Тамоксифен. Это селективный модулятор, воздействующий на рецепторы эстрогенов в матке.
- Агонисты гонадотропных гормонов, нормализующие уровень эстрогенов.
- Антигестагенные лекарства, такие как Мифепристон, Гинепристон или Женале, блокирующие гестагенные рецепторы.
- Гестагены – естественные гормоны, которые понижают содержание в крови эстрогенов. К гестагенным препаратам относятся Дюфастон и Прогестерон.
- Комбинированные оральные контрацептивы (КОК) для рассасывания опухолей не более двух сантиметров в диаметре.
Ни в коем случае гормонотерапию нельзя назначать себе самостоятельно, так как при неправильном подборе медикаментов и лечении без контроля УЗИ можно добиться противоположных результатов.
Хирургические методы
Существует много оперативных способов удаления миомы. Некоторые из них малоинвазивные, другие более травматичные.
Операцию обязательно проводят, если:
- у больной уже наступила менопауза,
- женщина на сто процентов уверена, что больше не хочет рожать,
- отмечается быстрый рост узлов,
- опухоль имеет большие размеры,
- врач подозревает наличие саркомы,
- опухоль сильно мешает работе соседних органов,
- присутствуют очень большие кровопотери и тяжелая анемия.
Оперативное вмешательство может осуществляться разными методами в зависимости от размера узлов:
- эмболизация – миоматозный узел подвергают эмболизации (блокировке сосудов, питающих новообразование),
- лапароскопическая или чрезвлагалищная миомэктомия – в ходе операции пораженные ткани удаляются с узлом,
- гистерэктомия – ампутация матки лапаротомическим доступом,
- вапоризация – выпаривание либо заморозка интрамуральной миомы.
Очень распространенный метод удаления небольших новообразований на широком основании является ФУЗ-абляция, при которой на опухоль под контролем магнитно-резонансной томографии оказывается воздействие ультразвуковых волн. 
Физиотерапия
При помощи физиотерапии можно добиться стабилизации работы нервной системы и выравнивания гормонального фона. При помощи данного метода нормализуется менструальный цикл, уменьшается объём выделяемой крови и улучшается общее состояние пациентки. В физиотерапевтическое лечение входят:
- Электрофорез,
- Магнитная терапия,
- Теплые ванны с радоном или минералами.
Такое лечение не проводится во время менструаций, необходимо выждать неделю после окончания менструального цикла.
Миома и беременность
При наличии интрамуральной миомы вполне может наступить беременность, и женщина может даже нормально выносить и родить ребенка. Но в ряде случаев происходят выкидыши, нарушения в развитии плода и прочие осложнения. Во время вынашивания ребенка важную роль играет локализация миоматозного узла.
При интрамурально-субмукозной миоме матки полость органа деформируется, оставляя меньше места для плода, что сказывается на его развитии. Если новообразование располагается недалеко от плаценты и питается из одной сети сосудов, то это приводит к нарушению питания плода или к прерыванию беременности.
Также возможно отторжение плаценты.
При гормональной этиологии заболевания во время беременности может произойти регресс интрамуральной миомы. Если этого не произошло, то узел интрамуральной миомы удаляется после родов.
Роды в таком случае проводятся путем кесарева сечения. А в период беременности также существуют показания к хирургическому вмешательству:
- Миома быстро растет,
- Возникло дородовое кровотечение,
- Развилась острая гипоксия (кислородное голодание) плода.
Операцию проводят очень аккуратно. Если пациентка не нуждается в срочном удалении узла, то на протяжении всей беременности ее наблюдают при помощи УЗИ.
Прогноз и профилактика
В большинстве случаев интрамуральная миома не несет опасности для здоровья женщины, но ее надо наблюдать и при необходимости лечить. К профилактическим мероприятиям относятся:
- своевременное лечение инфекций и воспалений половой системы,
- избегание абортов,
- грамотный прием оральных контрацептивов,
- наблюдение за гормональным фоном,
- ведение здорового образа жизни.
Исключение факторов риска может снизить риск возникновения интрамуральной миомы.
Источник: https://eraminerals.ru/onkologiya/intramuralnaya-mioma-matki-prichiny-priznaki-lechenie
Причины
До настоящего времени точные факторы, провоцирующие формирование интрамуральных узлов в матке, так и не были установлены. Согласно мнению некоторых ученых, патологический процесс может начать развиваться на фоне:
- нарушений менструального цикла (сильные кровопотери, ранее наступление месячных);
- проведенного хирургического вмешательства относительно органов репродуктивной системы (аборты, кюретаж и прочие);
- самопроизвольного выкидыша;
- кормления грудью сроком, менее полугода;
- чрезмерного веса женщины;
- наличия хронических воспалений, поражающих органы малого таза;
- частых стрессовых ситуаций;
- развития патологий, затрагивающих эндокринную систему;
- ведения малоподвижного образа жизни;
- неправильного использования гормональных препаратов и контрацептивов;
- наследственной предрасположенности.
По теме
- Женская репродуктивная система
Отличия цитологии от кольпоскопии
- Наталья Геннадьевна Буцык
- 6 декабря 2021 г.
Кроме того, в результате проведенных исследований была доказана гормональная зависимость заболевания. В подтверждение этого ученые предоставили определенные факты:
- развитие миомы отмечается в результате повышенной концентрации эстрогенов, что наблюдается в репродуктивном возрасте, а также ее самостоятельное исчезновение в менопаузный период;
- в доброкачественных новообразованиях присутствуют рецепторы к половым гормонам.
Развитию интрамурального узла в маточном теле также могут способствовать аденоматоз, эндометриоз и сахарный диабет.
Интрамуральная миома матки: симптомы, показания к удалению
Гормональные перестройки у женщин детородного возраста приводят к развитию гиперпластических процессов половых органов. Они могут иметь доброкачественный и злокачественный характер.
По статистике 30% женщин старше 35 лет сталкиваются с миомой матки, а процент бессимптомного развития заболевания еще выше. Его развитие не всегда можно предотвратить, но снизить вероятность возникновения возможно.
О заболевании
Интрамуральная миома – это доброкачественное разрастание гладких мышечных клеток матки, название определяется расположением узлов – в толще миометрия. В отличие от нее субмукозные узлы растут под слизистой оболочкой, эндометрием, а субсерозные расположены ближе к наружной поверхности матки.
Об органе
Матка – это непарный мышечный орган, она предназначена для вынашивания и рождения детей. Внутренний эпителиальный слой создает условия для прикрепления оплодотворенной яйцеклетки и развития эмбриона.
Мышечная стенка образована тремя слоями клеток, которые расположены в трех направлениях – снаружи и внутри продольно, а между ними – круговым способом. Их сокращение во время родов выталкивает наружу ребенка.
Симптомы
В половине случаев миома протекает бессимптомно. Симптомы становятся заметными при сдавливании соседних органов, когда матка увеличивается в размерах за счет больших узлов. Некоторые признаки появляются вследствие деформации органа. Симптомы:
- Обильные и продолжительные менструации связаны с изменением формы внутренней поверхности матки, ухудшением отторжения эндометрия и возможной его гиперплазией.
- Кровотечения между месячными также связаны с высоким уровнем эстрогенов и гиперпластическими процессами в слизистой оболочке.
- Болезненные менструальные кровотечения по причине затруднения отделения эндометрия.
- Боль внизу живота возникает при нарушении кровотока в узлах из-за сдавления питающих сосудов.
- Обильные кровопотери вызывают развитие анемии, которая сопровождается головокружением, учащением сердцебиения.
- Большая миома сдавливает соседние органы – мочевой пузырь и прямую кишку, что приводит к расстройству мочеиспускания и дефекации.
- Нарушение питания крупной миомы вызывает ее некроз. Это сопровождается сильной болью, повышением температуры, интоксикацией, выделениям из половых путей кровяных сгустков.
- Бесплодие, выкидыши, кровотечения во время беременности и после родов следствие изменения формы матки, нарушения гормональной регуляции.
Клиническая картина
Формирование миоматозных узлов происходит под влиянием циклического повышения уровня гормонов. Предположительно, с каждым менструальным циклом происходит накопление поврежденных миоцитов, в которых нарушен механизм апоптоза, запрограммированной гибели при повреждении.
Воздействие повреждающих факторов усугубляет процесс. Но на первых этапах для роста фибромиомы достаточно воздействия обычной концентрации эстрогенов, которое колеблется на протяжении цикла.
Постепенно в патологическом очаге формируются механизмы самоподдержания роста – соединительная ткань начинает синтезировать эстроген из андрогенов, уровень гормонов в крови перестает иметь значение. Скорость развития саморегуляции определяет характер роста – быстро или медленно будет увеличиваться патологический очаг, или на определенном этапе он прекратит увеличиваться.
Мелкие узлы долго могут себя не проявлять и обнаруживаются при УЗИ малого таза случайно. Более крупные и множественные образования сопровождаются выраженной симптоматикой и заставляют обратиться с жалобами к врачу. Отказ женщины от необходимого лечения приводит к дальнейшему росту миомы.
Сдавливаются окружающие органы, увеличивается размер живота. Частые обильные кровотечения обескровливают, приводят к развитию анемии иногда тяжелой степени. Порой такие состояния требуют экстренных мероприятий по удалению матки и переливанию крови.
Лишение матки гормональных стимулов приводит к регрессу узлов. Этого можно добиться приемом гормональных препаратов или со временем с наступлением климакса.
Диагностика
Применяются следующие методы диагностики:
- Обнаружить миому можно при осмотре гинеколога. Врач отметит уплотнение матки, изменение ее формы, размера, появление бугристости. С помощью гинекологических зеркал интрамуральную миому рассмотреть нельзя. Но по смещению шейки матки можно предположить ее наличие.
- Гистероскопия – осмотр полости матки специальным датчиком изнутри позволяет визуально оценить состояние узла.
- МРТ и КТ – рентгенологические методы, производят серию послойных снимков. МРТ более чувствительный к мягким тканям, отображает узлы минимальных размеров, уточняет их локализацию, расположение относительно соседних органов.
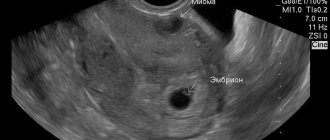
- Информативно УЗИ малого таза, с его помощью обнаруживаются даже небольшие узлы, которые требуют дальнейшего регулярного наблюдения.
В этом видео можно посмотреть, как выглядит узел на УЗИ:
Терапия
Лечение ставит цели устранить симптомы миомы, связанные с кровотечениями и давлением на соседние органы, сохранить при этом орган и детородную функцию. Показания для консервативной терапии:
- небольшие размеры миомы (до 12 недель беременности);
- единичные узлы (не более 1-2);
- медленный рост очага;
- интрамуральная локализация миомы;
- нет болевого синдрома и обильных кровотечений.
Гормонотерапия
Подбор препарата для лечения всегда индивидуален. Используют следующие группы:
- Гестагены. Естественный гормон второй фазы менструального цикла, понижает уровень эстрогена. Для лечения применяют прогестерон или Дюфастон, который можно применять даже при беременности. Внутриматочная спираль «Мирена» также эффективна в отношении миомы.
- Антигестагенный препарат Мефипристон применяют дважды в цикл при маленьких узлах.
- Агонисты гонадотропин-релизинг гормона снижают концентрацию эстрогенов, что приводит у уменьшению узла.
- Тамоксифен – селективный модулятор рецепторов эстрогенов обладает антиэстрогенным действием.
- Антиандрогенные препараты (Даназол) за счет снижения андрогенов оказывают влияние на гонадотропины, что сдерживает рост узла.
- Комбинированные оральные контрацептивы помогут в лечении маленьких узлов до 2 см в диаметре.
Прочие лекарственные средства
Другие лекарственные препараты используются для снятия симптомов и последствий миомы:
- Нестероидные противовоспалительные средства нужны для устранения болевого синдрома. Эффективны Анальгин, Нимесулид, Мелоксикам, Кеторолак.
- Препараты железа необходимы для лечения анемии. Применяют Сорбифер, Мальтофер, Тотему.
- Кровоостанавливающие средства нужны при обильном кровотечении, эффективен Этамзилат в уколах или таблетках.
Народные средства
Народная медицина не может использоваться в качестве самостоятельного метода лечения. Она применяется после согласования с врачом как дополнительная поддерживающая терапия:
- 4 чайных ложки семян льна заваривают 0,5 л кипятка, кипятят 10 минут. Принимают в течение 2 недель по полстакана трижды в день до еды.
- Свежевыжатый картофельный сок по 100 г принимается натощак в течение 3 месяцев.
- Настойка пустырника по 30 капель два раза в день пьют на протяжении месяца.
- Отвар из смеси крапивы, лопуха, барбариса, тысячелистника, гвоздики, пастушьей сумки обладает кровоостанавливающим действием.
ФУЗ-абляция
Фокусированный ультразвук – разрушение миомы неинвазивным способом с помощью ультразвука под контролем МРТ производится следующим образом:
- До процедуры проводят обследование с определением локализации, размеров узлов. Невозможно использовать метод при субмукозных и субсерозных узлах на ножке или размерах более 500 см3.
- Рассчитывается расстояние до узлов.
- Выполняются соответствующие настройки аппаратуры.
- Под контролем МТР ультразвуком воздействуют на узел. Наркоз и обезболивание на этом этапе не нужны.
- После процедуры назначаются анальгетики.
Операция
Хирургическое лечение возможно радикальное – удаление органа, консервативно-пластическое – миомэктомия.
Показания
К удалению матки прибегают в следующих случаях:
- Нет необходимости в сохранении детородной функции.
- Размер миомы более 15-16 недель беременности.
- Быстрый рост узла.
- Увеличение опухоли в постменопаузе.
- Подозрение на саркому.
- Нарушение функции соседних органов.
- Кровотечения, приводящие к развитию анемии.
Процесс операции
- Общая анестезия.
- Доступ в брюшную полость лапароскопически при небольшом размере миомы. Если размер матки более 16-18 недель, проводят лапаротомию.
- Перевязываются сосуды, питающие матку.
- Отсекаются придатки, шейка сохраняется.
- Матка освобождается от связок и удаляется. Проводится ревизия яичников на предмет опухолей.
- Проверка надежности гемостаза.
- Послойное ушивание брюшной полости.
- На рану – асептическая повязка.
Реабилитация
После операции в течение месяца продолжают профилактику тромбозов (компрессионное белье, низкие дозы аспирина). После удаления матки для предотвращения кастрационного синдрома назначают заместительную гормонотерапию. После удаления узлов через 1, 3 и 6 месяцев выполняют контрольное УЗИ.
Прогноз
При своевременном лечении прогноз благоприятный. В детородном возрасте можно сохранить репродуктивную функцию и добиться наступления беременности.
Рецидив возможен, если при лечении были удалены не все узлы (например, при ФУЗ-абляции).
Профилактика
Чтобы не заболеть, нужно придерживаться таких принципов:
- Беречься от инфекций, своевременно лечить воспалительные заболевания.
- Отказаться от абортов.
- Вести полноценную половую жизнь.
- Родить хотя бы 2 детей.
- Контролировать вес, правильно питаться, избегать гиподинамии.
- Лечить другие эндокринные заболевания.
Для профилактики рецидива:
- Придерживаться здорового образа жизни, при ожирении избавиться от лишних килограммов.
- Избегать стрессов.
- При необходимости приема гормональных препаратов строго следовать назначениям.
- Использовать внутриматочную гормональную систему «Мирена».
Отзывы
Источник: https://stoprak.info/vidy/zhenskix-polovyx-organov/matka/osobennosti-intramuralnoj-miomy.html
Симптомы
Интрамуральный узел – это гинекологическое заболевание, поддающееся терапии. Однако, для достижения положительного результата важно не только знать, что это болезнь доброкачественного характера, но и понимать, как она может проявляться.
Среди основных признаков, указывающих на развитие патологического процесса, выделяют следующие:
- Увеличение менструального цикла и обильное количество выделений. Иногда могут наблюдаться сгустки крови.
- Регулярные боли в месте расположения маточного тела. Часто болезненные ощущения могут отдавать в поясничный отдел или нижние конечности.
- Сильная болезненность в период менструации, дискомфорт в нижней части живота.
- Кровотечения, возникающие не только в период месячных, которые могут спровоцировать кроме большой потери крови, еще и анемию.
- Патологии мочевого пузыря, вызванные сдавливанием органа, что сопровождается частыми позывами к мочеиспусканию.
- Нарушение оттока лимфы, что может привести к застою лимфы в нижних конечностях.
- Заболевания кишечника и проблемы с его испражнением по причине его сдавливания в результате увеличения интрамурального узла в размерах.
По теме
- Женская репродуктивная система
Эхопризнаки аденомиоза
- Ольга Владимировна Хазова
- 4 декабря 2021 г.
Выраженность симптоматики, которой сопровождается формирование узелкового новообразования, будет зависеть от нескольких факторов:
- место локализации миоматозной опухоли;
- параметры размеров;
- интенсивность распространения узлов.
В большинстве случаев развитие патологического процесса длительное время протекает бессимптомно. Формирование узлов происходит в малом тазу или с внешней стороны стенок матки.
В результате того, что симптоматика на данном этапе будет слабой, заболевание может быть диагностировано уже на позднем сроке. В этом случае уже будет идти речь о формировании подсерозного субмукозного узла.
Симптомы развивающейся патологии
Миоматозный узел представлен в виде переплетающихся гладкомышечных волокон, может быть как единичным элементом, так и множественным. В зависимости от места расположения миоматозного узла его классифицируют по видам:
- интерстициальный узел (интрамуральный)- локализуется непосредственно в мышечном слое матки и является наиболее распространенной формой миомы;
- субсерозный миоматозный узел (подбрюшинный) чаще всего представлен в виде множественных элементов, произрастающих из широкого основания или на тонкой ножкеза пределами матки;
- подслизистый узел (субмукозная миома) — прорастает в полость матки, деформируя ее;
- межсвязочный узел (интралигаментарная миома матки) произрастает в направлении брюшной полости, постепенно расслаивая листки широкой маточной связки.
В отличие от субсерозного узла, интрамуральный сложнее поддается ранней диагностике. Обильные кровянистые выделения, как основной признак патологии, женщины нередко списывают на нарушение менструального цикла, связанного с гормональной перестройкой организма или воспалением.
Определить присутствие интерстициального миоматозного узла без ультразвукового исследования или магнитно-резонансной томографии сложно, если заболевание только развивается. При инструментальном методе исследования органов малого таза(УЗИ) можно обнаружить круглые очаги в мышечном слое матки, которые отличаются пониженной эхогенностью. Определив направление роста интерстициального узла, можно спрогнозировать появление и других (субмукозных и субсерозных) в будущем. Сегодня чаще используют ультразвуковые томографы, с помощью которых можно получить более отчетливое трехмерное изображение.
Делая выбор в пользу малоинвазивного метода, нередко прибегают к диагностической лапароскопии (например, если миоматозный узел по задней стенке). Такая диагностика необходима и в случае затруднительного диагноза, когда подозревают опухоль в брюшной полости или в забрюшинном пространстве.
В момент диагностического исследования врач может поставить такой диагноз, как фибромиома, лейомиома или миома. Фактически это одно и то же, так как существенных различий в методах лечения нет.
Интрамуральный (интерстициальный) узел женщина может подозревать при наличии таких симптомов:
- обильные менструации;
- межменструальные кровянистые выделения;
- боли разной интенсивности внизу живота, иррадиирущие в поясничный отдел и кишечник;
- постоянный болевой синдром в области таза;
- анемия, связанная с кровопотерей;
- нарушение мочеиспускания и дефекации при больших размерах узла.
Выраженный болевой синдром и обильные менструальные выделения – сигнал для обращения за неотложной медицинской помощью во избежание маточного кровотечения и связанных с ним опасных состояний.
Пренебрегая регулярными профилактическими осмотрами и консультациями гинеколога при волнительных моментах, женщина увеличивает риск возникновения непоправимых последствий.
Диагностика
Выявление интрамурального новообразования не вызывает сложностей. Диагноз может быть поставлен специалистом уже после проведения двуручного осмотра. На развитие патологии будет указывать деформирование маточного тела.
Чтобы подтвердить подозрения, специалист назначает дополнительные методы диагностического обследования.
Ультразвуковое исследование
Один из распространенных и доступных способов. Для получения более достоверной информации рекомендуется использовать трансвагинальный датчик.
Гистероскопия
Данная методика позволяет получить еще более точные результаты относительно развития патологического процесса. Процедура заключается в заборе фрагмента эндометрия, а также в установлении наличия некроза узелкового новообразования.
Компьютерная и магниторезонансная томография
Для определения места локализации и степени распространения опухолевых наростов назначается КТ и МРТ. Такой способ обследования также дает возможность установить повреждение рядом расположенных органов.
В особенности подобное исследование необходимо при подозрении на опухоль яичников, маскирующуюся под миоматозную патологию, на что могут указывать схожие признаки на начальной стадии процесса.
Лапароскопия
Лапароскопическая диагностика позволяет не только точно поставить диагноз, но еще и максимально четко описать клинику заболевания. В процессе исследования возможно удаление патологического нароста.
Народные средства
Народная медицина не может использоваться в качестве самостоятельного метода лечения. Она применяется после согласования с врачом как дополнительная поддерживающая терапия:
- 4 чайных ложки семян льна заваривают 0,5 л кипятка, кипятят 10 минут. Принимают в течение 2 недель по полстакана трижды в день до еды.
- Свежевыжатый картофельный сок по 100 г принимается натощак в течение 3 месяцев.
- Настойка пустырника по 30 капель два раза в день пьют на протяжении месяца.
- Отвар из смеси крапивы, лопуха, барбариса, тысячелистника, гвоздики, пастушьей сумки обладает кровоостанавливающим действием.
Может ли перерасти в рак
На развитие онкологического процесса влияет несколько факторов:
- избыточная масса тела;
- частые стрессы;
- повышенные физические нагрузки;
- травмирование;
- ведение неправильного образа жизни;
- несбалансированное питание;
- прогревание миоматозного узла.
По теме
- Женская репродуктивная система
Надо ли удалять кисту яичника, если она не беспокоит
- Ольга Владимировна Хазова
- 4 декабря 2021 г.
Если узелковое новообразование начинает активно расти, это еще не повод для беспокойства, что опухоль перерождается в злокачественную форму. В большинстве случаев такое состояние может возникать в результате отечности или при дегенерации патологического процесса.
Вне зависимости от того, какие изменения происходят в женском организме, необходимо сразу обратиться за помощью к специалисту. Среди основных негативных симптомов, указывающих на злокачественность патологии, выделяют:
- влагалищные выделения, не характерные для миомы;
- ациклические кровотечения;
- необоснованное увеличение живота в размере;
- сбои менструаций;
- нарушения мочеиспускания и испражнения кишечника;
- ухудшение общего состояния.
Однако нужно помнить, что похожей симптоматикой могут сопровождаться многие патологические процессы, поэтому при наличии подобных признаков не стоит сразу думать о плохом.
Характеристики
Особенности по сравнению с другими формами миоматоза:
- возникает чаще прочих форм миоматоза – диагностируется у 6 из 10 женщин с такими новообразованиями;
- опухоль локализуется внутри маточной стенки, в мышечном слое, и её рост поначалу приводит к увеличению органа, без изменения его контуров – это может отсрочить диагностику заболевания;
- обычно интерстициальная миома тела матки на ранних стадиях не дает о себе знать с помощью специфических симптомов – клиническая картина стертая;
- интерстициальный узел миомы матки, особенно маленький, не всегда можно обнаружить с помощью УЗИ-исследования – потребуется гистероскопия;
- в отличие от субмукозной, интерстициальная миома матки малых размеров не препятствует зачатию и в период беременности вынашиванию ребенка;
- интрамуральная форма реже перерождается в злокачественную опухоль.
Современная медицина и народные средства в лечении опущения матки – в статьях нашего сайта.
Лечение
Решение о выборе терапевтических мероприятий принимается после получения результатов диагностического обследования и зависит от нескольких факторов:
- возраст пациентки;
- локализация опухоли;
- размеры наростов;
- наличие сопутствующих патологий;
- причины, спровоцировавшие узелковые новообразования.
Когда узел достигает в размерах не более двух сантиметров, специалисты предпочитают выжидательную тактику, подразумевающую постоянный контроль состояния женщины.
Установление принадлежности к той или иной возрастной категории необходимо для того, чтобы определить, нужно ли сохранять репродуктивную функцию и внутренние органы, чтобы женщина в дальнейшем могла выносить ребенка.
В целом выделяют два основных метода терапии интрамуральных узлов.
Медикаментозное
Консервативное лечение заключается в употреблении препаратов, в составе которых содержатся гормоны. Тип их и количество выбирается в каждом случае в индивидуальном порядке, исходя из данных лабораторного исследования.
Терапия лекарственными средствами необходима в том случае, когда женщина планирует зачатие ребенка. Под воздействием медикаментов, когда гормональный фон стабилизируется, происходит самостоятельное рассасывание узелковых новообразований.
Важно помнить, что узел, имеющий кальциты, не подлежит самоустранению. Именно по этой причине важно правильно диагностировать патологический процесс.
Основная задача проведения гормонального лечения заключается в том, чтобы снизить концентрацию эстрогенов и чувствительность миометрия к ним.
По теме
- Женская репродуктивная система
Может ли быть задержка и положительный тест при кисте яичника
- Наталья Геннадьевна Буцык
- 4 декабря 2021 г.
В данном случае специалисты прописывают препараты следующих групп:
- антипргестагены;
- агонисты;
- прогестагены;
- антигонадотропные средства.
Также применяются препараты, восстанавливающие менструальный цикл. Это могут быть прогестины, тестостерон или гормонозаменители.
Хирургическое
В том случае, когда медикаментозная терапия не приносит положительного результата, или матка увеличивается в размерах и превышает 12 недель, назначается оперативное вмешательство.
Способ удаления интрамурального узла будет зависеть от симптоматики патологического процесса, возрастной категории пациентки и имеющихся заболеваний хронической формы.
Если женщина находится в репродуктивном возрасте, то выбирается метод удаления опухоли с сохранением детородной функции. Но при таком лечении вероятность рецидивирования болезни не исчезает.
Существует несколько способов, позволяющих удалить опухолевый нарост в маточном теле.
Миомэктомия
Интрамуральный узел удаляется посредством оперативного вмешательства. Процедура заключается в чистке пораженного участка, фрагменты тканей которого в дальнейшем направляются на гистологическое исследование.
Восстановительный период прооперированного органа длится около 12 месяцев. После этого же периода времени можно начинать планировать зачатие ребенка.
Гистерэктомия
Процедура подразумевает полное удаление маточного тела. Такая методика возможна в том случае, если пациентка в будущем не планирует заводить детей.
Кроме того, показанием к проведению такой операции является наличие кровоточащих миом, имеющих большие размеры, или, если есть подозрение на развитие злокачественного патологического процесса.
Эмболизация
В ходе процедуры доступ крови к новообразованию блокируется медикаментозным способом, что в последующем приводит к отмиранию клеток миоматозного узла. На восстановление поврежденных слоев потребуется не менее 8 недель.
Вапоризация
Воздействие на опухолевый нарост осуществляется посредством температурных перепадов, что также приводит к его отмиранию.
Благодаря современным методикам удаления интрамуральных узлов, появляется возможность сохранить матку. Реабилитационный период после таких мероприятий не занимает много времени. Кроме того, щадящее хирургическое вмешательство снижает риск проникновения в организм инфекции.
Интрамуральная миома матки – что это такое, как обнаружить и можно ли вылечить без операции
Миома – самое частое гинекологическое заболевание у женщин позднего репродуктивного возраста (от 30 лет и до климакса). Её выявляют примерно у 30% всех пациентов.
При этом распространенной формой узла является интрамуральная – она диагностируется в 60% случаев миоматоза. Получается, что 18 женщин из 100 рискуют однажды услышать этот диагноз.
Выбор метода лечения интерстициальной миомы матки и его эффективность будут зависеть от своевременности обнаружения болезни.
Поэтому любой барышне, достигшей 30 лет, надо знать первые возможные признаки болезни.
Описание болезни
Миома – это разрастание стенки органа с образованием доброкачественной опухоли. В зависимости от того, какие ткани вовлечены, выделяют различные виды миоматозных узлов.
Интрамуральная или интерстициальная миома матки полностью находится в толще мышечного слоя маточной стенки.
Как минимум третью часть её образуют мышечные волокна, остальное приходится на долю соединительной и нервной ткани, сосудов и межклеточного вещества.
Она бывает:
- диффузной – если разрастание единичное, но обширное – встречается редко;
- узловой – в стенке органа диагностируется одно или несколько локальных разрастаний тканей;
- с центрипетальным ростом – рост опухоли при этом вызывает выпячивание стенки матки в её полость, характеризуется наиболее явными клиническими проявлениями;
- маленькой – до 2,5 см в диаметре;
- средней – до 6 см в диаметре, что соответствует размеру матки как при 10-12 неделях беременности;
- большой – размер больше, чем при 12-недельной беременности.
Причины
Есть несколько теорий возникновения новообразования:
- Из-за очагового разрастания мышечных волокон под воздействием неблагоприятных факторов.В стенке матки есть «слабые» места или зоны риска развития дистрофических патологий – это участки, где мышечные волокна переплетены особенно сложно.Если клетки на этих участках постоянно испытывают нехватку кислорода – они начинают усиленно делиться и разрастаться – стартует образование миоматозного узла.Этой теорией можно объяснить развитие болезни у женщин с нормальным гормональным фоном.
- Гормональный сбой. В основном миома – это гормонозависимое образование, рост которого стимулирует эстроген.
Факторы-провокаторы появления миоматоза:
- аборты и выкидыши, сопровождавшиеся выскабливанием полости матки;
- хирургические вмешательства;
- начавшийся климакс;
- дисбаланс половых гормонов, сопровождающийся выраженными нарушениями менструального цикла, поздним или очень ранним половым созреванием;
- нерегулярная половая жизнь или хроническое недостижение оргазма;
- постоянные стрессы, которые приводят к расбалансировке систем эндокринной регуляции организма;
- воспалительные гинекологические заболевания (эндометриоз, эндометрит, аднексит);
- контрацепция внутриматочными спиралями;
- эндокринные заболевания (ожирение, диабет), особенно проявившиеся в детском и подростковом возрасте;
- генетическая предрасположенность;
- отсутствие детей – у многодетной матери с 3 детьми риск миоматоза снижается вдвое;
- повышенное артериальное давление, требующее приема лекарств, у женщин до 35 лет.
Характеристики
Особенности по сравнению с другими формами миоматоза:
- возникает чаще прочих форм миоматоза – диагностируется у 6 из 10 женщин с такими новообразованиями;
- опухоль локализуется внутри маточной стенки, в мышечном слое, и её рост поначалу приводит к увеличению органа, без изменения его контуров – это может отсрочить диагностику заболевания;
- обычно интерстициальная миома тела матки на ранних стадиях не дает о себе знать с помощью специфических симптомов – клиническая картина стертая;
- интерстициальный узел миомы матки, особенно маленький, не всегда можно обнаружить с помощью УЗИ-исследования – потребуется гистероскопия;
- в отличие от субмукозной, интерстициальная миома матки малых размеров не препятствует зачатию и в период беременности вынашиванию ребенка;
- интрамуральная форма реже перерождается в злокачественную опухоль.
Специфическая и неспецифическая симптоматика
Для интрамуральной миомы характерно, что от появления опухоли до первых симптомов может пройти очень много времени.
Миоматозный узел малых размеров (до 20 мм) практически не дает о себе знать при интерстициальной миоме матки. По мере роста образования симптомы становятся все более выраженными.
| Характерные симптомы | На ранних стадиях (узел величиной не более 25 мм) | При узле среднего или большого размера (больше 25 мм) |
| Ноюще-тянущие боли внизу живота | Несильные, нерегулярные. Чаще возникают во время менструации. | Беспокоят в период между менструациями. Боль тем сильнее, чем больше размер образования. |
| Межменструальные кровотечения | Изредка появляется кровянистая «мазня» в межменстр-ый период. | Межменструальные кровотечения становятся частыми и с большой кровопотерей. |
| Менструации длительные и обильные | Незначительно увеличивается продолжительность «критических» дней и количество теряемой при этом крови. | Длительность «критических» дней и количество теряемой при этом крови увеличивается прямо пропорционально росту опухоли. Особенно ярко этот признак выражен при росте миоматозного узла в полость органа. |
| Увеличение живота | Незначительное или отсутствует. | Живот увеличивается по мере роста опухоли, вес при этом не увеличивается. |
| Плотное образование в животе, которое можно прощупать | Нет. | Характерно при достижении опухолью больших размеров (свыше 4-6 см в диаметре). |
| Нарушение мочеиспускания и дефекации | Незначительное или отсутствует. | По мере роста узла и его давления на соседние органы может нарушаться процесс мочеиспускания (частое желание помочиться) и дефекации (запор, метеоризм). |
| Анемия | Нет. | Возникает как вторичное осложнение в результате больших кровопотерь. |
К какому врачу идти, меры диагностики
Врач-гинеколог обнаружит миоматоз и определит его вид, выполнив ряд диагностических процедур:
- Сбор анамнеза. Особое внимание при этом врач обращает на факторы, провоцирующие развитие миоматоза: аборты, хирургические операции, гормональные сбои.
- Ручной осмотр с зеркалами. При этом можно обнаружить узлы и деформацию матки, если интрамуральная миома достигла уже больших размеров.
- УЗИ-исследование – предпочтительно трансвагинальное. Гипоэхогенный узел будет отчетливо виден на УЗИ, особенно если проводить обследование при наполненном мочевом пузыре.
- Гистероскопия или изучение специальным зондом-гистероскопом необходимо для уточнения состояния миоматозного узла и его структуры.
Общие анализы мочи и крови при миоматозе не имеют самостоятельного значения, но позволяют вовремя заметить и предотвратить развитие вторичных осложнений болезни.
Методы и схемы лечения
Раньше при обнаружении любого миоматозного узла врачи удаляли его хирургическим путем.
Теперь к таким радикальным методам лечения прибегают лишь после того, как окажутся неэффективными щадящие методы лечения.
В случае интрамуральной формы именно медикаментозная терапия дает хорошие результаты, если она была вовремя начата и её требования соблюдались неукоснительно.
| Тактика лечения | Методы лечения | Подробности |
| Выжидательная – размер опухоли небольшой, а у пациентки уже есть дети | Наблюдение | УЗИ – 1 раз в полгода как минимум. Отслеживание количества онкомаркеров в крови. |
| Диета | Витаминизированная и с клетчаткой. Необходимо похудеть, если есть лишний вес. | |
| Фитотерапия | Применяются препараты на основе боровой матки, красной щетки, чистотела, календулы, прополиса, мумие | |
| Консервативная терапия – опухоль растет медленно, нет прямой угрозы здоровью | Гормонотерапия | Назначается прием синтетических стероидов, подавляющих или регулирующих выработку половых гормонов, комбинированные оральные контрацептивы. Курс лечения – несколько месяцев. |
| Неинвазивное удаление миоматозных узлов | ФУЗ-МРТ абляция – разрушение опухоли ультразвуком под контролем МРТ. Применение метода ограничено строгим перечнем показаний. | |
| Хирургическое вмешательство – опухоль очень большая или растет быстро, а её клинические проявления наносят урон здоровью | Малоинвазивные операции | ЭМА – эмболизация (блокада) артерий, питающих миоматозный узел |
| Хирургические операции с сохранением матки | Миомэктомия – удаляются только узлы, матка остается целой. Теоретически женщина может рожать после такой операции. | |
| Гистерэктомия | Удаление матки (полное или с сохранением шейки и придатков) |
Прогноз и меры профилактики
В случае интрамуральной миомы прогноз теоретически благоприятен. При своевременном её выявлении и лечении – она практически не угрожает жизни и здоровью женщины.
Важно соблюдать при этом меры предосторожности:
- избегать солнечных ванн, солярия, сауны;
- не поднимать тяжести;
- не делать никаких физпроцедур (например, массаж) на область живота;
- не нагружать мышцы пресса;
- не использовать гигиенические тампоны во время менструаций;
- не заниматься самолечением.
Мы рассказали вам о том, что это такое — интрамуральная миома матки, и о способах ее лечения, но нужно позаботиться и о мерах профилактики.
Лучшей профилактикой миоматоза будет:
- регулярная и приносящая удовольствие половая жизнь;
- реализация функции деторождения до 30 лет;
- правильная контрацепция и отсутствие абортов в анамнезе;
- профилактические осмотры у врача-гинеколога не реже 1 раза в год.
Советуем посмотреть это видео о видах миоматоза, в том числе и об интрамуральной миоме матки, об эффективном ее лечении:
При соблюдении всех профилактических мер можно избежать миомы. По крайней мере, можно вовремя её обнаружить и вылечить консервативным путем.
(1 5,00 из 5) Загрузка…
Источник: https://beautyladi.ru/intramuralnaya-mioma-matki/
Осложнения
Если не начать лечение интрамуральной миомы еще на раннем этапе развития болезни, это может привести к ряду негативных последствий.
Некроз
Если опухолевое новообразование сдавливается, то пациентка в области маточного тела ощущает сильные боли. Такое состояние, как правило, сопровождается повышением температуры тела и обильными влагалищными кровотечениями.
В таком случае в обязательном порядке требуется проведение противовоспалительной терапии и хирургического вмешательства.
Бесплодие
Когда узлы сдавливают фаллопиевы трубы, возрастает риск невозможности иметь детей. Бесплодие развивается на фоне локализации новообразований в углах маточного тела.
При расположении опухолей на задней стенке матки, возрастает вероятность самопроизвольного выкидыша.
Деформация узлов
Если опухоль увеличивается в размерах, рядом расположенные органы сдавливаются.
Если образование имеет запущенную форму, то может начать развиваться железодефицитная анемия, переходящая в будущем в хроническую форму.
Операция
Хирургическое лечение возможно радикальное – удаление органа, консервативно-пластическое – миомэктомия.
Показания
К удалению матки прибегают в следующих случаях:
- Нет необходимости в сохранении детородной функции.
- Размер миомы более 15-16 недель беременности.
- Быстрый рост узла.
- Увеличение опухоли в постменопаузе.
- Подозрение на саркому.
- Нарушение функции соседних органов.
- Кровотечения, приводящие к развитию анемии.
Процесс операции
- Общая анестезия.
- Доступ в брюшную полость лапароскопически при небольшом размере миомы. Если размер матки более 16-18 недель, проводят лапаротомию.
- Перевязываются сосуды, питающие матку.
- Отсекаются придатки, шейка сохраняется.
- Матка освобождается от связок и удаляется. Проводится ревизия яичников на предмет опухолей.
- Проверка надежности гемостаза.
- Послойное ушивание брюшной полости.
- На рану – асептическая повязка.
Реабилитация
После операции в течение месяца продолжают профилактику тромбозов (компрессионное белье, низкие дозы аспирина). После удаления матки для предотвращения кастрационного синдрома назначают заместительную гормонотерапию. После удаления узлов через 1, 3 и 6 месяцев выполняют контрольное УЗИ.
Беременность и интрамуральный узел
Если патологический процесс не развивается, то вполне вероятно наступление полноценной беременности. Однако не стоит исключать риск невынашивания плода и появления других осложнений.
Во время беременности особую роль играет локализация узелкового образования, поскольку миоматозная опухоль может иметь такое расположение, при котором возможны негативные последствия.
Важно также обращать внимание и на размеры опухоли. Небольшие узлы, как правило, не создают трудности с зачатием. При отсутствии их роста проблем с вынашиванием ребенка не возникнет.
По теме
- Женская репродуктивная система
Может ли увеличится фибромиома в период климакса
- Ольга Владимировна Хазова
- 4 декабря 2021 г.
Если новообразования сформированы около плаценты, то риск прерывания беременности возрастает, что может быть спровоцировано проникновением инфекции к плоду или дефицитом питательных веществ, необходимых для полноценного развития.
Если диагностируются узлы, имеющие большие размеры, могут возникнуть следующие осложнения:
- самопроизвольный выкидыш;
- сильные кровотечения;
- отторжение плаценты;
- несвоевременные роды.
Для предотвращения нежелательных последствий и с целью контроля течения беременности женщинам часто назначается ультразвуковое исследование.
Специфическая и неспецифическая симптоматика
Для интрамуральной миомы характерно, что от появления опухоли до первых симптомов может пройти очень много времени.
Миоматозный узел малых размеров (до 20 мм) практически не дает о себе знать при интерстициальной миоме матки. По мере роста образования симптомы становятся все более выраженными.
| Характерные симптомы | На ранних стадиях (узел величиной не более 25 мм) | При узле среднего или большого размера (больше 25 мм) |
| Ноюще-тянущие боли внизу живота | Несильные, нерегулярные. Чаще возникают во время менструации. | Беспокоят в период между менструациями. Боль тем сильнее, чем больше размер образования. |
| Межменструальные кровотечения | Изредка появляется кровянистая «мазня» в межменстр-ый период. | Межменструальные кровотечения становятся частыми и с большой кровопотерей. |
| Менструации длительные и обильные | Незначительно увеличивается продолжительность «критических» дней и количество теряемой при этом крови. | Длительность «критических» дней и количество теряемой при этом крови увеличивается прямо пропорционально росту опухоли. Особенно ярко этот признак выражен при росте миоматозного узла в полость органа. |
| Увеличение живота | Незначительное или отсутствует. | Живот увеличивается по мере роста опухоли, вес при этом не увеличивается. |
| Плотное образование в животе, которое можно прощупать | Нет. | Характерно при достижении опухолью больших размеров (свыше 4-6 см в диаметре). |
| Нарушение мочеиспускания и дефекации | Незначительное или отсутствует. | По мере роста узла и его давления на соседние органы может нарушаться процесс мочеиспускания (частое желание помочиться) и дефекации (запор, метеоризм). |
| Анемия | Нет. | Возникает как вторичное осложнение в результате больших кровопотерь. |
Профилактика
Чтобы предотвратить появление миоматозных новообразований и исключить развитие осложнений, важно придерживаться некоторых рекомендаций:
- вести здоровый образ жизни;
- регулярно заниматься спортом;
- не злоупотреблять алкогольными напитками и отказаться от курения;
- вовремя лечить гинекологические заболевания;
- правильно принимать гормональные препараты;
- не делать аборты.
Прогноз и профилактика
В большинстве случаев интрамуральная миома не несет опасности для здоровья женщины, но ее надо наблюдать и при необходимости лечить. К профилактическим мероприятиям относятся:
- своевременное лечение инфекций и воспалений половой системы,
- избегание абортов,
- грамотный прием оральных контрацептивов,
- наблюдение за гормональным фоном,
- ведение здорового образа жизни.
Исключение факторов риска может снизить риск возникновения интрамуральной миомы.
Причины роста
Миома матки любой разновидности прогрессирует вследствие гормональных нарушений. Интерстициальная миома формируется еще во время эмбриональной закладки половых органов девочки. Установлено, что миома тела матки взаимосвязана с повышенным уровнем гормонов эстрогенов, запускающим процессы пролиферации гладкомышечных клеток.
Однако в современной гинекологии также разрабатываются и другие гипотезы, объясняющие возникновение новообразований тела матки. В частности, в качестве причины специалисты рассматривают гиперплазию мышечных клеток.
Этиология и патогенез такого заболевания, как миома матки, недостаточно изучены. В современной гинекологии активно разрабатываются три гипотезы:
- врождённые особенности строения маточной стенки, обусловленные внутриутробными нарушениями развития;
- опухоль мышечной стенки матки рассматривается некоторыми авторами как гиперплазия, а не опухолевое образование;
- приобретённая патология, развивающаяся вследствие многократных хирургических вмешательств.
Интерстициальная или интрамуральная миома матки проходит несколько этапов развития:
- появление зоны усиленного роста в области локализации спиральных артерий матки мелкого калибра;
- прогрессирование микроскопического узелка;
- оформление новообразования макроскопически.
Спровоцировать рост интерстициальной или интрамуральной миомы по передней и задней стенке матки могут следующие факторы:
- эндокринные нарушения;
- многократные хирургические манипуляции;
- лишний вес;
- недостаток физической активности;
- повышенное давление у представительниц до 30-летнего возраста;
- отягощённый болезнью семейный анамнез;
- начало менструации до 11 лет;
- поздние первые роды;
- стрессы;
- венозный застой.
Интерстициальные и интрамуральные миоматозные опухоли отличаются разной скоростью прогрессирования. Объём новообразований измеряется в неделях беременности. Большая миома матки вызывает деформацию матки.
Профилактика возникновения
Соблюдение определенных правил помогают предотвратить развитие серьезного заболевания.
Специалисты советуют быть внимательным к своему здоровью, вовремя лечить воспалительные процессы, остерегаться инфицирования и случайных связей. Заболевание часто развивается, когда отсутствует половая жизнь (после 30 лет) или женщина не родила ребенка. Также следует по мере возможности не прибегать к механическим абортам. Корректировать рацион питания, много двигаться, гулять на свежем воздухе. Лечить патологии, связанные с эндокринной системой.
Для профилактики рецидива заболевания рекомендуется:
- Питаться полноценным образом, следить за весом;
- Избегать стрессовых состояний;
- Гормональные препараты принимать т
К какому врачу идти, меры диагностики
Врач-гинеколог обнаружит миоматоз и определит его вид, выполнив ряд диагностических процедур:
- Сбор анамнеза. Особое внимание при этом врач обращает на факторы, провоцирующие развитие миоматоза: аборты, хирургические операции, гормональные сбои.
- Ручной осмотр с зеркалами. При этом можно обнаружить узлы и деформацию матки, если интрамуральная миома достигла уже больших размеров.
- УЗИ-исследование – предпочтительно трансвагинальное. Гипоэхогенный узел будет отчетливо виден на УЗИ, особенно если проводить обследование при наполненном мочевом пузыре.
- Гистероскопия или изучение специальным зондом-гистероскопом необходимо для уточнения состояния миоматозного узла и его структуры.
Общие анализы мочи и крови при миоматозе не имеют самостоятельного значения, но позволяют вовремя заметить и предотвратить развитие вторичных осложнений болезни.
Диагностика и лечение
Определить патологию маточного тела можно посредством гинекологического осмотра и УЗИ. Это основные методы исследования при данной форме заболевания. УЗИ органов малого таза показывает даже небольшие новообразования. Однако для их обнаружения размер опухоли должен быть не меньше одного сантиметра.
Зачастую обнаружение патологии происходит в процессе профилактического осмотра. Выявить миоматозное образование расположенное, в частности, по передней стенке возможно при помощи:
- гинекологического УЗИ органов малого таза;
- осмотра врачом на кресле методом пальпации;
- компьютерной, а также магнитно-резонансной томографии;
- гистероскопии;
- лапароскопии.
При лечении имеют диагностическую ценность следующие виды обследования:
- анализ на уровень гормонов, помогающий назначить адекватную медикаментозную терапию;
- допплерография, исследующая кровоток в образовании перед осуществлением эмболизации маточных артерий;
- диагностика онкомаркеров, позволяющая исключить злокачественное новообразование.
Интерстициальную или интрамуральную разновидность лейомиомы следует дифференцировать от злокачественных опухолей и других патологий органа. Интерстициальные или интрамуральные миоматозные узлы отличаются благоприятным прогнозом. Данные образования имеют низкий онкологический риск, относительно медленно прогрессируют, на начальном этапе заболевания не сопровождаются выраженными проявлениями.
Лечение интрамуральной миомы включает в себя несколько тактик:
- выжидательная;
- консервативная;
- хирургическая.
Выжидательная тактика
Выжидательная или наблюдательная тактика применяется при миомах малых размеров, которые не вызывают выраженной симптоматики. Пациентка систематически посещает гинеколога и проходит обследование. При прогрессировании недуга проводится консервативное или хирургическое лечение.
Многие врачи считают выжидательную тактику неверной. При отсутствии своевременной терапии интерстициальные или интрамуральные миоматозные узлы могут быстро прогрессировать, что приведёт к необходимости хирургического вмешательства.
Медикаментозная терапия
Медикаментозное или консервативное лечение используется при миоме объёмом до 12 недель. Обязательным условием медикаментозной терапии является отсутствие нарушений функционирования соседних органов.
Пациентке назначаются гормональные препараты, позволяющие приостановить прогрессирование интерстициальных новообразований, уменьшить проявления недуга. Медикаментозная терапия зачастую назначается перед хирургическим вмешательством для стабилизации роста фибромы.
Консервативная терапия дополняется симптоматическим лечением, средств народной медицины. Хороший эффект оказывают методы физиотерапии, например, магнитотерапия и электрофорез. Использование пиявок в рамках гирудотерапии позволяет устранить неприятные проявления миомы.
Хирургический способ
Хирургическое вмешательство является основным видом лечения миоматозных узлов, в том числе интерстициального или интрамурального вида. Манипуляция может быть проведена:
- органосохраняющим способом посредством лапароскопической и лапаротомической миомэктомии, эмболизации маточных артерий и ФУЗ-абляции;
- радикальной методикой с помощью гистерэктомии и экстирпации матки.
Органосохраняющие тактики рекомендованы пациенткам репродуктивного возраста. Беременность желательно планировать не ранее, чем через полгода после удаления миоматозных образований. Радикальные методы лечения проводятся при сопутствующем выпадении мышечного органа и онкологической настороженности.
Хирургическое лечение обязательно сочетается с медикаментозной терапией гормонального и антибактериального характера, позволяющей предупредить многие осложнения и рецидивы патологии.
Как можно выявить интрамуральную миому
Поставить диагноз интрамуральной миомы врач уже после стандартного осмотра на гинекологическом кресле. Увеличение размера органа является самым частыми диагностическим критерием этой патологии. Степень увеличения матки из-за имеющей патологии соотносят с размерами матки на различных сроках беременности. Большими размерами миомы матки является соответствие величины органа 12 неделям беременности и более, применительно к одиночной опухоли считается диаметр образования более 7 см.
Диагностика
Наиболее точным и информативным методом для диагностики миомы матки является ультразвуковое исследование. Оно используется для постановки диагноза, контроля и оценки эффективности лечения, динамического наблюдения, в составе предоперационной подготовки.
Для проведения дифференциальной диагностики, когда ультразвуковое исследование не может ответить на все необходимые вопросы, используют магнитно-резонансную и компьютерную томографию. При деформации полости матки миоматозным узлом для выставления диагноза может быть произведена гистероскопия.
Каковы причины возникновения опухоли
В настоящее время до конца не доказано, какая причина вызывает возникновение интерстициальной миомы. Однако давно известно, что рост миоматозных узлов обусловлен нарушениями в гормональном фоне женщины. Опухоль содержит большее число рецепторов к женским гормонам по сравнению с мышечной тканью матки. Поэтому увеличение уровня эстрогенов способствует чрезмерному делению клеток и росту миоматозных узлов.
Провоцируют развитие интрамуральной миомы:
- травматические повреждения матки (аборты, частые выскабливания, кесарево сечение, метропластика и др.);
- избыточная масса тела (жировые клетки синтезируют дополнительное количество эстрогенов);
- эндокринные нарушения;
- гормонзависимые заболевания (эндометриоз и др.);
- хронические воспалительные процессы.
Кроме этого можно выделить по определённым признакам группу женщин, для которых развитие патологии более характерно. Факторами риска для интрамуральной миомы являются:
- наследственная предрасположенность;
- раннее начало менструаций;
- отсутствие беременностей и родов;
- прерывания беременности;
- стресс и психоэмоциональное напряжение;
- заболевания гипофиза, щитовидной железы;
- сахарный диабет, ожирение.
Беременность при миоме матки
На самом деле, случай наступления беременности при миоме матки не такое уж и частое явление. Это связано с тем, что развитие доброкачественного новообразования в женском организме происходить на фоне гормонального сбоя, что создает некоторые трудности к успешному оплодотворению.
Возможность наступления беременности при миоме определяется следующими факторами:
- место расположения опухоли;
- величина узлов;
- тенденция к развитию патологии.
Многие врачи говорят о том, что сначала необходимо удалить опухоль и лишь после этого приступать к планированию беременности. Коварство патологии кроется в том, что во время беременности она может повести себя непредсказуемо. Миома может либо уменьшиться в размерах, или, наоборот, начать расти и давить на перешеек, что может закончиться прерыванием беременности.
После удаления миомы многим женщина удается зачать и выносить ребенка и для этого необходимо наличие здорового участка в детородном органе, к которому сможет прикрепиться оплодотворенная яйцеклетка. В том случае, если новообразование локализуется по задней стенке матки, то шанс успешного зачатия довольно невысок. Важную роль играет и размер узлов, ведь при опухолях большого размера забеременеть довольно проблематично и присутствует опасность преждевременных родов.
Консервативное лечение
Цель консервативного лечения — сохранение детородного органа, устранение кровотечения и сдавливание соседних органов.
Терапия назначается при наличии следующих показателей:
- Максимальный размер миомы достигает до 12 недель беременности;
- Узлы единичные, не более 1 – 2;
- Рост узлов не быстрый;
- Наблюдается интрамуральная локализация миомы;
- Боли и обильные кровотечения отсутствуют.
В терапевтический курс лечения включают медикаменты, с направленным действием на снятие симптомов и последствий заболевания:
- Нестероидные противовоспалительные средства. Помогают снизить болевой порог. Назначают:
— Анальгин;
— Мелоксикам;
— Кеторолак;
— Нимесулид.
- Препараты, для пополнения дефицита железа в организме, вызванного анемией.
Используются:
-Сорбифер;
-Мальтофер;
-Тотему.
- Кровоостанавливающие препараты. Назначаются при обильном кровотечении. Популярным и результативным является Этамзилат в уколах или для перорального приема.