Вот при каких обстоятельствах высоки шансы возникновения субинволюции матки:
- Неполный выход последа из полости. Практически во всех случаях собинволюции в матке находят частички плаценты либо плодного пузыря, кровяные сгустки. В такой ситуации в орган легче проникает инфекция, возникает воспаление и эндометрит, нарушается сократительная функция маточной мускулатуры.
- Патологическое протекание беременности. Предрасположенность к субинволюции наблюдается у рожениц с многоводием, многоплодием, большими размерами плода. Также риску подвергаются женщины, которые в период вынашивания ребенка имели то или иное воспалительное заболевание (цистит, пиелонефрит, кольпит).
- Нарушения процесса родов. Осложнения часто возникают, когда роды проходят стремительно или наоборот, родовая деятельность слишком слабая и процесс затягивается.
- Особенности строения тела. Некоторые исследователи выдвигают гипотезу, что на сократительную способность матки могут влиять некоторые наследственные факторы и генетические изменения в женском организме. При их наличии шанс недостаточной активности миометрия после родов значительно повышается.
Также отмечают связь между собинволюцией матки и наличием миомы. Значение имеет возраст роженицы, рискуют девушки младше 18 лет и женщины после 40 лет. Вредным является отсутствие грудного вскармливания на протяжении 4-5 суток после рождения ребенка, ведь процесс лактации и сосания груди младенцем запускает гормональный механизм стимуляции маточных сокращений. Определенную роль играет патологическое расположение матки, проблемы со связочным аппаратом, анемия, хронические соматические болезни.
Физиологическая аменорея
Женщины, которые кормят грудью, имеют более длительный период аменореи. У женщин, которые не кормят грудью, первая овуляция происходит обычно через 70-75 дней, у 60% рожениц первая менструация происходит через 12 недель после родов.
У женщин, которые кормят грудью, длительность ановуляции коррелирует с частотой грудного вскармливания, продолжительностью каждого вскармливания, наличием дополнительного питания новорожденного.
Если женщина кормит новорожденного исключительно грудью, по первому требованию, без ночного перерыва, овуляция ранее чем через 6 мес после родов возможна лишь в 1-5% случаев (лактационная аменорея). Для поддержания лактационной аменореи интервал между вскармливанием новорожденного не должно быть более 4 ч в день и 6 ч ночью, дополнительное питание новорожденного не должно быть больше 5-10% объема общего питания.
Противопоказания к кормлению грудью включают следующие состояния:
- применение матерью алкоголя или наркотических веществ;
- галактоземия у новорожденного;
- ВИЧ-инфекция у матери;
- активный туберкулез у матери при отсутствии лечения;
- лечение матери от рака молочной железы;
- употребление матерью таких препаратов, как бромкриптин, циклофосфамид, циклоспорин, доксорубицин, эрготамин, литий, метотрексат, феницилидин, радиоактивный йод и др.
Угнетение лактации осуществляется путем применения модуляторов пролактиновых рецепторов антагонистов действия пролактина бромокриптина (Парлодела) по 2,5 мг в день или более до прекращения лактации или карбеголина (Достинекса).
Супрессия овуляции имеется вследствие повышения уровня пролактина у лактирующих женщин. Уровень пролактина остается повышенным в течение 6 недель после родов, тогда как в нелактирующих женщин он нормализуется в течение 3 нед. Уровень эстрогенов, наоборот, остается низким у лактирующих женщин, тогда как в тех, которые не кормят грудью, он повышается и достигает нормального уровня через 2-3 недель после родов.
Симптомы заболевания
Определяют наличие субинволюции матки по таким признакам:
- Отсутствие боли внизу живота, похожей на схватки, в первые дни кормления малыша. При сокращении матки, некоторое время, возникают подобные болевые ощущения.
- Обильное кровотечение или выделения темного цвета с неприятным запахом.
- Наличие повышенной температуры. Она держится длительное время, но не превышает отметки 37,5. Обычно указывает на развитие воспалительного процесса в организме.
- При плановом гинекологическом осмотре, врач отмечает рыхлость матки и ее, несоответствующие норме размеры.
Наличие упомянутых симптомов должно насторожить женщину, и заставить безотлагательно обратиться за медицинской помощью.
Послеродовая контрацепция
Роженицам обычно рекомендуют половой покой в течение 6 недель, до первого послеродового визита. Но некоторые женщины начинают половую активность раньше этого срока, поэтому вопрос контрацепции следует обсудить до выписки роженицы из стационара.
Если женщина предпочитает гормональным методам контрацепции и кормит грудью, ей рекомендуют чисто прогестиновые контрацептивы: мини-пили, норплант или Депо Провера. Они не влияют на качество грудного молока и могут даже увеличивать его объем. Прием чисто прогестиновых контрацептивов Асоса рекомендует начинать через 2-3 недель после родов, Депо Провера (медроксипрогестерон-ацетат) — через 6 недель после родов. Комбинированные эстроген-гестагенные оральные контрацептивы влияют на количество и качество молока в большей степени, поэтому их рекомендуют пациенткам, не заинтересованы в грудном вскармливании.
Если пациентка заинтересована в негормональных методах контрацепции, рекомендуют использование кондома, что позволяет также проводить профилактику заболеваний, передающихся половым путем. Диафрагмы и цервикальные колпачки можно применять не ранее чем через 6 недель после родов (после завершения инволюции матки).
Полезные рекомендации врачей
Для поддержания мышц в тонусе врачи настоятельно рекомендуют употреблять фиточаи на основе листьев березы или крапивы. Также полезными свойствами обладают следующие растения: полевой хвощ, пастушья сумка, тысячелистник. Для усиления положительного терапевтического эффекта можно делать влагалищные спринцевания на отваре из перечисленных трав.
На весь период лечения женщине лучше отказаться от поднятия тяжестей, занятий спортом. В свободное время можно совершать спокойные пешие прогулки. Восстановлению сократительной активности тканей матки способствует прикладывание ребенка к груди. При этом в организме начинает усиленно вырабатываться гормон пролактин. Он помогает матке вернуться к естественной форме.
Послеродовой уход
Пребывание в родильном стационаре в США ограничивают до 2 дней после влагалищных родов и 4 дней — после кесарева сечения, хотя многие лечебные учреждения сокращают этот срок до 1 и 3 дней соответственно. После влагалищных родов с пациенткой обсуждают вопрос ухода за промежностью, молочными железами и методы контрацепции. Врач должен осуществить психологическую поддержку и дать рекомендации по помощи пациентке и новорожденному в домашних условиях.
Пациенткам после кесаревого сечения дают рекомендации по уходу за раной и физической активности. Пациенткам рекомендуют не поднимать тяжелых предметов («ничего тяжелее, чем ребенок») и запрещают чрезмерную активность, включая управление автомобилем.
Уход за роженицами после влагалищных родов
Рутинный уход за роженицами после влагалищных родов заключается в контроле температуры тела, инволюции матки и характера послеродовых выделений (лохий), уходе по состоянию промежности, поддержке грудного вскармливания при отсутствии противопоказаний, уменьшении болевого синдрома. С целью аналгезии обычно применяют нестероидные противовоспалительные препараты. Обезболивание может потребоваться роженицы с разрывами промежности III-IV степеней.
Проводится уход за раной после эпизиотомии, контролируется наличие отека или гематомы (прикладывание льда с целью обезболивания и уменьшения отека, сидячие ванны, обработка швов дезинфицирующими растворами). Туалет наружных половых органов и швов промежности проводят после каждого акта мочеиспускания и дефекации, теплой водой с мылом или антисептическими растворами (бледно-розовый раствор марганцовокислого калия) движениями спереди назад, от лобка к промежности. При наличии швов на промежности рекомендуют регуляцию функции кишечника с помощью мягких слабительных средств, уменьшения нагрузки на мышцы тазового дна. При наличии сильного болевого синдрома следует исключить возможность гематомы вульвы, влагалища и ретроперитонеального пространства.
У пациенток, страдающих геморроем, применяют прикладывание льда, диету с достаточным содержанием пищевых волокон, мягкие слабительные средства, геморроидальные суппозитории.
При повышении температуры тела > 38 ° С при двух или более измерениях в течение первых 10 дней после родов, за исключением первых 24 ч (послеродовая лихорадка) пациентку дополнительно обследуют (анализы крови, мочи, ультразвуковое исследование) с целью выявления возможных причин инфекционных осложнений.
Уход за больными после кесарева сечения
Ведение пациенток после кесарева сечения включает адекватное обезболивание, уход за раной, предупреждение раневой инфекции, контроль инволюции матки и вагинальных выделений. С целью обезболивания используют анальгетики, что может способствовать развитию послеоперационного пареза кишечника. Назначают слабительные средства. Для уменьшения болевого синдрома в результате послеродовых сокращений матки применяют нестероидные противовоспалительные средства. Антибиотикопрофилактика включает назначение цефалоспоринов I-II поколения течение периоперационного периода (интраоперационно 2 г, затем по 1 г дважды в сутки).
Уход за молочными железами
Уход за молочными железами проводят всем роженицам независимо от их желания кормить грудью. Подготовку сосков следует проводить во время беременности (массаж, обработка дубильными веществами — настойкой коры дуба, коньяком). Начало лактации сопровождается двусторонним увеличением, болезненностью, огрубением молочных желез, повышением их локальной температуры и выделением молозива примерно через 24-72 ч после родов. Может наблюдаться повышение температуры тела до 37,8-39 ° («молочная лихорадка»). При повышении температуры тела важно исключить другие причины лихорадки (мастит, эндометрит, тромбофлебит). Для уменьшения болевого синдрома, связанного с нагрубанием молочных желез, применяют прикладывание льда к молочным железам, поддерживающий бюстгальтер, анальгетики и противовоспалительные средства.
У рожениц, которые кормят грудью, могут возникнуть проблемы, связанные с болезненностью и эрозиями сосков. Остатки молока в протоках желез является питательной средой для условно-патогенных бактерий и способствуют эрозии сосков. Пациенткам рекомендуют до и после кормления грудью мыть руки с мылом, проводить туалет молочных желез (обмывание сосков с мылом, вытирание чистым сухим полотенцем).
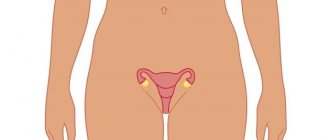
Диагностика субинволюции матки
Пациенткам, имеющим риск замедленного восстановления дородовых параметров матки, требуется постоянный врачебный контроль. При своевременном выявлении такое осложнение не является опасным, его можно быстро купировать и добиться полного восстановления.
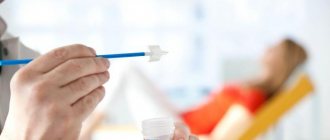
Выявить субинволюцию помогают такие методики:
- физикальное обследование, уточнение объема и характера влагалищных выделений;
- гинекологический осмотр и бимануальное обследование;
- УЗИ матки через влагалище или через брюшную стенку;
- МРТ органов малого таза;
- гистероскопия – наиболее информативное исследование, позволяющее обнаружить задержку последа в полости и уточнить параметры матки;
- общий анализ крови;
- бакпосев послеродовых выделений на питательную среду.
Внимание! Состояние может стать причиной существенного ухудшения самочувствия женщины и спровоцировать развитие опасных заболеваний. Лечение необходимо начинать незамедлительно.
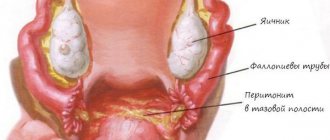
Осложнения послеродового периода
Наиболее частые первичные послеродовые осложнения включают послеродовые кровотечения, послеродовые инфекционные осложнения (инфекция раны, эндомиометрит, мастит и т.д.) и послеродовую депрессию.
Послеродовые кровотечения обычно возникают в течение 24 ч после родов, когда пациентка еще находится в акушерском стационаре. Но эти осложнения могут развиваться через несколько недель после родов вследствие задержки продуктов оплодотворения (остатки плаценты или оболочек). Эндомиометрит и мастит обычно возникают через 1-2 недель после родов. Послеродовая депрессия может развиваться в любое время после родов, но обычно не диагностируется.
Послеродовое кровотечение
Послеродовое кровотечение — потеря крови более 500 мл после влагалищных родов или более 1000 мл после кесарева сечения. Отечественные акушеры-гинекологи определяют послеродовую кровотечение (патологическую послеродовую кровопотерю) как кровопотерю> 0,5% массы тела женщины.
Массивным считается кровотечение более 20% ОЦК (> 1-1,2 л). Массивное послеродовое кровотечение — основная причина гипотензии матери в гестационном периоде — является одной из ведущих причин материнской смертности.
Возможность внезапного массивного послеродового кровотечения обусловлена скоростью маточно-плацентарного кровотока (600 мл / мин). Ограничение кровопотери после родов обеспечивается адекватным сокращением миометрия в месте прикрепления плаценты после родов, что приводит к окклюзии открытых сосудов плацентарной плоскости.
Раннее послеродовое кровотечение — послеродовое кровотечение, возникающее в течение 24 ч после родов. Позднее послеродовое кровотечение возникает позднее 24 ч после родов.
Наиболее частыми причинами послеродовых кровотечений является атония (гипотония) матки, задержка продуктов концепции (частей плаценты и оболочек), травмы родовых путей. Менее частыми причинами являются низкая имплантация плаценты (в нижнем маточном сегменте, который имеет меньшую сократительную способность) и дефекты коагуляции. Применение акушерских щипцов и вакуум-экстракции увеличивает риск травмы шейки матки и влагалища.
Течение выяснения причины кровотечения пациентке проводят интенсивную инфузионную терапию и подготовку к гемотрансфузии. Если кровопотеря превышает 2-3 л, у больного может возникнуть коагулопатия потребления — ДВС-синдром, который нуждается в переливании факторов свертывания крови и тромбоцитов.
В редких случаях, которые сопровождаются значительной гиповолемией и гипотензией, может развиться инфаркт гипофиза (синдром Шихана). У этих пациенток могут в дальнейшем развиваться агалактия (отсутствие лактации) вследствие резкого уменьшения или отсутствия пролактина или вторичная аменорея в результате недостаточности или отсутствия гонадотропинов.
Патогенез
Основными звеньями патогенеза субинволюции матки являются: низкая активность мускулатуры матки, уменьшение ее сократительной способности; сильный и продолжительный послеродовый отек тканей; медленное рассасывание коллагеновых волокон в маточной стенке. Миометрий плохо сокращается, если во время беременности он был слишком сильно растянут (большой плод, многоводие, многоплодие) или нарушена нейрогуморальная регуляция гладкой мускулатуры матки. Этот механизм основной, когда осложнение первичное. Низкая сократительная способность матки влияет не только на восстановление после родов. В такой ситуации инфекция легче проникает в ее полость, вызывая воспаление, заканчивающееся эндометритом.
Второй механизм, который способствует быстрому уменьшению размеров матки, снижение отечности тканей. Сразу после родов внутренний слой матки напоминает сплошную рану. Но уже через 4-10 дней он заживает, просвет сосудов сужается, отек тканей проходит. Если в полости есть посторонние тела или она инфицирована, отечность сохраняется длительное время, нарушается кровоток в капиллярах, артериолах и мелких венах. Также отмечают замедленный лизис коллагена, но этот феномен объяснить до конца пока не удается.
Разрывы половых путей
Разрывы и гематомы влагалища
Сразу после родов родовые пути матери (промежность, половые губы, периуретральный участок, влагалище, шейку матки) осматривают в зеркалах; обнаружены разрывы зашивают. Глубокие разрывы влагалища (до свода) могут тяжело визуализироваться, задевать артериальные сосуды и может вызывать заметные кровотечений или гематомы. Для адекватного восстановления травм родовых путей ушивание проводят под адекватным обезболиванием (региональная анестезия).
Большие гематомы вскрывают, находят травмированные сосуды, прошивают их, восстанавливают поврежденные ткани влагалища. В некоторых случаях могут образовываться обширные гематомы в ретроперитонеальном пространстве.
Клиническими признаками таких гематом будут боли в спине, анемия, снижение гематокрита. Диагноз подтверждают с помощью ультразвукового исследования и, в случае необходимости, компьютерной томографии (КТ). При небольших гематомах выбирают выжидательную тактику, проводят лечение анемии. При нестабильном состоянии пациентки выполняют хирургическую эвакуацию гематомы, лигация травмированных сосудов.
Разрывы шейки матки. Разрывы шейки матки могут привести к значительным послеродовым кровотечениям. Причиной этих разрывов может быть быстрое расширение шейки матки в I периоде родов или начало II периода родов до полного раскрытия шейки матки. Сразу после родов обследуют шейку матки в зеркалах с помощью последовательного наложения окончатых щипцов за ходом стрелки часов. Ушивание разрывов выполняют под адекватной анестезией (эпидуральная, спинальная или пудендальная) непрерывным или узловатым швом с помощью шовных материалов, которые рассасываются (абсорбируются).
Атония (гипотония) матки
Атония матки является ведущей причиной послеродовых кровотечений. Увеличение риска послеродового кровотечения, имеющееся у пациенток с хориоамнионитом, при применении магния сульфата, при многоплодной беременности, макросомии плода, наличии в анамнезе послеродовых кровотечений, у многородящих женщин (> 5 родов). Аномалии развития и миомы матки также могут влиять на сократительную функцию матки и приводить к атонии и кровотечения.
Диагноз атонии матки определяется при пальпации матки, которая является мягкой, увеличенной и слабой. Дно матки может быть сокращенным, а нижний сегмент — расслабленным. При подозрении на атонии (гипотонию) матки рекомендации Асоса включают следующее:
1. Осуществляют массаж матки для стимуляции ее сокращений и внедряют инфузию окситоцина (10-20 ЕД / л), который обычно также вводят профилактически, при неэффективности добавляют 20 ЕД окситоцина внутримышечно. Следует убедиться в том, что мочевой пузырь является стулом (наполненный мочевой пузырь мешает полноценным сокращением нижнего маточного сегмента). Если кровотечение продолжается, вводят метилергоновин 0,2 мг в / в или в / м.
Противопоказанием для введения метилергоновина является гипертензия у матери. Если кровотечение продолжается, в миометрий (трансабдоминально или трансцервикально) или вводят 250 мкг РСР2а (противопоказан при бронхиальной астме), введение повторяют не чаще чем через 15 мин с максимальной дозой 2 г. При неэффективности вводят 1000 мг мизопростола ректально .
2. Осматривают родовые пути матери. При отсутствии видимых разрывов проводят осторожное ручное обследование полости матки с целью удаления задержанных продуктов концепции или обнаружения разрыва матки (по рубцу после предшествующего кесарева сечения). Одновременно проводят интенсивную инфузию коллоидных (рефортан) и изотонических растворов, выполняют пробы перед переливанием свежезамороженной плазмы и крови.
3. Если кровотечение продолжается, но не является быстрой и массивной, как альтернативу гистерэктомии при наличии соответствующих условий можно выполнить эмболизацию маточных артерий под рентгенологическим контролем. В случае невозможности промедления или неэффективности эмболизации выполняют лапаротомию, перевязку тазовых сосудов (подчревных, маточных, яичниковых артерий) или гистерэктомию.
Остатки плаценты и оболочек
Сразу после рождения плаценты и оболочек проводят их тщательный осмотр (целостность, наличие обрыва сосудов, что может свидетельствовать о дополнительную долю плаценты). Но при влагалищных родах часто бывает трудно оценить задержку небольших частей плаценты и оболочек в матке. Обычно обрывки плацентарной ткани и оболочек выходят из полости матки во время ее послеродовых сокращений вместе с лохиями. Но остатки продуктов концепции в некоторых случаях могут приводить к развитию эндомиометрита и послеродовых кровотечений.
При подозрении на остатки плаценты и оболочек в послеродовом периоде выполняют ручную (если шейка матки не сократилась) или, чаще, инструментальную ревизию полости матки. Если после инструментальной ревизии (выскабливание слизистой оболочки) матки кровотечение продолжается, подозревают приросшую плаценту.
Приросшая плацента
Приросшая плацента, а также вросла и проросла плацента возникают вследствие аномального прикрепления плаценты к стенке матки, которая может распространяться в миометрий, что приводит к неполному отделению плаценты от стенки матки и развития послеродовых кровотечений. Факторы риска приросшей плаценты включают предлежание плаценты и предыдущие операции на матке (кесарево сечение или миомэктомия).
Клиническими признаками приросшей плаценты могут быть замедление ІІІ периода родов, фрагментарное отделение плаценты. Если продолжительность ІІІ периода родов превышает 30 мин, и признаков отделения плаценты нет, выполняют ручное отделение и выделение плаценты под адекватной анестезией. Если плацента отделяется фрагментарно, определяют диагноз «Приросшая плацента».
При приросшей плаценте кровотечение не прекращается после массажа матки, применение окситоцина, эргоновин и простагландинов. При подозрении на приросшую плаценту лечение включает эксплоративную лапаротомию и хирургическое прекращения кровотечения, которая обычно заключается в гистерэктомии. Имеются сообщения о случаях сохранения матки при оставлении фрагментов плаценты в матке и дальнейшего успешного лечения метотрексатом.
Разрыв матки
Разрыв матки может наблюдаться у 0,5-1% пациенток с предыдущим рубцом на матке и в 1: (15 000-20 000) женщин с интактной маткой. Разрыв матки может быть травматическим (осложненные роды, оперативное влагалищное родоразрешение) и спонтанным (по рубцу). Это осложнение возникает при родах, но кровотечение может развиться в послеродовом периоде.
Разрыв матки является редким у не рожавших женщин (матка первородящих является «стойкой» к разрыву). Факторы риска разрыва матки включают предварительную маточную хирургию, экстракцию плода при тазовых предлежаниях, клинически узкий таз (диспропорция между головкой плода и тазом матери), увеличение количества родов в анамнезе. Классическими клиническими симптомами разрыва матки является острая абдоминальная боль и ощущение «разрыва в животе». Лечение заключается в срочной лапаротомии, восстановлении разрыва, а в случае невозможной хирургической коррекции — гистерэктомии.
Выворот матки
Выворот матки имеющийся, когда дно матки «рождается» через шейку. Послеродовой выворот матки является редким (1: 2000-1: 2500 родов). Факторами риска изнанки матки могут быть прикрепления плаценты в дне матки, атония матки, Приросшая плацента, чрезмерная тракция за пуповину в ІІІ периоде родов. Диагноз определяется при выявлении изнанки дна матки через шейку, возможно с прикрепленной плацентой, при рождении последа. Срочно выполняют ручное отделение плаценты. В ответ на выворот матки у пациентки может наблюдаться вазовагальный рефлекс.
Алгоритм действий врача после отделения плаценты при изнанке матки включает стабилизацию состояния пациентки, внедрение адекватной анестезии и восстановление положения матки (вправление матки). Для облегчения вправления матки проводят ее релаксацию с помощью инфузии бета-адреномиметиков (тербуталин, ритодрин), магния сульфата или нитроглицерина. Если невозможно руками вправить матку, выполняют лапаротомию для хирургического восстановления положения матки с помощью тракции за круглые связки. Иногда для восстановления положения дна матки необходимо выполнить вертикальный разрез миометрия.
Виды заболевания
По причинам, вызвавшим осложнение, выделяют такие виды субинволюции:
- Истинная — результат родовой травмы после произведения на свет крупного ребеночка или нескольких малышей. Негативно на процесс восстановления матки может повлиять гестоз, кесарево сечение и некоторые заболевания. Например, миома шейки матки или аденомиоз.
- Инфекционная — возникает при попадании инфекции, в результате воспаления, возникшего при остатках последа в матке. Способствуют субинволюции инфекционного характера воспалительный процесс в почках или малокровие.
Точную причину установит врач после прохождения роженицей ультразвукового исследования.
Оперативное лечение послеродовых кровотечений
При влагалищных родах, после осуществления консервативных мероприятий для прекращения кровотечения, выполнение ручной ревизии и кюретажа матки, при их неэффективности пациентку переводят в операционную для лапаротомии и хирургического прекращения кровотечения.
При лапаротомии оценивают наличие гемоперитонеума, что может свидетельствовать о разрыве матки. При отсутствии коагулопатии и при стабильном состояния пациентки первым этапом хирургического лечения является двусторонняя перевязка маточных артерий. Вторым шагом будет перевязка подчревных или внутренних подвздошных артерий. Если причиной кровотечения является атония матки, накладывают гемостатические компрессионные круговые швы на тело матки для достижения гемостаза. Если эти меры оказываются неэффективными, выполняют гистерэктомию (послеродовая гистерэктомия).
Если во время кесарева сечения оказывается приросшая плацента, первым шагом (после отделения последа) является наложение гемостатических швов на участок плаценты. Если кровотечение не прекращается и при отсутствии других причин кровотечения, вторым шагом при незашитой матке будет наложение круговых швов на тело матки. При неэффективности последующим этапом будет зашивание матки (с тампонадой или без) и лигация подчревных артерий. При продолжении кровотечения выполняют гистерэктомию.
Если кровотечение не является массивнім, есть резерв времени, при стабильном состоянии пациентки и желании сохранить репродуктивную функцию можно выполнить временную тампонаду матки и дальнейшую эмболизацию маточных артерий под ангиографическим контролем.
При развитии коагулопатии потребления (ДВС-синдром) выполняют гистерэктомию с одновременным быстрым восстановлением ОЦК и факторов коагуляции (свежезамороженная плазма, криопреципитат, тромбоциты, эритроциты, рефортан, альбумин, коллоидные и изотонические растворы) под контролем гемостаза и показателей коагулограммы.