Атрофический кольпит – это разновидность воспалительного процесса на стенках влагалища, связанного со снижением уровня женских гормонов эстрогенов.
Недостаточный уровень этих гормонов или их полное отсутствие приводит к истончению и сухости стенок влагалища, результатом чего становится полная атрофия тканей. Чаще всего, это заболевание развивается в течение промежутка от двух до пяти лет после физиологической менопаузы.
- Проявляется дегенеративными изменениями влагалища, при которых истончается слизистая и уменьшается количество влагалищных выделений.
- Кроме этого резко падает тонус мышц. Все это в комплексе ведет к росту уязвимости органа для инфекционных агентов. По этой причине возможно присоединение воспалительных процессов и переход заболевания в хроническую форму.
- Если болезнь возникла в более раннем возрасте, то первый признак, по которому женщина может его заподозрить, это дискомфорт и болезненные ощущения во время полового акта. Гормон эстроген, будучи одним из самых важных для женского организма, наибольшее свое влияние оказывает именно на половые органы.
Из-за снижения его уровня вырабатывается меньшее количество влагалищного секрета, что и вызывает дискомфорт. В дальнейшем снижение количества влагалищных выделений влечет за собой снижение уровня лактобактерий, которые поддерживают здоровый баланс флоры влагалища. Отсюда повышенная уязвимость органа к инфекциям.
Этот вид заболевания не заразен. Он характерен для возрастных изменений, связанных с менопаузой, но может также встречаться и у женщин детородного возраста.
Эпидемиология
Около 58% женщин испытывают симптомы вульвовагинальной атрофии в постменопаузе, при этом только 25% получают соответствующую терапию, и лишь 4 % связывают их появление с периодом климактерия.
Симптомы атрофического кольпита, в отличие от вегетативных симптомов (классических «приливов»), с течением времени лишь нарастают, приобретая все более интенсивный характер.
Около 80% женщин отмечают, что возникшие симптомы нарушают не только их сексуальную, но и повседневную жизнь, 68% говорят о снижении самооценки, потере сексуальности.
Атрофический кольпит меняет качество жизни женщины, влияет на ее самовосприятие и отношения с партнером.
Вместе с тем, к врачу с жалобами обращается лишь ¼ часть соответствующего контингента. Большая часть женщин смущается интимных обсуждений с посторонним человеком или считает это естественной частью старения.
И в том, и в другом случае важным фактором является слабая информированность женщин о возможных проявлениях климактерического синдрома, постменопаузы, способах их коррекции и устранения.
Причины возникновения атрофического кольпита
Все симптомы атрофического кольпита имеют одну-единственную причину – недостаток эстрогенов в организме женщины в период постменопаузы.
Как известно, эстрогены в организме женщины обуславливают:
- 1Оволосение по женскому типу;
- 2Пигментацию сосков и половых органов;
- 3Отторжение функционального слоя эндометрия, проявляющееся менструациями;
- 4Плотность костной ткани;
- 5Образование в печени факторов свертывания, благодаря которым менструации не переходят в кровотечение;
- 6Повышение в крови концентрации липопротеинов высокой плотности, обладающих антиатероматозным действием;
- 7Обеспечение сродства рецепторов к прогестерону, то есть обеспечение процесса наступления и вынашивания беременности;
- 8Переход жидкости в интерстиций из внутрисосудистого русла;
- 9Обеспечение и поддержание нормальной микрофлоры влагалища, поддержание местного иммунитета.
Таким образом, все проявления менопаузального синдрома, как и периода постменопаузы, обусловлены недостатком эстрогенов.
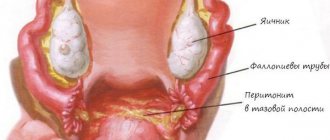
2.1. Роль микрофлоры влагалища в организме женщины
Должное внимание роли и составу микрофлоры влагалища начали уделять относительно недавно. Уже доказано его влияние не только на «чистоту» мочеполового тракта и обеспечение нормального течения беременности и родов, но и поддержания здоровья женщины в целом.
В течение жизни состав влагалищного биоценоза коррелирует с гормональным фоном женщины, подвергается циклическим изменениям, в него добавляются и элиминируются факультативная флора, болезнетворные микроорганизмы, но, так или иначе, его основой являются лактобациллы.
Именно они обеспечивают кислую среду во влагалище путем синтеза молочной кислоты из гликогена, тем самым подавляют рост факультативной флоры и препятствуют развитию инфекционного процесса.
Из 18 видов лактобацилл, известных человечеству, во влагалище женщины присутствует 1-4 вида, причем комбинация их индивидуальна, какой-либо закономерности их взаимодействия пока выявить не удалось.
В общей сложности в мочеполовом тракте женщины могут обитать до 400 видов различных микроорганизмов, но в норме 90-95% должны составлять лактобациллы.
В совокупности, все микроорганизмы, образующие биоценоз влагалища в норме, обеспечивают колонизационную резистентность генитального тракта.
Эстрогены, в свою очередь, обеспечивают нормальное функционирование многослойного плоского эпителия влагалища, продукцию гликогена в поверхностных клетках.
Постоянно отторгающиеся клетки поверхностного эпителия подвергаются распаду (цитолизу) с высвобождением гликогена, являющимся материалом для синтеза молочной кислоты лактобациллами.
В патогенезе атрофического вагинита лежит нарушение поддержания местного иммунитета влагалища на фоне протекающих в нем атрофических изменений.
В состоянии гипоэстрогении в эпителии влагалища критически снижается образование гликогена, следовательно, не обеспечивается кислая среда. Вдобавок значительно истончается эпителий влагалища.
Все это приводит к значительному снижению колонизационной резистентности генитального тракта, активному размножению факультативной флоры и возникновению атрофического вагинита.
При этом не имеет значения, чем обусловлен дефицит эстрогенов, механизм развития заболевания остается тем же, с возможными вариациями степени выраженности клинических проявлений.
Почему возникает эта болезнь?
Основная причина, провоцирующая атрофический кольпит, заключается в пониженной выработке женских половых гормонов. Именно они являются решающими факторами, влияющими на состояние эпителия влагалища. Активнее всего поддерживают стабильность во влагалище эстрогены, ведь они определяют кислотность влагалищной среды, которая является нормой для женщин. В такой среде во влагалище живут только полезные бактерии, и не провоцируется рост других микроорганизмов, способных нарушить равновесие. Также эстрогены обеспечивают стабильное кровообращение в эпителиальном слое.
Возрастные изменения, и наступление климактерического периода – основные маркеры того, что влагалищная среда будет претерпевать определенные изменения. Но если в первое время даже после окончания менструаций уровень гормонов еще может обеспечивать минимальные нормы для влагалища по кислотности, то уже в постменопаузе женщины начинают испытывать все «прелести» дефицита женских половых гормонов.
Недостаток эстрогенов приводит к истончению влагалищного эпителия и сужению его просвета. А микробы, ранее сдерживающиеся кислотной средой, получают благоприятные условия для развития. Чаще всего микробы провоцируют хроническое течение заболевания, и при слабой симптоматике женщина может не подозревать о наличии патологии.
Еще одна немаловажная причина – воздействие внешнего фактора. В ряде случаев атрофический кольпит вызывается приемом длительное время гормональных препаратов. А усугубляется течение заболевания под воздействием стрессового фактора: переохлаждения, ранее перенесенных инфекций половой сферы, перенесенная лучевая терапия, удаление яичников, ослабленный иммунитет. Факторами риска становятся избыточный вес, заболевания щитовидной железы и сахарный диабет.
Классификация
Различают два вида атрофического вагинита в зависимости от этиологии гипоэстрогении:
- 1Постменопаузальный;
- 2Связанный с искусственной менопаузой.
Главным отличием в этом случае является возраст, так как искусственную менопаузу можно спровоцировать в любой период жизни женщины.
Эта классификация достаточно скудна и отражает только объемные причины наступления гипоэстрогении. Если же разобраться подробнее, то среди патологических состояний, приводящих к недостатку эстрогенов в организме женщины, дополнительно можно выделить:
- Синдром поликистозных яичников;
- Синдром истощения яичников;
- Синдром резистентных яичников;
- Состояние после экстирпации матки с придатками, оварэктомии, резекции яичников;
- Применение некоторых лекарственных препаратов, в частности агонистов рилизинг-гормона;
- Чрезмерно длинные протоколы стимуляции суперовуляции в программе экстракорпорального оплодотворения;
- Опухолевый, инфекционный процесс, кровоизлияние в области гипофиза или гипоталамуса – гипоэстрогения центрального генеза.
Характеристика заболевания
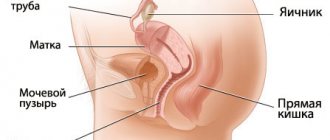
Атрофия матки – постепенное истончение эндометрия из-за уменьшения синтеза эстрогенов. В женском организме эти гормоны восстанавливают эпителиальные клетки слизистой оболочки, способствуют нормальной работе желез.
Слизистая матки становится бледной и истончается таким образом, что просматриваются границы маточных труб. Тонкий эндометрий способен просвечивать варикозные вены в мышечном слое органа. При прогрессировании недуга образуются внутриматочные синехии.
При маточной атрофии происходит значительное уменьшение в размерах детородного органа в результате возрастной инволюции. Матка уменьшается до параметров миндалины, а при гинекологическом осмотре врач прощупывает только шейку матки. В период менопаузы изменяется соотношение величины тела матки и шейки, что соответствует детским размерам.
В основном атрофические изменения происходят в период менопаузы. Снижение выработки гормонов приводит к исчезновению слизистой секреции, изменению бактериальной флоры. В результате происходит поэтапное сокращение толщины эпителия, что приводит ткани к раздражениям, травмам.
Установлены нормы толщины эндометрия в климактерический период. Размер слизистой оболочки определяется с помощью ультразвукового обследования.
Толщина нормального эндометрия во время менопаузы не должна превышать 5 мм. При утолщении слизистой диагностируется эндометриоз.
Помимо менопаузы, причинами, провоцирующими атрофию матки, являются:
- искусственно вызванный климакс после удаления яичников;
- химиотерапия при онкологических образованиях в женской половой системе;
- гормональное лечение раковых опухолей молочных желез;
- заболевания эндокринной системы;
- сбой менструального цикла, аменорея;
- приём средств, оказывающих антиэстрогенный эффект (Тамоксифен, Даназол);
- длительное применение оральных контрацептивов, антидепрессантов.
У молодых женщин обнаруженная патология указывает на дисфункцию желез внутренней секреции. Атрофия шейки матки наблюдается при первичном бесплодии, недостаточности яичников, сбоях менструального цикла.
В зрелом возрасте многие представительницы прекрасного пола считают лишним регулярно посещать гинеколога. К сожалению, в таких случаях часто выявляются значимые осложнения:
- полная атрофия тела матки, шейки;
- гипоксия стенок влагалища, что провоцирует образование язвочек.
Атрофические изменения являются неприятным следствием возрастной инволюции организма женщины, что связано с дефицитом эстрогена.
Клинические проявления
Как уже было сказано выше, симптомы генитоуринарного менопаузального синдрома тем упорнее, чем больше времени женщина находится в менопаузе.
Клиника вагинальной атрофии характеризуется непрерывно рецидивирующим течением.
Итак, атрофический вагинит может проявляться следующими симптомами:
- Ощущение сухости, упорный, выраженный зуд, жжение в области гениталий;
- Болезненные ощущения во время интимной близости (диспареуния), нередко сопровождающиеся незначительным капиллярным кровотечением.
Сами болезненные ощущения, как правило, связаны не только с естественной для данного периода жизни женщины сухостью влагалища, но и с истончением слизистой, вследствие чего «обнажаются» нервные окончания, обеспечивая гиперестезию (повышенную чувствительность).
Кровянистые выделения также возникают в связи с истончением эпителия влагалища и обнажения большей части мелких кровеносных сосудов, которые зачастую травмируются при любом вмешательстве, будь то половой акт или осмотр в зеркалах на приеме у доктора.
- Бели, патологические выделения из влагалища. Данный симптом уже зависит от выраженности воспалительной реакции и вида возбудителя вагинита.
Выделения могут быть:
- 1Скудными/умеренными/обильными;
- 2Водянистыми/слизистыми/слизисто-гнойными/гнойными.
Симптомы атрофического вагинита при дефиците эстрогенов могут сопровождаться снижением либидо, а также расстройствами мочеиспускания (дизурия, частые позывы на мочеиспускание, ночные походы в туалет, недержание мочи, чувство неполного опорожнения мочевого пузыря).
Можно сказать, что основные клинические проявления атрофического кольпита не сильно отличаются от других видов вагинитов, но очень важно правильно диагностировать атрофический характер процесса, так как от этого зависит дальнейшая тактика лечения. Перейдем к диагностике.
Кольпит глазами специалиста
Неприятные ощущения у женщины подкрепляются данными гинекологического осмотра. Врач констатирует следующие изменения во влагалище:
- выраженная сухость влагалища и утончённость его поверхности;
- атрофия слизистой, бледность, наличие местных гиперемированных зон;
- иногда можно обнаружить участки без эпителия или рыхловатые спаечные зоны;
- кровоточивость даже при взятии мазка на исследование;
- слабая выраженность влагалищного свода, отсутствие складчатости на стенках;
- при бурном развитии патогенных микроорганизмов могут быть заметны участки, источающие гнойное содержимое.
После того, как врач соберет анамнез, проведет визуальный осмотр и получит данные лабораторных анализов мазка из влагалища, он сможет оценить состояние влагалищного покрова и поставит женщине точный диагноз атрофического кольпита при постменопаузе.
Методы диагностики
Включает в себя как методы объективного осмотра с проведением элементарных проб (проба Шиллера), так и методы инструментальной и лабораторной диагностики: кольпоскопию, кольпоцитологию, анализ мазка на флору и ПЦР-диагностику выделений.
5.1. Объективный осмотр
При осмотре в зеркалах обращает на себя внимание бледная, истонченная слизистая с просвечивающими кровеносными сосудами, участками мелких кровоизлияний.
Иногда слизистая при осмотре травмируется, что проявляется незначительным капиллярным кровотечением. Сам осмотр достаточно неприятен для женщины, вызывает болезненные ощущения.
При наличии инфекционного процесса при осмотре визуализируются бели, их количество и характер зависит от выраженности воспаления; не исключена гиперемия слизистой влагалища.
5.2. Мазок на флору
Мазок берется во время осмотра в зеркалах из задне-бокового свода влагалища. Оценивается характер флоры (палочковая, кокковая, смешанная), количество лейкоцитов, слущенного эпителия, при микроскопии возможно обнаружение эритроцитов, слизи, мицелия грибов (сопутствующий вульвовагинальный кандидоз).
5.3. рН-метрия влагалищного отделяемого
Один из экспресс-методов определения кислотности влагалищной жидкости с помощью специальных индикаторных тест-полосок. Метод в применении очень прост, удобен, быстро выполним и, что самое важное, информативен.
По изменению цвета сенсорной части полоски после нанесения влагалищного отделяемого анализируют кислотность влагалищной среды. Нормальные показатели рН среды влагалища равны 3,7-4,5. Отклонения от этих цифр (в щелочную сторону) свидетельствуют о течении патологического процесса (кольпит).
5.4. Кольпоскопия
Исследование выполняется кольпоскопом – специальным прибором, с помощью которого появляется возможность осмотреть вход во влагалище, непосредственно его слизистую оболочку, влагалищную часть шейки матки под большим увеличением и при качественном освещении. Различают кольпоскопию:
- Простую (без проведения специальных проб). При ее проведении лишь визуально оценивается характер, цвет слизистой, сосудистый рисунок;
- Расширенную (с проведением специальных диагностических проб с применением медикаментозных средств).
При атрофическом вагините очень часто проводится проба Шиллера с 3% раствором Люголя. Она основана на способности гликогена впитывать йод и при этом изменять окраску эпителия.
Для ее проведения врач во время кольпоскопии очищает необходимые участки от слизи и выделений, после чего наносит раствор Люголя и наблюдает за реакцией и изменением цвета.
5.5. Кольпоцитология
Данное исследование направлено на оценку насыщения организма женщины эстрогенами по характеру выделений.
Для этого при осмотре женщины в зеркалах (строго до проведения бимануального исследования!) с помощью специального инструмента (желательно пипетки Папаниколау, либо шпателя или браншей пинцета) производится забор выделений из задне-боковых сводов влагалища, которые наносятся круговыми движениями на предметное стекло.
Выделяют 4 типа кольпоцитологических мазков:
- 1Глубокий тип. Эпителий в мазке представлен клетками наиболее глубоких слоев (базальными и парабазальными), не исключено присутствие лейкоцитов. Данный тип реакции характерен для резкой эстрогенной недостаточности.
- 2Смешанно-глубокий тип. Помимо базальных обнаруживается и небольшое количество промежуточных клеток в сочетании с большим количеством лейкоцитов. Результат также наблюдается при выраженном недостатке эстрогенов.
- 3Средний смешанный тип. На фоне единичных базальных и парабазальных клеток, небольшого числа лейкоцитов обнаруживается достаточно большое количество промежуточных клеток. Такая картина характеризует умеренно сниженный уровень эстрогенов.
- 4Поверхностный тип, при котором обнаруживают в преобладающем количестве ороговевающие клетки на фоне небольшого количества лейкоцитов. Базальные и парабазальные клетки не обнаруживаются. Результат подтверждает нормальную насыщенности организма женщины эстрогенами.
5.6. ПЦР-диагностика мазка с помощью тест-системы Фемофлор
Тест-система Фемофлор уже прочно вошла в клиническую практику и позволяет качественно и количественно оценить состав влагалищной флоры и выявить возбудителя заболевания с помощью ПЦР-диагностики в режиме реального времени.
Объем исследования может быть как самым минимальным, включающим исследование наиболее типичных представителей факультативной и облигатной флоры влагалища (Lactobacillus spp, Gardnerella vaginalis/Prevotella bivia/Porphyromonas spp, Candida spp, Общая бактериальная масса), так и наиболее развернутым с дополнительной идентификацией патогенных микроорганизмов и вирусов (гонококки, трихомонады, вирусы герпеса, цитомегаловирус).
Для проведения анализа необходим соскоб из задне-бокового свода, который берут одноразовым зондом, помещают в специальную пробирку с питательной средой, прополаскивают и утилизируют зонд. Пробирку доставляют в лабораторию.
Наиболее частые результаты обследования пациентки с атрофическим вагинитом представлены в таблице ниже.
| Исследование | Отклонения |
| Осмотр | 1) легкая травматизация при вмешательстве; 2) незначительные петехиальные кровоизлияния, возможно капиллярное кровотечение; 3) гиперемия слизистой, патологические бели. |
| Мазок на флору | 1) лейкоциты в количестве более 10 в поле зрения; 2) неизмененные эритроциты; 3) преобладание кокковой флоры над палочковой, часто полное отсутствие палочек. |
| рН-метрия влагалищного содержимого | Щелочная среда выше 6,0 |
| Кольпоскопия | 1) истончение, легкая травматизация слизистой, участки кровоизлияний; 2) при проведении пробы Шиллера – слабое и неравномерное окрашивание |
| Кольпоцитология | Глубокий тип мазка (преобладают клетки базального и парабазального эпителия) |
Таблица 1 — Возможные результаты обследования пациентки с атрофическим кольпитом
Диагностика патологии
Первое, что необходимо сделать при появлении неприятных симптомов, — посетить врача. Для постановки диагноза пациентке будут назначены и проведены следующие процедуры:
- стандартный гинекологический осмотр;
- кольпоскопия (осмотр влагалища при помощи видеокамеры с выведением изображения на экран монитора);
- измерение уровня кислотности во влагалище;
- мазок на наличие инфекций;
- цитологический мазок (тест Папаниколау на клеточные изменения, провоцирующие рак);
- ультразвуковая диагностика органов малого таза.
Обычно картина проясняется уже на гинекологическом осмотре, когда врач видит истончённую, сглаженную, словно натянутую, поверхность влагалища. На ней могут диагностироваться зоны эрозии, гиперемии, небольшие кровоизлияния и гнойные очаги. Чаще всего слизистая влагалища отечна, имеет серозный налет и может кровоточить даже при незначительном прикосновении. Хроническая стадия заболевания таких ярких симптомов не дает, но все они незначительно присутствуют.
После получения результатов лабораторных анализов и проведения дополнительных исследований сомнения в диагнозе не остается. Врач начинает формировать стратегию лечения недуга.
Медикаментозная терапия
Единственный, доказавший свою эффективность метод лечения вульвовагинальной атрофии – это заместительная гормональная терапия эстрогенами.
Во избежание развития ярких клинических проявлений, глубоких изменений слизистой оболочки влагалища терапию следует начинать не позднее 18-36 месяцев после наступления менопаузы.
При наличии признаков инфекционного процесса первым этапом лечения всегда будет антибактериальная терапия. Выбор препарата будет зависеть от вида выделенного возбудителя, вызвавшего воспалительную реакцию.
6.1. Заместительная гормональная терапия (ЗГТ)
ЗГТ на начальном этапе включает в себя сочетание местной и системной терапии, а затем только системной на протяжении 5 лет и более (по показаниям).
Местная терапия заключается в локальном воздействии эстрогенов для устранения выявленных симптомов атрофического кольпита.
Препараты в виде суппозиториев, мазей, содержащих в себе эстриол, применяют интравагинально; схемы лечения зависят от препарата.
Системная терапия направлена на восстановление гормонального дисбаланса, вызванного в организме женщины выключением функции яичников.
Применяются эти препараты длительное время (в среднем около 5 лет), расчет дозировки зависит от индивидуальных особенностей женщины и интенсивности проявлений климактерического синдрома.
Принципы назначения ЗГТ:
- 1Предпочтительно назначение натуральных эстрогенов;
- 2Показано применение минимально эффективных доз препарата;
- 3Начало ЗГТ не позднее 5 лет после менопаузы;
- 4Препарат для ЗГТ назначается индивидуально лечащим врачом, после соответствующего обследования.
Противопоказания:
- 1Наличие вредных привычек (курение) – с осторожностью;
- 2Склонность к тромбоэмболическим осложнениям: инфаркты, инсульт, тромбозы в анамнезе;
- 3Тяжёлая артериальная гипертензия;
- 4Выраженное варикозное расширение вен;
- 5Подозрение или наличие онкологических заболеваний, в особенности c-r молочной железы;
- 6Маточные кровотечения неуточненного генеза;
- 7Bндивидуальная непереносимость препаратов;
- 8Тяжелые поражения печени;
- 9Аутоиммунные заболевания (системная красная волчанка, склеродермия и т.д.).
Подробнее менопаузальная гормональная терапия была рассмотрена в другой статье, чтобы вспомнить информацию, перейдите по внутренней ссылке.
Таблица 2 — ЗГТ при атрофическом вагините. Для просмотра кликните по таблице
6.2. Фитогормонотерапия
Одним из распространенных вариантов гормональной коррекции в менопаузе является применение средств, содержащих вещества, способные оказывать эстрогенный эффект за счет своего строения, сходного с химической формулой эстрадиола.
Наиболее распространённые препараты:
- 1Климадинон – выпускается в виде таблеток, применяется однократно в сутки в течение длительного времени (2-5 лет при положительном эффекте);
- 2Клиофит – выпускается в виде сиропа или эликсира, применяется трижды в сутки. Перед применением препарат в количестве 10-15 мл разводят в 100 мл воды. Курс терапии составляет не более 21 дня, при необходимости который можно повторить через 14 дней.
- 3Ци-Клим – выпускается в виде таблеток, применяется однократно в сутки в течение длительного времени (допустимо до 5 лет).
- 4Также к этой группе относятся препараты: Климаксан, Ременс, Менопейс, Эстровел, Феминал и многие другие.
6.3. Нетрадиционные методы
Терапию лекарственными травами проводят только на фоне применения препаратов эстрогенов.
Травы лишь потенцируют действие заместительной гормональной терапии, но никак не подходят для самостоятельного назначения и лечения.
Положительным эффектом для частичного устранения проявлений атрофического вагинита обладают:
- Родиола розовая – отвар для принятия сидячих ванночек по 30 минут дважды в день до устранения острых симптомов;
- Ванны с можжевеловым отваром по 40 минут ежедневно;
- Марлевый тампон с соком алоэ ежедневно на ночь до стихания острых симптомов.
Лечение заболевания
Патологию ни в коем случае нельзя оставлять без внимания, поэтому лечение недуга является ключевым моментом для каждой пациентки. Очень важно не просто получить от врача назначения, а выполнять в строгости все его требования, не надеясь, что патологические изменения могут волшебным образом исчезнуть. Грамотное лечение кольпита и соблюдение всех требований врача – залог успешного и быстрого избавления от атрофического кольпита.
В основе терапии недуга лежит назначение заместительной гормонотерапии. После повышения уровня гормонов слизистая оболочка влагалища начнет обновляться так же, как это было перед менопаузой.
Гормональные препараты назначаются в форме таблеток либо в виде свечей. Принимать препараты необходимо достаточно длительный срок – от года до трех лет, но первые положительные изменения становятся заметными уже через три месяца. Прерывать лечение заболевания нельзя, поскольку это приведет не только к рецидиву недуга, но и возможному присоединению вторичной инфекции.
Чаще всего при атрофическом кольпите местно назначают свечи Эстриол и Овестин. Основное действующее вещество этих препаратов – эстрогенный компонент, который эффективно устраняет влагалищный зуд, сухость половых органов, болезненность и частые позывы к мочеиспусканию.
Для восстановления микрофлоры хорошее действие оказывает препарат Гинофлор Э, который производится фармацевтической промышленность в таблетированной форме для введения во влагалище. При помощи ацидофильных лактобактерий нормализуется микрофлора влагалища, улучшается кровоснабжение влагалищного эпителия, стимулируется образование новых клеток, поддерживается нормальная кислотность влагалища за счет развития молочнокислых бактерий во влагалище женщины.
Среди других, не менее эффективных препаратов, назначают Эльвагин, Ортогинест, Эстрокард, Эстровагин, Овипол Клио.
Для подкрепления местного лечения назначаются и системные препараты – Климодиен, Клиогест, Дивина, Паузогест. Препараты назначаются при ранних признаках атрофического кольпита, но после полного окончания менструаций, а Клиогест можно применять в качестве профилактики патологии. Также врачи рекомендуют продолжить прием стандартных препаратов, которые показаны при климаксе – Активеля, Клиофита, Эвианы, Климадинона, Менопейса и других.
Противопоказания
В ряде случае женщинам не назначают гормональные препараты. Нельзя применять заместительную гормонотерапию у тех пациенток, кто страдает раком молочной железы, раком эндометрия, кровотечениями, тромбоэмболиями сосудов. Не рекомендовано назначение и тем, кто имеет проблемы с печенью, у кого есть патологии сердечно-сосудистой системы (инфаркт миокарда, стенокардия).
В данном случае терапия заменяется другими препаратами, не имеющими в своем составе гормональных компонентов. Это могут быть спринцевания и ванночки с отварами и настоями трав, влагалищные свечи с антибактериальным и противовоспалительным эффектом.
Атрофический кольпит, к великому сожалению, является знакомым словосочетанием для многих женщин, вступивших в климактерический период. Однако, подобные изменения в организме не стоит принимать с негативным оттенком. Естественный процесс старения не отложить, но замедлить дегенеративные изменения можно. Это не только продлит женщине благополучный для здоровья период, но и поможет максимально легко перенести изменения, происходящие с ее организмом в менопаузе.
Интересное и познавательное видео по данной теме:
Про
Контроль эффективности терапии
Во время лечения женщины гормональными препаратами, особенно в самом начале терапии, необходимо регулярное посещение врача акушер-гинеколога для проведения контроля эффективности.
Обеспечивается это с помощью:
- 1рН-метрии, в результате которой доктор должен отметить постепенное смещение рН в кислую сторону. Естественно, показателей, свойственных для женщины репродуктивного возраста, ожидать не стоит. Хорошим считают результат в пределах 4,5-5,5.
- 2Кольпоцитология – восстановление эпителия до среднего смешанного или поверхностного типов.
- 3Кольпоскопия – наблюдается зрелый эпителий.
Профилактические мероприятия
- 1Исключить ношение стесняющего, синтетического белья;
- 2Ежегодное наблюдение у врача акушер-гинеколога;
- 3Применение средств для интимной гигиены без ароматизаторов, консервантов, парабенов и др. раздражающих веществ;
- 4Исключить незащищенные половые контакты;
- 5Выполнение физических упражнений и упражнений Кегеля (для укрепления мышц тазового дна).
Нужно помнить, что при наступлении менопаузы, гормональную поддержку необходимо начать вовремя дабы избежать ярких проявлений климактерического периода.
Врач же, в свою очередь, должен информировать пациенток обо всех особенностях этого периода в жизни женщины и его возможных клинических проявлениях.
Видео Фото Таблицы
| Исследование | Отклонения |
| Осмотр | 1) легкая травматизация при вмешательстве; 2) незначительные петехиальные кровоизлияния, возможно капиллярное кровотечение; 3) гиперемия слизистой, патологические бели. |
| Мазок на флору | 1) лейкоциты в количестве более 10 в поле зрения; 2) неизмененные эритроциты; 3) преобладание кокковой флоры над палочковой, часто полное отсутствие палочек. |
| рН-метрия влагалищного содержимого | Щелочная среда выше 6,0 |
| Кольпоскопия | 1) истончение, легкая травматизация слизистой, участки кровоизлияний; 2) при проведении пробы Шиллера – слабое и неравномерное окрашивание |
| Кольпоцитология | Глубокий тип мазка (преобладают клетки базального и парабазального эпителия) |