В период вынашивания ребенка все события воспринимаются с особой впечатлительностью. Поэтому все родные стараются беречь будущих мамочек от дополнительных переживаний. Но есть ситуации, когда это сделать невозможно. Любой диагноз, который озвучивает врач во время беременности, кажется непоправимой бедой.
Особенно, когда устами врача произносится фраза: «У вас эрозия шейки матки». Хотя прежде чем паниковать, нужно разобраться в ситуации. Может и не так страшны эти слова. И своевременное выявление и лечение лучше, чем неведение о болезни.
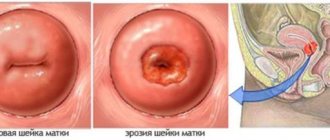
Паника еще ни в каком деле не приносила успеха. Поэтому главное, успокоиться, тем более что в таком положении это очень важно. Эрозия довольно часто встречаемое заболевание. Оно не препятствует вынашиванию и родам здорового ребенка при своевременном выявлении и правильном лечении. Этот процесс означает повреждения слизистой оболочки шейки матки. Они могут произойти вследствие химических, травматических повреждений, воспалительных процессов или изменений в гормональном фоне.
Эрозия может начаться вследствие половых инфекционных заболеваний, таких как: хламидиоз, гонорея, трихомониаз, вирус папилломы человека, генитальный герпес и другие. Заболевание также может начаться с наступлением беременности или вследствие тяжелых родов. Оно очень легко диагностируется во время обычного гинекологического осмотра, особенно с использованием кольпоскопа (микроскопа).
Что такое эрозия шейки матки и причины
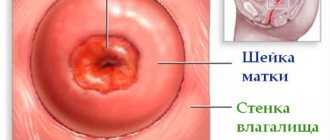
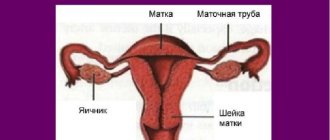
ЭШМ – самое частое гинекологическое заболевание. Оно представляет собой локальные повреждения эпителиального покрова в области влагалищной части шейки матки (орган, соединяющий матку и влагалище). На слизистой оболочке образуются ярко – красные раны, язвы и другие внешние повреждения. Увидеть их легко на гинекологическом кресле с помощью специального зеркала.
К наиболее распространённым причинам появления заболевания относятся:
- воспаления женских половых органов;
- инфекции, предающиеся половым путем (хламидиоз, гонорея, уреоплазмоз, кандидоз);
- начало интимной жизни в раннем возрасте;
- частая смена половых партнёров;
- киста, фиброма, эндометриоз;
- любые механические повреждения органов: аборт, роды, операции;
- гормональные и эндокринные нарушения.
Главным признаком патологии становятся выделения с кровью, имеющие самый разнообразный характер. Также может болеть низ живота во время полового акта, дискомфорт, жжение, зуд. Часто эти признаки воспринимаются, как молочница или приближение менструального цикла. Но если подобные ощущения возникли во время беременности, то немедленно стоит рассказать об этом своему акушеру–гинекологу.
Внимание! Перед планированием беременности необходимо пройти полное обследование у гинеколога. При обнаружении эрозии шейки матки до зачатия, своевременном лечении и профилактике заболевания, увеличивается вероятность более спокойного и безопасного вынашивания плода и родов.
Что может вызвать коричневые выделения во 2 триместре?
В первые недели беременности наличие следов крови – не редкость. Почему это происходит? Можно выделить пять причин кровотечений на малых сроках.
Имплантация
Виктория 29 лет: «Долго пытались зачать. В этом месяце наконец-то тест дал положительный результат. Но еще до задержки заметила мазню. Сейчас уже четырнадцать недель, вроде бы все хорошо, но все равно переживаю. Что это было?».
Слизистые выделения у беременных, содержащие небольшие включения крови, могут идти во время процесса имплантации плодного яйца в маточную стенку (то есть на первых 2-х неделях после оплодотворения). Повреждение капилляров, сопровождающее это явление, провоцирует появление характерных прожилок в белях.
Гормональный сбой
Наталья 27 лет: «Недавно узнала, что в положении. А месячные не прекращались. Правда, шли совсем по чуть-чуть. Я в шоке! Последние коричневые выделения на 13 неделе беременности были примерно. Сейчас уже двадцать. Вот так неожиданно пришлось стать мамой! Разве так бывает?»
Скудные коричневые выделения в первом триместре могут стать последствием гормональной перестройки. Обычно такое явление наблюдается в те дни, когда у женщины должны были пойти месячные. Секреция чаще всего имеет мажущий характер и не представляет какой-либо опасности для благополучия плода. Ее легко перепутать с менструацией. Скорее всего, эти выделения пройдут без следа. В редких случаях ситуация способна повторяться 2-3 цикла, во II триместре она самоликвидируется.
Пузырный занос
Юлия 22 года: «Идет примерно тринадцатая неделя. Гостим у родителей мужа в деревне. Несколько дней замечаю на белье какую-то странную кровь — будто пенящуюся. Все симптомы токсикоза налицо: тошнота, сильная слабость, по утрам кружится голова. К врачу еще не ходила. В больницу попасть смогу только через день, пока соблюдаю постельный режим. Очень переживаю! Что это может быть?».
Причиной, вызывающей появление кровянистого секрета, по сути, напоминающего менструальные выделения со сгустками и характерными пузырьками, является серьезнейшая патология – пузырный занос. Это редкое явление, суть которого заключается в нарушении процесса оплодотворения. А именно: либо оплодотворяется яйцеклетка без хромосом, либо происходит оплодотворение полноценной яйцеклетки, но одновременно 2-мя сперматозоидами.
Фактически, это опухоль, имеющая в большинстве случаев доброкачественный характер и состоящая из множества пузырьков (кист), наполненных жидкостью. Кровопотеря происходит по причине отторжения части пузырьков и сопровождается такими признаками, как головная боль, тошнота, рвота, колебания артериального давления.
Светлана 24 года: «Недавно узнала, что жду малыша. Долгожданные две полоски! Теперь пошли темные месячные. Очень боюсь, вдруг это окажется внематочная, так как у меня много проблем по гинекологии (была непроходимость труб). Какие могут быть при внематочной беременности выделения?»
Патологическую беременность отличает секреция бурого цвета, имеющая темный оттенок. Это первые признаки внематочной беременности до задержки. Смысл патологического процесса заключен в названии, то есть оплодотворенная яйцеклетка закрепляется не в стенке матки, а вне ее: в маточной трубе, яичнике или даже брюшной полости.
На начальном этапе внематочное закрепление ничем не выдает себя. Различия возникают на 5-6 неделе, когда состояние женщины внезапно ухудшается: появляется слабость, сильные режущие боли в животе, могут появиться темные выделения крови. Можно подумать, что это пошли месячные после задержки. Интенсивность кровопотери может быть разной, поскольку иногда имеет место внутреннее кровотечение, а наружу идет лишь малая ее часть.
Юлия 29 лет: «Первого ребенка потеряла, когда шла 15 неделя беременности. Тогда началось резкое кровотечение. После долгого лечения удалось вновь зачать. Сейчас беременности 14 недель, началась мазня. Неужели все сначала? Такие выделения могут быть при выкидыше?»
Ирина 20 лет: «Заметила у себя сначала какую-то сукровицу, а сегодня появились выделения со сгустками при беременности 6 недель. По виду — обычные месячные. Болит живот и тянет поясницу. Может это просто была задержка? Но тест положительный, в консультацию еще не ходила. Подскажите, что это может быть?»
Возможно, угроза выкидыша. Это распространенная причина кровотечений в первые недели беременности (до 13 недель). Патологическое отслоение плодного яйца сопровождается кровопотерей различной интенсивности. Сначала это, как правило, мажущие выделения на раннем сроке беременности (иногда со слизистыми включениями), а при прогрессировании процесса их обильность значительно повышается.
Второй триместр – время, когда любые кровотечения представляют опасность для благополучия будущей мамы и малыша. Основных причин подобных состояний можно выделить две: отслойка плаценты и ее предлежание.
Отслойка плаценты
Вероника 24 года: «Заметила у себя коричневые выделения на 20 неделе беременности. При этом странно ноет низ живота. Недавно оступилась и упала, ударила живот довольно сильно. Что это может быть?»
Ольга 36 лет: «Мне 36. Жду первого малыша. Гипертоник. Была отслойка плаценты на 10 неделе, потом в 16 недель беременности. Сегодня снова в обед странно тянуло низ живота, после этого идут коричневые выделения (как месячные, может чуть меньше). Увезли на «скорой». Снова отслойка. Срок 22 недели. Чем это грозит ребенку?»
Инна 26 лет: «Пошли обильные кровяные выделения на 25 неделе беременности. Экстренно госпитализировали. Диагностировали отслойку плаценты 50%. Врачи сказали, что теперь буду все время в больнице под наблюдением. Действительно ли это состояние так опасно?».
Отслойка плаценты – опасное состояние, вызывающее коричневые выделения во втором триместре, который заканчивается на 28 неделе беременности. У женщин отслойка часто сопровождается сильнейшим кровотечением, а плод при развитии данной патологии испытывает гипоксию и нехватку питательных веществ, т.к. плацента не выполняет свои функции.
Также появляется ощущение напряжения и болезненности в нижней части живота. Спровоцировать отслойку могут травмы, артериальная гипертония, малая длина пуповины, наличие рубцов на теле матки. Это состояние крайне коварно и требует экстренной госпитализации, а иногда и оперативного вмешательства, поскольку после кровотечения подобного рода возможна гибель плода.
Алла 26 лет: «Я на шестом месяце. Что могут означать коричневые выделения на 26 неделе беременности? Чувствую себя, как всегда, но сегодня после уборки заметила следы крови на белье. На пятнадцатой неделе был гипертонус, угроза выкидыша, лежала на сохранении, но не кровило. У кого было кровотечение при беременности во втором триместре?»
Юлия 24 года: «Ждем малыша. Анализы в норме, УЗИ показало боковое предлежание плаценты. Являются ли нормой коричневые выделения на 16 неделе беременности при подобном диагнозе? Врач говорит, что на последних месяцах придется лечь в стационар. Это необходимо?»
Инга 22 года: «Первый раз заметила у себя коричневые выделения на 17 неделе беременности. Направили на УЗИ. Оказалось, что у меня полное предлежание плаценты. Прошла курс лечения в стационаре, чувствовала себя отлично. Выделения на 24 неделе беременности появились вновь. Под свою ответственность лечилась дома. И снова выделения на 27 неделе беременности. Врач настаивает на том, чтобы положить меня в больницу до самых родов. Это обязательно?»
Предлежание плаценты – еще одно аномальное состояние, при котором наблюдается неправильная локализация плаценты. Она частично или полностью закрывает маточный зев. Если патология обнаружена до шестнадцатой недели, то терапию часто проводят амбулаторно. Чем выше гестационный срок, тем вероятнее риск возникновения кровотечения.
Рост плода повышает давление на плаценту. Кровотечение часто возникает внезапно, например, во время сна. Цвет выделений алый, они жидкие, боль отсутствует. При чихании, кашле, опорожнении кишечника и мочевого пузыря кровопотеря усиливается. 24 неделя беременности – срок, когда женщину с предлежанием плаценты нередко госпитализируют в стационар.
Оба этих состояния представляют реальную угрозу. Как правило, они возникают во втором триместре беременности. Но отслойка плаценты может наблюдаться и в третьем, и это не менее опасно.
Повлияет ли эрозия на шейке матки на зачатие ребенка, зависит от того, чем спровоцирована патология. Если до беременности женщина обследовалась и у нее не было нарушения эпителиальной ткани, то с большой долей вероятности можно говорить о гормональных причинах. Во время беременности происходит кардинальное изменение гормонального фона: секреция эстрадиола резко сокращается, а показатели прогестерона растут. У многих будущих мам эктопия появилась именно из-за этих преобразований.
Спровоцировать эрозию шейки при беременности могут:
- половые инфекции;
- нарушение влагалищной микрофлоры;
- грубые половые контакты;
- снижение резистентности организма;
- введение спринцовок, тампонов, вагинальных колец.
Симптомы ЭШМ при беременности
Выделения из шейки матки – это главный показатель женского здоровья. Именно они свидетельствуют о тех или иных нарушениях в работе женского организма. При ЭШМ бывают следующие виды выделений:
- белые мажущие. Это прозрачная не густая слизь без аромата. Они могут появляться после полового акта, от незначительной простуды, от стресса, физических нагрузок. Такие выделения не требуют лечения в период беременности. Заняться терапией можно после родов;
- белые густые. Выделения имеют творожистую консистенцию, без запаха. Этот процесс свидетельствует, что на фоне ЭШМ появился грибок рода candida. Врач гинеколог назначает консервативное лечение, чтобы исключить возможность заражения слизистой ребенка во время родов и дальнейших осложнений в период беременности;
- выделения желтого оттенка. Это первый сигнал о таких инфекциях, как трихомонада, стафилококк, уреаплазма, хламидии и др. Характер выделений носит определенную периодичность. После полового акта или мочеиспускания, влагалищная слизь становится обильной. Желтоватость имеет неприятный запах. При гонорее постепенно появляются гнойные выделения. Может появиться боль внизу живота, жжение в промежности. Как только врач определит точный диагноз, необходимо антибактериальное вмешательство;
- розовые, кровянистые. Для беременных женщин это самые опасные выделения. Трудно сразу определить причину. Кровотечение может быть началом выкидыша, внематочного оплодотворения, отслойки плаценты. Если же основная причина – это эрозия шейки матки, то очаг воспаления приобрел хронический характер и может навредить будущему ребёнку.
Легкая мазня с небольшой примесью кровью при ЭШМ может возникать после интимной связи, физических нагрузок, осмотра на гинекологическом кресле. Они могут носить постоянный характер. Всё это необходимо отслеживать, сдавать анализы и проводить профилактику;
- бурые, коричневые выделения. Слизь подобного цвета – это серьёзный симптом. Необходимо сразу же обратиться к специалисту. В период беременности матка постоянно растёт, а цервикальный канал растягивается. Это может привести к прогрессированию эрозии. Выделения сопровождаются как правило сильной болью внизу живота. Это говорит о воспалении яичников и матки.
Патологические симптомы
Когда на шейке матки имеется эрозия, то при беременности возможны следующие проявления:
- коричневые выделения, указывающие на незначительное по интенсивности кровотечение из эрозированной поверхности;
- яркая кровь в небольших количествах, появляющаяся после осмотра врача или интимной близости (контактное кровотечение);
- тянущие ощущения в нижней части живота на фоне физической нагрузки (длительная ходьба, подъем тяжестей);
- выделения воспалительного характера (густые молочные или водянистые бели).
Чаще всего эрозия шейки матки возникает на фоне воспаления, вызванного вирусами или бактериями. Инфекция обеспечивает патологические симптомы в виде того, что выделения становятся обильнее и увеличивается риск кровомазанья.
Влияние болезни на плод
Эрозия шейки матки обнаруживается более, чем у половины будущих мам. Считается, что она никак не влияет на вынашивание ребенка и роды. Но вопрос это имеет ряд оговорок. На фоне снижения иммунитета, гормональной перестройки и внешних факторов, возможно обострение заболевания. В этом случае возможны крайне негативные последствия на плод и роды.
Осложнения зависят от срока беременности.
1 триместр. Частые коричневые выделения при эрозии шейки матки во время беременности будут расцениваться врачом, как угроза выкидыша. Будущая мама может чрезмерно эмоционально воспринимать эти явления, нервничать и подвергать риску здоровье плода. Воспалительный процесс в первые 12 недель после зачатия может привести к самопроизвольному аборту и замёрзшей беременности. Инфекция может попасть к эмбриону, так как в этот период он не имеет необходимой защиты.
2 триместр. Отсутствие лечения может привести к несостоятельности шейки матки. Это проявляется в укорочении длины, цервикальной недостаточности, самопроизвольном выкидыше. Любые выделения с кровью должны быть поводом к немедленному вызову скорой помощи.
3 триместр. Эрозия может нарушить работу плаценты. В этом случае у плода будут врожденные патологии из-за попадания микробов. Очень большая вероятность нарушения целостности околоплодного пузыря, протекания амниотической жидкости и преждевременных родов.
Обострение эрозии, наличие любых инфекций (эндоцервицит, микоплазма, уреоплазма, хламидии и др.) может пагубно сказаться не только на состоянии плода во время вынашивания, но и на роды. Множественные разрывы слизистой влагалища, эпизиотомия – частые последствия ЭШМ.
Внимание! Эрозия шейки матки и другие фоновые заболевания этого органа: лейкоплакия, дисплазия, киста, кольпит, полипы, эктропион и другие, могут протекать незаметно. Врачи называют эти заболевания «провокаторами рака». При таком диагнозе возможна ампутация органа и невозможность беременности. Избежать таких последствий помогут периодические профилактические осмотры у гинеколога.
Коричневые выделения, не зависящие от срока беременности
Выделения коричневого цвета вызывают у будущих мам больше беспокойства, чем какие-либо другие. Это легко объяснимо, ведь бурый цвет – это, по сути, кровь в определенной концентрации. Стоит отметить, что коричневые выделения на 14 неделе беременности – нечто иное, чем выделения на 39 неделе беременности. Но есть ситуации, когда провоцирующие факторы абсолютно не зависят от срока гестации.
Ольга 27 лет: «24 неделя беременности. Иногда идут коричневые выделения. Могут ли бежевые или светло коричневые выделения при беременности быть результатом эрозии шейки матки?».
Эрозия может сопровождаться кровотечением. Лечится этот недуг прижиганием, но на протяжении периода вынашивания малыша проведение этой манипуляции не предусмотрено. Эрозивные поражения могут давать о себе знать характерной секрецией в виде светло-коричневых выделений во время беременности (сукровица).
Ирина 30 лет: «Жду малыша. Сейчас 25 недель. Появились гнойные выделения на 22 неделе беременности. В них присутствует примесь крови, началось ужасное раздражение. Пробовала спринцевания ромашкой – стало немного легче. Сдала анализы — гарденелез. Почему появились следы крови?»
При беременности коричневые выделения могут быть вызваны воспалительным процессом или ЗППП. На фоне снижения местного иммунитета часто наблюдается активизация условно-патогенных микроорганизмов или дремлющих инфекций. В подобном секрете могут присутствовать коричневые прожилки, включения слизисто-гнойной жидкости.
Травмы
Ирина 30 лет: «Почему могут появиться выделения на 37 неделе беременности? Весь период прошел отлично. А сегодня утром заметила на ежедневке мазню (вечером был секс). Очень испугалась. Рожать ведь еще рано. У кого были коричневые выделения в конце срока? Что это?»
Инна 22 года: «После осмотра на кресле заметила коричневые выделения на 34 неделе беременности. Что могло их вызвать?»
Коричневые выделения на 37 неделе могут появиться и в результате секса, и после осмотра доктора. Это обусловлено травмированием внутренней поверхности шейки матки. Если они не усиливаются, то опасности нет. Заметив выделения на 37 неделе беременности, постарайтесь снизить активность сексуальной жизни.
Отхождение пробки
Юлия 21 год: «40 неделя беременности коричневые выделения. Весь срок ничего подобного не было. Что это может быть?»
Наталья 25 лет: «Коричневые выделения на 39 неделе беременности — это признак родов? Точнее, 39 неделя уже заканчивается. Обнаружила на белье кусок плотной слизи с коричневыми вкраплениями. Ранее была угроза на 6 месяце беременности, лежала на сохранении, но все было по-другому. Может это та самая пробка? Через сколько начнутся роды?»
Мирослава 19 лет: «Появились густые красноватые выделения на 41 неделе беременности. Что это?»
Коричневые выделения на поздних сроках беременности, как правило, означают начало отхождения слизистой пробки, запечатывающей вход в матку и выполняющей защитную функцию. Перед родами она имеет тенденцию отделяться в несколько этапов или единовременно. Это состояние не опасно. Коричневые выделения на 40 неделе беременности говорят о скорой встрече мамы и малыша.
Иногда отхождение слизистой пробки и начало родов отделяют считанные часы. А иногда она начинает постепенно отходить уже в 37 недель беременности. Все зависит от особенностей организма. Выделения в 40 недель беременности или чуть ранее выглядят как густые слизистые фрагменты (иногда с коричневыми вкраплениями — прожилками крови). 41 неделя – время, когда роды могут начаться каждую минуту, и отхождение слизи с кровью – характерный признак.
Рассмотрев основные причины, по которым возможны выделения при беременности во всех триместрах, отметим, что в каждом случае наиболее разумным поведением будет своевременное обращение к доктору. Особенно актуально это для возникших внезапно обильных кровотечений. Даже при незначительных выделениях, к сожалению, без опыта разобраться в признаках того или иного отклонения крайне проблематично.
Диагностика заболевания
Коричневые выделения не являются нормой. Чтобы определить истинную причину, проводится ряд обследований, осмотр гинеколога. Только после определения проблемы, назначается терапия. Диагностика выделений состоит из следующих процедур:
- анализ мочи и крови;
- бактериальные посевы и ПЦР;
- мазок из цервикального канала;
- мазок из влагалища;
- осмотр шейки с помощью зеркала гинекологического;
- УЗИ;
- кольпоскопия.
Причины появления выделений
Спровоцировать выделения при эрозии могут различные факторы:
- Воспалительные процессы вульвы. Аднексит, эндометрит, кольпит, вагинит, молочница могут привести к нарушению целостности эндометрия и повреждению сосудов. В результате этого в выделениях появляется красный оттенок.
- Часто встречаются эрозии, кровоточащие при осмотре на гинекологическом кресле, при половом акте или неправильном использовании тампонов. Механические повреждения также могут возникать при родах, абортах, диагностических выскабливаниях.
- Эндометриоз у женщин является основной причиной, почему эрозия может кровить при беременности и без неё. При развитии эндометриоза происходит разрушение клеток эпителия, влекущее за собой повреждение сосудов.
- Инфекционные и другие заболевания, передающиеся половым путем – уреаплазмоз, гонорея, трихомониаз, микоплазмоз, герпес, гарднереллез, хламидиоз и другие. В этом случае выделения бывают зеленоватого цвета, а также с примесью крови.
- Доброкачественные или злокачественные новообразования. Сами по себе клетки любого новообразования являются подходящей средой для размножения патогенных бактерий. Кроме того, новообразование может из-за своих размеров повреждать сосуды, вызывая маточное кровотечение.
Сама по себе эрозия не является причиной для увеличения или какого-либо другого изменения вагинальных выделений у женщины. Подобные симптомы возникают только при повреждении сосудов механическим путем, из-за инфекции или по мере роста полипа, миомы или другого новообразования.
Лечение до и во время беременности
Лечение радикальными методами эрозии шейки матки во время беременности должно быть осторожным, но обязательным. Кардинальные методы с хирургическим вмешательством противопоказаны, так как могут спровоцировать сильное кровотечение и выкидыш.
К действенным методам лечения ЭШМ до или после беременности считают прижигание.
Оно бывает 5 видов:
- Лазерокоагуляция. Мощнейший пучок света, исходящий из хирургического лазера максимально точечно прижигает пораженные участки ткани. Главный плюс этого метода – возможность воздействовать одинаково эффективно на поверхностные и на глубокие раны в шейке матки. Электрокоагуляция занимает примерно 10-20 минут.
- Воздействие радиоволнами. Это самый безболезненный способ прижигания. Слизистая быстро заживляется – в течение 2 – 3 недель. Лечение проводится в течение нескольких минут, не требует подготовки специальной. Аппарат воздействия – «Сургитрон».
- Коагуляция химическая. Это воздействие органическими кислотами на поврежденные участки. Особенно актуальна процедура при псевдоэрозии – эктопии шейки матки (нестандартное положение цилиндрического эпителия). Один из распространенных препаратов для химической коагуляции – Солковагин. Действующие компоненты: азотная кислота, нитрат цинка, щавелевая и уксусная кислоты.
- Криодеструкция – это замораживание эрозии. Манипулятор, направленный на пораженные участки слизистой, поражает их жидким азотом (сверхнизкой температурой).
- Электрокоагуляция. Это самый действенный и при этом имеющий последствия метод лечения эрозии. Электрический ток поражает не только проблемные участки, но и задает здоровые клетки. Нижняя часть канала шейки матки сильно повреждается, образуются микроскопические рубцы. Процент вероятности вновь появления эрозии очень мала. Но при этом появляются серьёзные риски во время беременности и родов.
Операция по удалению пораженной части шейки матки называют конизация. Эта процедура назначается при предраковом состоянии. Она также убирает кисты, миомы, раковые опухоли, полипы, дисплазию, устраняет послеродовые большие рубцы.
Послеоперационный период длится от нескольких недель до 2 -3 месяцев. Возможны сильные боли, обильные кровотечения и слизистые гнойные выделения. В этом случае специалисты назначают спазмолитики и проверяют, не задеты ли во время операции крупные сосуды.
Некоторые врачи считают, лечение этими методами эрозии стоит начать только после беременности и родов. Дело в том, что на месте пораженных участков образуются рубцы и швы. Они могут в редких случаях препятствовать зачатию. Но современные инновационные технологии позволяют опровергнуть это страх. Швы после лечения эктопии быстро заживляются. Требуется постоянный контроль врача.
Внимание! Выбор способа лечения и прижигание осуществляется грамотным специалистом. После всех диагностических процедур, оценивается степень поражения шейки матки, прогрессирование, возможные противопоказания. Только после этого назначается хирургическая терапия.
При врожденной эрозии и в ряде случаев, заболевание может протекать абсолютно бессимптомно в период вынашивания и исчезнуть самостоятельно после родов.
Выделения при эрозии шейки матки имеют определенную характеристику. Задача гинеколога во время беременности – создать условия, чтобы девушку не беспокоили кровянистая, розоватая, коричневая и бурая слизь.
В зависимости от стадии эрозии, локализации очага и индивидуальных особенностей организма, беременным назначают следующее лечение ЭШМ:
- антибактериальные препараты;
- противовоспалительные;
- средства, улучшающие свёртываемость крови;
- гомеопатия – препараты на основе лечебных трав.
Убрать симптомы заболевания могут народные средства. Комплексная терапия пойдет на пользу общему здоровью женщины и особенно её половой сфере жизни. Целебные снадобья не навредят плоду, но пред началом рекомендуется посоветоваться с лечащим врачом. Избавиться от хронических выделений из шейки, болевых ощущений помогут:
- тампоны с облепиховым маслом;
- тампоны с мёдом;
- тампоны с отварами трав;
- спринцевание небольшим напором травяным отваром.
Народные методы
Эрозия может лечиться с помощью спринцевания, мазей, ванночек и фитотампонов. Однако все методы нужно согласовывать с лечащим врачом. Огромное количество информации в современных медицинских журналах и мировой паутине позволяет выбрать тысячу и один способ лечения. Но не все методы могут быть использованы во время беременности.
Любая лечебная трава может вызывать аллергию. Поэтому стоит применять только те травы и масла тех растений, в которых есть уверенность. Например, зверобой обладает слишком выраженным эффектом при лечении, поэтому его не рекомендуется использовать в период вынашивания ребенка. Также и алоэ может быть не всегда использовано из-за его особенностей.
Многие врачи наотрез отказываются рекомендовать спринцевания. Связано это, в основном, с риском занести в слизистую влагалища инфекцию или нанести механическую травму носиком спринцовки. Это может повлечь за собой только усугубление ситуации. Поэтому выбор в пользу спринцевания должен включать в себя риски этого метода.
Этот метод достаточно эффективный, когда воспаление шейки матки доставляет особый дискомфорт в виде зуда, жжения. Спринцевания довольно эффективно устраняют нестандартные выделения. Главное, придерживаться основных правил:
- спринцеваться можно не более 5 дней;
- наконечник должен быть мягкий резиновый или силиконовый;
- стерилизовать спринцовку перед применением;
- использовать отвар только комфортной температуры (особенно во время беременности);
- вливать отвар очень медленно.
Выделения во время беременности после лечения ЭШМ
Выделения – это абсолютно нормальный физиологический процесс в организме женщины. До беременности количество слизи в сутки достигает 2 мл. Её консистенция и цвет зависят от фаз менструального цикла. В первой половине – это прозрачные незначительные выделения. В период овуляции они становятся вяжущего типа, меняют бледный цвет на белый. Возможет желтоватый оттенок. Во второй фазе слизь становится более обильной.
Что же происходит в норме в период вынашивания плода?
Микрофлора полностью меняется. Выделения становятся обильными, могут достигать до 5 мл. в сутки. В норме они не должны иметь запаха, быть прозрачными или светло – белыми.
Эрозия шейки матки при беременности выделения должны тщательно наблюдаться. Коричневая слизь может быть началом выкидыша, отслойки плаценты, замерзшей беременности, внематочной беременности. Открывшееся кровотечение должно немедленно послужить сигналом к вызову неотложной помощи.
Эрозия может спровоцировать боли во время полового акта и гинекологического осмотра, тянущие ощущения внизу живота. Также могут появиться серьезные заболевания, на фоне ослабленного иммунитета: эндометриоз, молочница, хламидиоз, стафилококковая инфекция, уреоплазмоз и другие.
Лечение ЭШМ у беременных проводится щадящими методами. Только после родов, можно прибегнуть к более эффективному способу – прижиганию.
Видео: Какие выделения должны насторожить женщин?
Какие выделения должны насторожить женщин? Гинекология
Особенности лечения
В период вынашивания нужно соблюдать щадящий режим лечения. Поэтому каждый препарат назначается с особой осторожностью. Ведь основной задачей лечения является поддержание воспаления в той фазе, в которой оно обнаружилось. А основное лечение (которое зачастую проводится методом прижигания) будет проводиться уже после родов. Препаратов, разрешенных в период вынашивания ребенка, хоть и не много, но все равно предостаточно, чтобы выбрать подходящий вариант к разному типу заболевания.
Часто воспаление шейки матки сопровождается неприятными ощущениями, такими как зуд, жжение или кровянистые выделения. В таком случае, врач назначает специальные свечи, которые могут остановить кровотечение или снять острое воспаление, которое и вызывает неприятные ощущения.
Очень хорошо воздействуют на воспаление облепиховые свечи или ванночки. Облепиха всегда славилась своими уникальными заживляющими характеристиками. В редких случаях, доктор может назначить антибиотики или противовирусные препараты. Однако это возможно только в тех случаях, когда прием препаратов считается более безопасным, чем возможность нанести вред плоду или повредить процессу вынашивания.
Врачи зачастую не против лечения народными методами, особенно в период беременности. Однако эти действия также должны происходить под наблюдением врача, потому что многие считают, что способны и сами справиться с заболеванием. А когда уже воспаление шейки матки переходит в запущенную стадию, они начинают обвинять врачей, что недоглядели. Поэтому нужно давать отчет, что в период вынашивания ответственность несут оба: и врач, и сама будущая мамочка.
Какими могут быть выделения
Если кровит эрозия, то характер вагинальной секреции зависит от причины, вызвавшей такие выделения. Чаще всего возникает скудное кровотечение или слизь с прожилками или вкраплениями крови. При наличии бактериальной инфекции выделения могут окрашиваться в зелёный, жёлтый цвета, но также иметь примесь крови.
Если проявляется эрозия у беременной женщины, нужно уделять характеру вагинальной слизи особое внимание. Ее оттенок, объем и периодичность могут указать на развитие патологического заболевания.
Обильные
Обычно эрозия не просто кровоточит, количество выделений ощутимо увеличивается. Может присутствовать влажность на нижнем белье, неприятный запах, очень часто приходится пользоваться ежедневными прокладками. При этом обильные выделения могут различаться по структуре и указывать на разные патологии:
- водянистые и прозрачные часто сопровождают гормональный дисбаланс;
- густые сопровождают воспалительный процесс, оттенок зеленого или желтого может говорить о содержании в них гноя;
- творожистые включения указывают на микотическое (грибковое) поражение эпителия и сопровождают кандидоз и некоторые другие заболевания.
Объём секреции увеличивается при беременности на ранних сроках. При этом эрозия играет большую роль в изменении выделений. Чаще их становится больше из-за увеличения матки по мере роста плода, присоединения воспалительного процесса.
Коричневые
Любые коричневые выделения говорят о примесях крови. Она появляется в результате повреждения сосудов по мере роста новообразования, травмирования эрозированного участка эпителия и при развитии инфекционных заболеваний.
Секрет коричневого цвета может возникать при замещении плоского эпителия цилиндрической тканью. Цилиндрические клетки, находящиеся на влагалищной части шейки, часто подвергаются травматизации в следующих случаях:
- повреждение слизистой при половом контакте и осмотре у врача;
- роды, аборты, оперативное вмешательство на половых органах;
- неправильное использование тампона, спринцевание.
Во время беременности примесь крови, которая окрашивает слизь в коричневый оттенок, служит тревожным сигналом, особенно во втором и третьем триместре.
Желтые
Характер влагалищной секреции меняется при развитии таких заболеваний, как уреаплазмоз или стафилококковая инфекция:
- Уреаплазмоз и эрозия часто диагностируются одновременно. Уреаплазма относится к условно-патогенной флоре, находится в организме в «спящем» состоянии и не проявляет себя. Но при появлении эрозии, снижении иммунитета и по ряду других причин может активно пойти в рост. Она также влияет на выделения при эрозии, окрашивая их в желтоватый цвет.
- Стафилококки также обитают в организме любого человека, не влияя на здоровье. Но при стрессе, переохлаждении, беременности, снижении иммунитета стафилококковая инфекция вызывает появление гнойных белей, чувство тяжести в пояснице и нижней части живота, сбой цикла.
Возможные осложнения
Эрозия, хоть и протекает без выраженных симптомов, часто вызывает различные осложнения:
- Воспалительные заболевания. Поврежденный участок становится идеальным местом для жизнедеятельности патогенных бактерий. Результатом могут быть инфекционные воспалительные заболевания, например, хламидиоз, кандидоз, трихомониаз. Эрозия «открывает ворота» в полость матки, благодаря чему патогенные микроорганизмы проникают сразу в основной детородный орган. В результате женщина не может забеременеть, поскольку любой воспалительный процесс является препятствием к оплодотворению.
- Перерождение. В редких случаях эрозия может привести к злокачественному процессу. Рак шейки матки считается одним из самых опасных и наиболее распространенных онкологических заболеваний у женщин. Причины онкологии – не пролеченная или не диагностированная вовремя эрозия.
- Активизация вируса папилломы человека. Появление кондилом также может стать толчком к развитию предракового состояния.