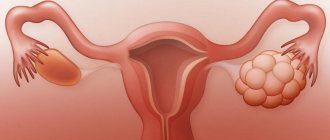
Некоторые женщины полагают, что яичники играют исключительно репродуктивную роль. Действительно, этот парный орган представляет собой своеобразное хранилище яйцеклеток, которые в некотором роде являются еще незачатыми детьми. Но на этом перечень функций данного репродуктивного органа не ограничивается.
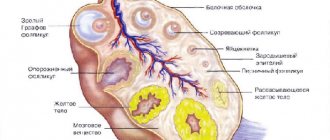
Яичники участвуют в производстве огромного количества стероидных половых гормонов, определяющих многие процессы нашего организма.
Гормональный фон имеет ключевое влияние на общее состояние здоровья всех систем, а также на психоэмоциональное состояние женщин. Нашим изяществом, утонченностью и красотой мы также обязаны эстрогенам. Однако бывают ситуации, при которых единственным спасением для пациентки остается удаление яичников.
Эта операция неизбежна в ряде случаев, к примеру, при раке молочной железы или таких опасных заболеваниях, как поликистоз яичников или разрыв кисты.
Некоторые воспалительные болезни, поражающие органы малого таза, приводят к необратимым патологиям в тканях, что также влечет за собой овариэктомию.
Когда нужна овариоэктомия
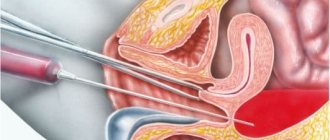
Под овариоэктомией понимают хирургическое вмешательство, в ходе которого удаляется парный орган. Проведение операции подразумевает выполнение общего наркоза и предварительную госпитализацию женщины. Иногда осуществляется удаление яичника и трубы.
Овариоэктомия рекомендуется при крупных эндометриоидных кистах, которые нарушают функционирование яичника. Зачастую данное вмешательство показано женщинам климактерического возраста. Однако при подозрении на онкологию, при некоторых видах кист возможно удаление яичника в репродуктивном возрасте.
Показания
Удаление яичников у женщин детородного цикла вызывает существенную гормональную перестройку, так как орган продуцирует необходимые для функционирования женского организма гормоны. Овариоэктомия в молодом возрасте приводит к необходимости приема гормональных препаратов (в рамках ЗГТ).
К общим показаниям овариоэктомии относят:
- преклимактерический и климактерический возраст (45-50 лет),
- предрасположенность к развитию злокачественных опухолей наследственного характера.
Двусторонняя овариоэктомия назначается в следующих случаях:
- кисты яичников в сочетании с миомой,
- онкопроцессы репродуктивных органов,
- аденомиоз и эндометриоидные кисты,
- гнойные патологии в области придатков.
Одностороннее удаление показано при следующих патологиях:
- отсутствие возможности удаления кисты яичника без повреждения ткани органа,
- злокачественная опухоль,
- выраженный воспалительный процесс, сопровождающийся риском некроза или сепсиса,
- запущенная стадия СПКЯ,
- интенсивный болевой синдром,
- внематочная беременность,
- обширный эндометриоз,
- апоплексия,
- перекрут органа.
Удаление яичника вместе с трубой рекомендуется при данных болезнях:
- угроза или разрыв трубы,
- новообразования неясной этиологии,
- внематочная беременность,
- спаечный процесс,
- осложнения, развившиеся в результате аднексита,
- непроходимость труб.
Объем хирургического вмешательства зависит от конкретной клинической ситуации.
Возможные осложнения
Побочные эффекты этой безопасной процедуры сведены к минимуму. Однако, кроме появления патологических выделений, женщина может испытывать другие симптомы:
- повышение температуры;
- общую слабость и быструю утомляемость;
- потерю сознания;
- снижение аппетита;
- вздутие живота;
- частые позывы к опорожнению мочевого пузыря;
- тошноту, вплоть до рвоты;
- усиление болевых ощущений в животе;
- отечность и гиперемию шовных зон;
- кровотечение из ранок;
- воспаление легких;
- инсульт.
Для снятия болевого синдрома назначаются обезболивающие средства, устранить метеоризм смогут лекарственные препараты, в составе которых имеется Симетикон. В завершении всей вышеизложенной информации хочется добавить, что во избежание всех неприятных проявлений послеоперационного периода, пациентке необходимо выполнять все рекомендации лечащего врача. К тому же – со всей ответственностью подойти к выбору медицинского учреждения и специалиста, который будет проводить лапароскопию. А при соблюдении всех правил реабилитационного периода женщина быстро вернется в прежнюю форму и к активной жизни без последствий для своего здоровья.
“>
Противопоказания
Проведение операции не всегда целесообразно. В некоторых случаях отмечаются противопоказания к овариоэктомии:
- серьезные патологии сердечно-сосудистой системы,
- нарушения свертываемости крови,
- почечная или печеночная недостаточность,
- геморрагический шок,
- перитонит,
- беременность 2-3 триместра,
- выраженные спайки,
- ожирение (3-4 стадия),
- интенсивное внутрибрюшное кровотечение,
- непереносимость наркоза,
- плохие регенеративные процессы.
При срочных вмешательствах список противопоказаний значительно меньше. Это связано с угрозой жизни и здоровью пациентки.
Подготовка к операции
Подготовка к операции мало чем отличается от таковой при других типах вмешательств. Когда вопрос целесообразности резекции решен, пациентке предстоит пройти необходимые предоперационные исследования:
- Сдать общий анализ крови и мочи, биохимический анализ крови, возможно — кровь на половые гормоны и онкомаркер СА-125;
- Пройти исследование свертываемости крови (коагулограмма);
- Обследоваться на инфекции (ВИЧ, гепатиты, сифилис, заболевания, передаваемые половым путем);
- Посетить гинеколога для забора мазка из влагалища и цервикального канала;
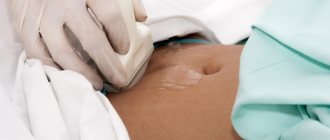
- Сделать УЗИ органов малого таза;
- Пройти флюорографию, по показаниям — ЭКГ.
Экстренные операции подразумевают минимум исследований, которые начинаются в приемном покое с момента поступления больной и включают общеклинические анализы крови и мочи, коагулограмму, УЗИ органов малого таза, осмотр хирурга для исключения острой хирургической патологии брюшной полости.
Когда все необходимые диагностические процедуры перед плановой резекцией пройдены, женщина отправляется к терапевту, и он, исходя из наличия или отсутствия сопутствующих заболеваний, дает свое разрешение на проведение операции. Вся сопутствующая патология должна быть максимально вылечена или приведена в такое состояние, чтобы вмешательство стало безопасным.
При необходимости постоянного приема каких-либо лекарств, нужно обязательно предупредить об этом своего врача. Перед операцией отменяются антикоагулянты и другие препараты, вызывающие разжижение крови. При диабете может потребоваться переход на инсулин, даже если пациентке вполне помогают сахароснижающие таблетки. Когда все риски исключены, гинеколог назначает дату прибытия в стационар с результатами всех пройденных обследований.
Накануне операции женщине рекомендуют воздержаться от обильного приема пищи, исключить все те продукты, которые спровоцируют газообразование или задержку каловых масс (шоколад, бобовые, капусту, выпечку и т. д.). За 12 часов до вмешательства пища и вода принимаются в последний раз, если нужно будет запить какие-либо лекарства, то женщина оговаривает этот момент со своим лечащим врачом.
Вечером перед резекцией нужно принять душ и переодеться, область лобка и нижняя часть живота бреются при планируемой лапаротомии. Если есть проблемы со стулом, то будет предложена очистительная клизма. Это не только мера, позволяющая облегчить ход операции, но и профилактика послеоперационных осложнений, в частности — запоров. При сильном волнении назначаются успокоительные препараты или легкие снотворные на ночь.
Виды и проведение овариоэктомии
Существует несколько вариантов операции по удалению яичников:
- Односторонняя. Вмешательство показано при злокачественных опухолях, серьезных инфекционных процессах, кистах.
- Двусторонняя. Такая операция рекомендуется при поражении органа эндометриозом, инфекционных процессах, онкологии в малом тазу.
- Сальпингоовариэктомия. Термин подразумевает удаление яичников и труб. Обычно удаление придатков целесообразно при поражении труб, их непроходимости.
Двустороннее удаление яичников может сочетаться с гистерэктомией, подразумевающей ампутацию шейки и маточного тела.
Длительность вмешательства составляет 2-4 часа. Выполнение овариоэктомии возможно двумя способами:
- Лапаротомический метод. Это полостная операция, которая выполняется при помощи традиционного разреза на брюшной стенке (вертикальный, горизонтальный). Горизонтальный разрез практически не оставляет следов. Однако вертикальный надрез обеспечивает хороший доступ для визуализации внутренних органов.
- Лапароскопический метод. В процессе вмешательства врач выполняет надрезы в области живота для помещения инструментов. Это щадящий вариант, который позволяет сократить восстановительный период и послеоперационные риски.
Большинство операций выполняется посредством лапароскопического доступа.
Перед овариоэктомией пациентка проходит обследование, включающее:
- ОАК,
- ОАМ,
- кровь на биохимию,
- мазок на флору,
- определение гормонального фона, половых инфекций,
- резус-фактор,
- группу крови,
- ультразвуковое исследование органов, расположенных в области малого таза,
- кольпоскопию при патологиях шейки матки,
- консультацию терапевта (флюорография, ЭКГ).
За несколько дней до вмешательства необходимо воздержаться от приема медикаментозных препаратов, не назначенных врачом, употребления алкогольных напитков и курения. Женщине следует включить в рацион пищу, богатую витаминами и минералами.
Пациентка госпитализируется в стационар за сутки до овариоэктомии. Операция выполняется строго натощак. Перед вмешательством необходимо принять гигиенический душ, удалить волосы в области лобка, паха, живота.
Проведение овариоэктомии подразумевает выполнение очистительной клизмы.
Постельный режим после операции назначается минимум на сутки. При интенсивном болевом синдроме рекомендуются обезболивающие препараты. Затем женщине разрешается вставать и аккуратно передвигаться. Умеренная двигательная активность нормализует функционирование кишечника.
Выписка осуществляется через несколько дней после овариоэктомии, а швы снимаются на 8-14 сутки. Жить половой жизнью нельзя в течение 2 месяцев. Физические нагрузки не должны быть интенсивными.
Разновидности оперативного вмешательства и показания к ним
Операция по удалению яичника может быть выполнена как лапароскопически, так и лапаротомически. Выбор методики зависит от причины вмешательства. Если речь идет о злокачественном новообразовании, чаще выполняют полостную операцию удаления, поскольку нередко приходится идти на экстирпацию (удаление матки с придатками).
В случае перекручивания ножки яичника, апоплексии, разрыва кисты или просто ее прогрессивного роста гинекологи чаще используют щадящую лапароскопическую технику. Внематочная беременность также является поводом для лапаротомного доступа.
Особенности проведения частичной резекции яичника
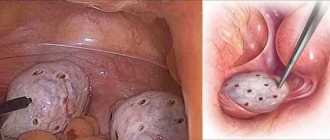
Данная процедура предполагает частичное иссечение поврежденной ткани яичника. Операция может быть проведена в полостном или лапароскопическом варианте. Основными показаниями являются патологические процессы, при которых вовлечен лишь определенный анатомический участок данного органа. Чаще всего это поликистоз яичников.
Подобное хирургическое вмешательство в лапароскопическом варианте является малоинвазивной процедурой. По сравнению с тем, сколько длится реабилитация после удаления яичника – сутки пребывания в стационаре после вмешательства являются хорошим результатом. Высокий профиль безопасности, низкий уровень риска спаечной болезни – все это плюсы данной современной методики. К минусам относится только высокая цена операции.
Что такое клиновидная резекция яичника
Клиновидная резекция представляет собой базовою органосохраняющую операцию при синдроме поликистозных яичников. Суть ее заключается в проведении лапароскопического доступа и иссечении части капсулы яичника с небольшим участком ткани самого органа. Цель инвазии заключается в создании возможности для зрелой яйцеклетки покинуть яичник для оплодотворения.
Поскольку восстановление после полостной операции сопровождается с возможными неудобствами подбора гормональных препаратов, развитием спаечной болезни и длительным ранним послеоперационным процессом, врачи предпочитают клиновидную резекцию в качестве быстрого способа решения проблемы бесплодия у пациенток с поликистозными яичниками.
Овариоэктомия – полное удаление яичника
Удаление яичника показано пациенткам с высокой степенью повреждения функции или структуры этого органа, эпизодом внематочной беременности с риском кровоизлияния, апоплексии яичника. Во всех этих случаях угроза жизни пациентки крайне высока, в связи с чем врачи идут на радикальную операцию. Выбрав вариант доступа, хирурги иссекают яичник, подшивая к дефекту конец широкой маточной связки.
Реабилитация после полостной операции удаления яичника сопровождается неделей палатного режима в условиях гинекологического стационара, приемом антибиотиков и высоких доз женских половых гормонов. Гормональные препараты принимаются в течение длительного времени, и их дозировка пересматривается в случае наступления климактерического возраста.
Большинство специалистов склоняется к мнению, что любая опухоль яичника является показанием к его удалению, так как достоверно оценить характер новообразования можно только после проведения гистологического анализа
Последствия операции по удалению яичника
Если овариоэктомия была проведена после наступления климакса, серьезных последствий не отмечается, так как гормональная перестройка уже произошла. Удаление яичников после 40 лет имеет следующие последствия:
- кровотечения,
- тромбоз,
- психоэмоциональные нарушения,
- снижение полового влечения (либидо),
- учащенное мочеиспускание,
- головные боли (мигрени),
- сердечно-сосудистые патологии,
- остеопороз,
- гипертония,
- атеросклероз,
- набор веса,
- преждевременное старение,
- опущение влагалища,
- спаечный процесс,
- перитонит.
Депрессия
Депрессия вызвана как физиологическими, так и психологическими причинами. Гормональный фон влияет на появление эмоциональной лабильности, раздражительности, нервозности. Женщины могут испытывать свою несостоятельность, что приводит к развитию тяжелых депрессий.
Гормональные нарушения
После удаления яичников отмечается падение уровня эстрогенов и повышение секреции гонадотропинов (ФСГ и ЛГ). Продукция андрогенов также снижается. В 60% случаев синдром имеет тяжелое течение, которое проявляется различными расстройствами.
Последствия удаления яичников после 50 лет
Большинство женщин в возрасте старше 50 лет находятся в климактерическом периоде. Это значит, что серьезные отдаленные последствия сведены к минимуму. Адаптация организма к функционированию без половых гормонов начинается обычно после 45 лет. Именно в этой возрастной группе чаще всего регистрируются хирургические вмешательства по поводу овариоэктомии.
Влияние на сердце и сосуды
Сердечно-сосудистая система зависит от уровня половых гормонов. После двусторонней овариоэктомии наблюдаются головные боли, боли в сердце, перепады давления.
Состояние половой сферы
Овариоэктомия приводит к снижению или полному прекращению выработки половых гормонов (двусторонний вариант), вырабатываемых яичниками. Таким образом, развиваются климактерические симптомы, затрагивающие и половую сферу. Женщина отмечает снижение полового влечения, сухость во влагалище, что мешает вести полноценную половую жизнь. При удалении одного яичника гормональный фон частично сохраняется.
Длительность и особенности восстановительного периода
Восстановительный период зависит от объема вмешательства. Существенное значение имеет возраст пациентки. Полная реабилитация организма обычно занимает 1.5-2 месяца. Восстановление после удаления яичника и трубы имеет такую же продолжительность. В течение этого времени женщина соблюдает охранительный режим, который подразумевает щадящую диету, ограничение физических нагрузок и исключение половой жизни.
В течение первых суток возможно появление болей, кровянистых выделений. И также отмечаются слабость, тошнота. Через несколько дней состояние пациентки нормализуется.
Ранние послеоперационные осложнения
К операционным осложнениям в раннем периоде относят повреждения внутренних органов, что чаще происходит в рамках выполнения лапаротомии. Возможно кровотечение, которое хуже поддается устранению при лапароскопии.
При несоблюдении правил асептики может присоединиться инфекция, развиться перитонит. С целью предупреждения данных осложнений назначается антибиотикотерапия.
Поздние послеоперационные осложнения
При удалении яичника последствия и состояние организма зависят от множества факторов. Отдаленные последствия развиваются вследствие резкого прекращения продукции половых гормонов. В первую очередь, наблюдаются нарушения со стороны сердечно-сосудистой, опорно-двигательной и нервной систем. Регистрируются психоэмоциональные расстройства.
Суть оперативного вмешательства
В случае выбора лапароскопической техники пациентке в брюшной полости делают отверстия, с помощью которых в нее вводят манипуляторы, после чего совершают резекцию и зашивание необходимых участков. При лапаротомном доступе хирург рассекает переднюю брюшную стенку, получает доступ к яичнику и связке, которая его удерживает, после чего фиксирует связку матки.
Период реабилитации после удаления яичников зависит от методики проведения операции. В случае лапароскопии пациентка покидает больницу в течение суток. После лапаратомической операции она неделю пребывает в стационаре.
Последствия овариоэктомии
Лишившись источников продуцирования половых гормонов, женщина нуждается в их немедленной искусственной подаче в виде лекарственных препаратов. На ранних этапах не всегда получается качественно подобрать необходимую дозу, поэтому пациентка может чувствовать общее недомогание, тремор или, наоборот, вялость. Кроме того, могут возникнуть проблемы с артериальным давлением и расстройства сна. Также пациентка может столкнуться с эндокринными расстройствами, среди которых гирсутизм (избыточный рост нежелательных волос) и дисменорея (болезненные ощущения во время менструаций).
Главным условием достижения высокого качества жизни у пациенток, перенесших удаление яичников, является постоянный контроль употребляемых доз стероидов и лечение сопутствующих патологических состояний, течение которых может усугубляться в результате изменения гормонального фона
Лечение после операции
Объем лечебных мероприятий зависит от конкретной ситуации. Всем пациенткам назначается профилактический прием антибактериальных препаратов с целью предупреждения инфицирования и сепсиса. Для устранения болевого синдрома рекомендуются НВПС.
При овариоэктомии в репродуктивном возрасте необходим прием гормональной терапии, которая носит заместительный характер. Гормональные препараты поддерживают эндокринную функцию вследствие утраты яичников.
Жизнь без яичников
Обычно после двусторонней овариоэктомии рекомендовано гормональное лечение, особенно пациенткам, не достигшим климактерического возраста. Это связано с резким падением уровня половых гормонов, что отрицательно сказывается на функционировании внутренних органов. Прием ЗГТ позволяет пациентке вести обычную жизнь, в том числе интимного характера.
Жизнь с одним яичником
Удаление правого яичника, например, легче переносится женщиной, чем двусторонняя овариоэктомия. Именно поэтому такие операции более предпочтительны. Гормональный фон поддерживается за счет оставшегося органа. Если удалили левый яичник и трубу, последствия заключаются в снижении репродуктивной функции. Вопрос послеоперационной терапии (гормональной) решается в индивидуальном порядке.
Жизнь после удаления матки
Особенности послеоперационного периода после удаления придатков и матки зависит от возраста пациентки. Многие женщины воспринимают матку как признак женственности. Соответственно, утрата органа может восприниматься психологически тяжело. Чтобы предупредить неприятные последствия, назначается соответствующая терапия.
Какие заболевания могут вызвать специфичные выделения
Выделения из влагалища обнаруживаются при мочеполовом заражении, которое вовремя не вылечили, или течение которого было хроническим. Это может быть:
- микоплазмоз;
- уреаплазма;
- хламидиоз;
- трихомониаз;
- другие инфекции.
Присутствие бактерий вызывает зуд и жжение. Но их возникновение после удаления не инфицированных придатков может быть связано с ослаблением общего иммунитета организма. Они не всегда специфичны: например, при трихомониазе — серые, пенистые. Если они пахнут рыбой, это бактериальное заражение. Такие выделения — редкость, ведь после удаления одного или двух придатков назначают антибиотики, а они препятствует развитию бактерий.
Другое дело — молочница, кандидоз. Он возникает после удаления маточных придатков, когда назначают антибиотики, и в таком случае появляются белые выделения. Некоторые описывают их как творожистые.
Если удаление придатков производится с обеих сторон, у женщины после операции не должно быть выделений, кроме коричневых, мажущихся. Это связано с тем, что отсутствие гормонов вызывает климакс, который обычно сопровождается сухостью слизистых. Если в это время появились непонятные выделения, это говорит об инфекционном поражении организма или об осложнении.
Цвет, запах, консистенция, другие характеристики выделения могут многое рассказать об их этиологии. Если после удаления придатков появились выделения, нужно обратиться к лечащему гинекологу, чтобы провести адекватное лечение.
На сегодняшний день медицинская отрасль обладает принципиально новыми технологиями хирургических вмешательств. Одним из таких достижений современной науки является лапароскопия – безопасная, мало травмирующая и короткая по времени операция, которая не требует длительного восстановительного периода. Проведение лапароскопических вмешательств осуществляется с помощью зондов, которые оснащены камерой и специальным освещением, позволяющим рассмотреть все детали оперируемого участка. Их вводят через небольшие по размеру (не более двух сантиметров) надрезы на кожных покровах.
Данную хирургическую методику широко используют в гинекологии – после такой операции на коже живота не остается заметных косметических дефектов, к тому же реабилитация протекает быстро и без каких-либо серьезных осложнений. В некоторых случаях после проведенной лапароскопии женщины отмечают появление выделений – это может быть как естественным явлением, так и признаком патологического процесса.
В нашей статье мы хотим рассказать о специфике лапароскопической операции, правилах подготовки к процедуре, особенностях реабилитационного периода женского организма и объяснить, являются ли коричневые выделения после лапароскопии патологией.
Секс после удаления придатков
Обычно овариоэктомия не приводит к нарушениям в интимной жизни. Половые отношения разрешаются при отсутствии осложнений через 7-10 недель. Как правило, физический дискомфорт после вмешательства отсутствует.
Однако изменение гормонального фона, если проводилось двусторонее удаление, может приводить к снижению либидо, сухости во влагалище, депрессии. Эти факторы неблагоприятно сказываются на качестве интимной жизни. В таких случаях рекомендована гормональная терапия, в том числе в виде мазей для местного применения. При нарушениях психологического плана женщина может обратиться к психологу, сексологу.
Способы резекции яичника
Как правило, резекция левого или правого яичника проводится под общим наркозом, который во многом и предопределяет важность предоперационной подготовки и внимания к общему состоянию женщины. В части случаев может быть использована местная анестезия (при наличии противопоказаний к наркозу, аллергии на некоторые препараты и т. д.).
резекция яичника
Операция бывает односторонней либо проводится резекция обоих яичников. Необходимость двустороннего вмешательства диктуется диагностированным поликистозом либо новообразованиями или кистами сразу с двух сторон.
Удаление фрагмента яичника может быть проведено лапароскопическим путем и стандартной лапаротомией. Лапаротомия еще недавно была основным методом доступа к органам малого таза, но сегодня ее уверенно вытесняет лапароскопия, имеющая ряд весомых преимуществ:
- Малая травматизация тканей;
- Более быстрое восстановление и более легкое течение послеоперационного периода, что укорачивает период нетрудоспособности до минимума;
- Прекрасный косметический результат;
- Более низкая частота осложнений после вмешательства.
Лапаротомический доступ преимущественно применяется при экстренных вмешательствах, когда нет времени на адекватную подготовку и обследование малого таза. Кроме того, в таких ситуациях в ближайшей больнице может не оказаться необходимого оборудования или обученного специалиста. При сильном спаечном процессе в малом тазу лапароскопия и вовсе противопоказана, поэтому у гинеколога нет выбора — операция происходит путем открытого доступа через широкий кожный разрез.
После обработки операционного поля хирург приступает к выполнению этапов операции:
- Разрез в надлобковой зоне в поперечном направлении либо по срединной линии живота, идущий сверху вниз;
- Проникновение в малый таз, осмотр придатков, выделение яичника, рассечение сращений при их наличии;
- Наложение зажима на ножку яичника, несущую питающие артерии;
- Экономное иссечение поврежденной паренхимы с максимальным сохранением здоровой ткани;
- Ушивание раны яичника рассасывающимися нитями, остановка кровотечения и перевязка сосудов;
- Осмотр брюшной полости на предмет кровоточащих не перевязанных сосудов;
- Ушивание кожной раны в обратном порядке.
Надлобковая лапаротомия более косметична и показана при небольших образованиях яичников, срединная лапаротомия используется при крупных кистах или опухолях. Если в яичнике обнаружен гнойный очаг, то проводят промывание раствором хлоргексидина и устанавливают дренажные трубки для отвода отделяемого. Дренирование также показано при воспалительном процессе в тазу или брюшной полости.
Клиновидная резекция яичника включает иссечение его части в виде клина, обращенного основанием к периферии (капсуле) органа. При этом хирург рассекает паренхиму глубоко в направлении ворот яичника, но не доходя до них, чтобы не вызвать нарушение кровообращения в оставшейся части органа. Ушивают образовавшийся дефект при помощи тонких игл, чтобы не травмировать очень хрупкую ткань. Нити не следует затягивать слишком сильно, так как это может вызвать их прорезывание с риском осложнений. Кровоточащие сосуды перевязывают.
клиновидная резекция яичника
Резекция кисты яичника может быть проведена через аналогичный доступ. Киста после выведения ее в рану отграничивается с помощью салфетки. Разрез яичника проводится на границе между кистозной полостью и здоровой паренхимой, аккуратно, чтобы не повредить ткани. Киста без особых усилий отделяется от яичника, а тонкий мостик, который ее связывает с органом, пересекается.
При резекции кисты важно действовать предельно аккуратно, так как крупная полость может оттеснить на периферию яичниковую ткань и сделать ее подобием тонкой пластинки, и тогда есть риск удаления такого измененного, но все же функционирующего, органа одновременно с патологическим образованием.
После иссечения кисты восстанавливают целостность оставшегося фрагмента яичника, накладывают швы на сосуды, осматривают полость таза и ушивают брюшную стенку подобно тому, как и при клиновидной резекции.
Резекция яичника при поликистозе — один из основных методов лечения патологии, поскольку консервативная терапия далеко не всегда приносит хоть какой-то эффект. Операцию производят на двух яичниках сразу, удаляя не менее двух третей каждого органа. Техника ее не отличается от таковой при клиновидной резекции.
Смысл оперативного лечения поликистоза — удалить склерозированные ткани и «замурованные» в них фолликулы и, тем самым, спровоцировать нормальное созревание яйцеклеток. Этот способ позволяет достичь овуляции и зачатия при бесплодии на фоне поликистоза, а также нормализовать гормональный фон женщины.
Лапароскопическая резекция левого яичника или фрагмента правого по времени занимает примерно такой же промежуток, что и открытая операция, и тоже требует общего наркоза. Главное отличие лапароскопии от лапаротомии — отсутствие большого разреза и рубца в будущем, то есть очень хороший косметический результат, который достигается благодаря применению специального инструментария.
Подготовка к лапароскопии такая же, как и при открытой операции, но особое внимание пациентка уделяет состоянию кишечника и его тщательному опорожнению. Заполненные содержимым петли кишечника во врем лапароскопии могут усложнить процесс нагнетания газа в брюшную полость и ухудшить обзор для хирурга.
После погружения больной в наркоз, хирург делает три небольших разреза (около 2 см) в передней брюшной стенке, через которые вводит в живот инструментарий, видеокамеру, источник света. Для улучшения обзора и приподнимания стенки живота в его полость нагнетается углекислый газ.
лапароскопическая резекция яичника
Рассечение паренхимы яичника и удаление фрагмента производится с использованием электрокоагулятора, по которому идет электрический ток высокой частоты. Коагулятор не повреждает окружающие ткани, но «разрезает» ту область, куда хирург направляет его действие. Кроме того, создаваемая в зоне действия коагулятора высокая температура способствует запаиванию просветов мелких сосудов, сводя к минимуму риск кровотечений.
После того, как нужный участок яичника отрезан, хирург извлекает его наружу, осматривает область малого таза с помощью видеокамеры на предмет кровотечения или других патологических изменений. Если все в порядке, то инструменты выводятся, а небольшие разрезы кожи ушиваются.
Отзывы
Овариоэктомия оказывает существенное влияние на состояние женского организма. Удаление яичников после 60 лет имеет менее выраженные последствия, о чем говорят отзывы пациенток. Однако не следует отказываться от хирургического вмешательства при его необходимости, несмотря на противоречивые отзывы. Иногда удаление яичников при раке молочной железы способствует остановке прогрессирования опухоли. Односторонняя овариоэктомия позволяет частично поддерживать гормональный фон. В противном случае женщине назначаются медикаментозные препараты, предупреждающие развитие неприятных симптомов.
Лучевая терапия (радиотерапия)
Контролируемые дозы радиации направляются на опухоль, чтобы убить раковые клетки. Обычно, лучевая терапия используется после операции, а также химиотерапии, чтобы убить выжившие раковые клетки. Как правило, лучевая терапия происходит примерно через месяц после операции или химиотерапии. Сеанс занимает несколько минут, пациенту может потребоваться от трех до пяти сеансов в неделю в течение трех-шести недель. Женщина должна будет решить, какой тип лучевой терапии она может проходить. В некоторых случаях, лучевая терапия не нужна.
Типы лучевой терапии включают:
- Лучевая терапия груди после лампэктомии, излучение вводят в оставшиеся ткани молочной железы.
- Лучевая терапия стенки грудной клетки — это применяется после мастэктомии.
- Увеличение груди — высокая доза лучевой терапии применяется там, где опухоль была удалена хирургическим путем. Внешний вид груди может измениться, особенно если у пациентки грудь большая.
- Лучевая терапия лимфатических узлов.