- Показания
- Подготовка к операции
- Проведение
- Что происходит после хирургического вмешательства?
- Осложнения
- Послеоперационное наблюдение
- Беременность после трахелэктомии
Во всем мире при раке шейки матки стандартное лечение состоит в удалении матки, химио- и лучевой терапии. Однако для молодых женщин, которые хотят сохранить способность к рождению ребенка, разработана альтернативная операция – трахелэктомия, или удаление шейки матки.
Что такое трахелэктомия и можно ли забеременеть после ее проведения?
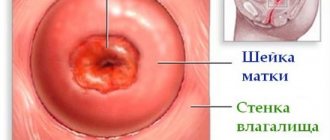
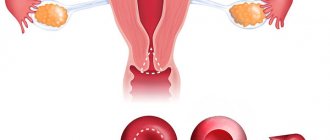
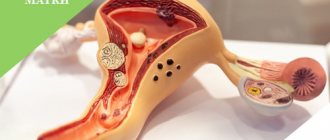
Чтобы последствия удаления шейки матки были благоприятны, решающее значение имеет отбор пациенток для этой процедуры. Во время операции удаляется шейка, верхние 2 см влагалища и прилегающие ткани. Тело и свод матки остаются неповрежденными. Вмешательство можно выполнить через полость живота, лапароскопически, с помощью робот-ассистированной хирургии. Возможно удаление шейки матки через влагалище.
Первая успешная операция была выполнена в 1994 году. За прошедшее время проведено как минимум 1000 таких вмешательств, после которых не менее 250 женщин смогли забеременеть.
Различают два вида операции:
- Простая с удалением части шейки и влагалища.
- Радикальная с дополнительным иссечением лимфоузлов в малом тазу, где могут находиться раковые клетки, а также параметрия (тканей вокруг матки).
Метод лечения сопровождается низким риском осложнений. Частота рецидива опухоли не превышает 5%.
Показания
Операция показана не только при раке шейки матки. Она выполняется при таких патологических состояниях:
- рецидивирующие кисты и полипы шейки, хронический эндоцервицит;
- шеечный эндометриоз;
- небольшой узел миомы в шейке;
- деформация шейки и эктропион, вызванные неблагоприятным течением предыдущих родов;
- опущение или выпадение матки, вызвавшее утолщение и деформацию шейки;
- тяжелая лейкоплакия или псевдоэрозия, не поддающаяся терапии другими способами.
Нередко проводится удаление шейки матки при дисплазии 2 и 3 степени – предраковых процессах шейки. Консервативные методы на такой стадии обычно уже неэффективны, а необходимости в сложном хирургическом вмешательстве нет.
В 1998 году были сформулированы такие показания к удалению шейки матки:
- желание пациентки сохранить возможность родить ребенка;
- опухоль размером менее 2 см;
- стадия по FIGO 1А1, 1А2 и 1В1;
- невовлеченная верхняя часть цервикального канала, что доказано на МРТ;
- отсутствие метастазов в лимфоузлах.
Если хотя бы одно из этих условий не соблюдено, частичное удаление шейки матки с сохранением органа невозможно.
Опухоли размером более 2 см обычно сопровождаются вовлечением лимфатических сосудов и узлов, а также цервикального канала. При этом увеличивается частота рецидива новообразования и вероятность метастазов.
Операция не проводится пациенткам с такими гистологическими формами опухолей шейки:
- нейроэндокринные опухоли;
- папиллярно-серозные образования;
- саркомы.
Перед выполнением удаления шейки важно исключить метастатическое поражение лимфоузлов. Для этого перед основной операцией выполняют удаление лимфоузлов лапароскопическим путем, через небольшие разрезы в брюшной стенке. Если будут обнаружены раковые клетки, удаляется вся матка.
Какой способ экстирпации матки лучше
Нельзя однозначно сказать, какой метод экстирпации хуже, а какой лучше. Каждый из них имеет свои преимущества и недостатки. Например, лапароскопические и влагалищные экстирпации матки легче переносятся пациентками, поскольку не предполагают послойного рассечения брюшной стенки. Однако в онкологической практике нередко требуется открытое вмешательство, поскольку необходима тщательная ревизия органов малого таза, а в ряде случаев и брюшной полости для поиска метастазов рака и радикального удаления всех заинтересованных тканей.
Объем операции определяется диагнозом и стадией заболевания. Наиболее обширные вмешательства производятся при раке яичников, поскольку он склонен к раннему контактному метастазированию по брюшине. Поэтому во время операции производят не только расширенную экстирпацию матки с придатками, но и иссечение большого сальника и брюшины.
Подготовка к операции
Исследуется анализ крови, ее биохимический состав и состояние свертывающей системы. Проводится рентгенография легких. Для оценки метастазов в лимфоузлах выполняется КТ, МРТ или позитронно-эмиссионная томография. При диагностике воспалительных заболеваний проводится лечение инфекции до полного выздоровления.
Перед тем, как выполнить удаление части шейки матки, врачи определяют, подходит ли пациентка для такого вмешательства. Затем ей подробно объясняют, что во время операции могут возникнуть повреждения сосудов, мочеточников и других органов, которые могут потребовать немедленной лапаротомии.
Обсуждаются альтернативные способы лечения: конизация шейки, удаление матки, химиолучевая терапия.
У части больных прямо во время вмешательства приходится расширять его объем и удалять матку, если будут обнаружены метастазы в лимфоузлы.
Женщина госпитализируется в день операции или за сутки до нее. За 6 часов до вмешательства она не должна есть или пить. По назначению врача могут быть введены некоторые медикаменты.
Пациентка подписывает согласие на операцию, в котором есть информация о возможных осложнениях.
Рецидив
Конизация не является панацеей для полного излечения. Если у женщины есть сопутствующие заболевания, в особенности вирус папилломы человека, дисплазия может развиться вновь. Согласно медицинской статистике, у 70% пациенток с диагнозом «вирус папилломы человека» случается рецидив через некоторое время. Как правило, при повторном возникновении она протекает сложнее и развивается более стремительно.
Наиболее неблагоприятный исход – наличие раковых клеток в исследуемом образце мягких тканей, взятых из шейки матки во время проведения конизации. В данном случае проводится медикаментозная терапия, направленная на остановку дальнейшего развития патологического процесса.
Если данный процесс запустить и оставить без лечения, начнутся осложнения. Впоследствии придется прибегнуть к обширной хирургической операции, в ходе которой женщине удаляются органы половой системы, пораженные раковыми клетками.
Проведение
Перед вмешательством для профилактики инфекции рекомендуется применение антибиотиков. Иногда проводится клизма или пациентка заранее принимает вещество, очищающее кишечник. Это зависит от вида предполагаемого вмешательства.
Женщина должна принять гигиенический душ. Иногда требуется удаление волос с лобка. Снимаются украшения, очки, контактные линзы, пирсинг.
Пациентка размещается на хирургическом гинекологическом кресле. Используется общая или местная анестезия. Нередко выполняется эпидуральная анестезия.
Трахелэктомия выполняется одним из трех способов:
- Удаление части шейки в виде конуса.
- Клиновидная резекция.
- Ампутация с пересадкой сводов влагалища.
Для выполнения операции могут применяться различные инструменты: скальпель, лазер, электроток, криодеструктор или радионож. Выбор осуществляется врачом в зависимости от возможностей клиники и особенностей пациентки.
Сколько длится операция по удалению шейки матки?
В зависимости от вида вмешательства – от 30 минут до 4 часов.
Влагалищное удаление
Вначале с помощью лапароскопии удаляется несколько тазовых лимфоузлов. Они исследуются на наличие злокачественных клеток. Если метастазов нет, проводят удаление шейки матки. Вероятность обнаружения злокачественных клеток в лимфатических узлах на ранней стадии составляет 6%.
Радикальная влагалищная трахелэктомия выполняется чаще всего и состоит из 5 этапов. Вначале под слизистую вводят местный обезболивающий препарат с сосудосуживающим действием и делают круговой разрез на 2 см ниже шейки. Передний и задний края слизистой берутся на зажимы.
Затем открывается и обрабатывается пространство между маткой и прямой кишкой. После этого вскрывают ткани между маткой и мочевым пузырем.
Радикальная трахелэктомия
Выделяются мочеточники и маточные сосуды, удаляется околоматочная клетчатка. При простой трахелэктомии параметрий не иссекается. Кровоснабжение матки стараются максимально сохранить. Перевязываются артерии, идущие к шейке матки. Шейка рассекается на уровне 1 см ниже внутреннего маточного зева.
Удаленный участок шейки срочно исследуется под микроскопом. Если раковые клетки находят на расстоянии ближе 5 мм от его края – операция считается неэффективной, ее объем расширяют и удаляют матку.
Удаление части шейки матки
На заключительном этапе шейку матки стараются максимально восстановить, используя нерассасывающиеся материалы. В последующем такой стежок, частично закрывающий цервикальный канал, помогает сохранить и выносить беременность. В цервикальном канале оставляют резиновый катетер, который впоследствии удаляется. Края слизистой влагалища пришивают к шейке.
Полостное удаление
Полостная операция по удалению шейки матки производится с низким горизонтальным или вертикальным разрезом на стенке живота.
Вскрытую брюшную полость тщательно осматривают в поисках метастазов. Удаляются все лимфоузлы таза с обеих сторон. Их сразу оценивают по методу замороженных срезов. Если в них будут найдены злокачественные клетки – необходима расширенная операция.
Выделяют связки матки и мочеточники. Через заднюю поверхность матки вскрывают влагалищную часть и удаляют наружную поверхность шейки матки. Накладывают швы.
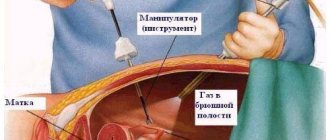
Лапароскопическая операция
Используются тонкие инструменты в виде трубок и оптических приспособлений. Хирург делает короткие надрезы на стенке живота. Лапароскоп вводят через эти небольшие отверстия и под видеоконтролем удаляют шейку и прилежащие ткани. Такая операция наименее травматична для пациентки. После нее отметается быстрое восстановление.
Виды хирургического вмешательства
Конизацию маточной шейки могут проводить следующими способами:
- радиоволновым методом с применением электроножа;
- лазером;
- прижиганием жидким азотом – метод криоконизации;
- операция с обыкновенным хирургическим скальпелем.
Какой способ хирургической операции выбрать, решает лечащий врач. Способ подбирается в зависимости от того, в какой стадии протекает дисплазия, есть ли у пациентки сопутствующие патологии, подлежащие одновременному удалению. Немаловажную роль играет возраст пациентки и количество родов, так как некоторые методики отличаются большей или меньшей травматичностью.
Ножевой способ
Метод, когда шейка матки частично вырезается простым хирургическим скальпелем, проводится сегодня крайне редко. Причина – высокие риски осложнений:
- формирование рубцов на мягких тканях;
- открытие маточного кровотечения;
- длительный период заживления тканей после операции.
Не исключается и развитие у женщины бесплодия ввиду травмы мягких структур шейки матки. Но есть у данного метода и неоспоримое преимущество, в отличие от множества других методик. В ходе хирургической конизации можно получить качественный биологический материал, который после операции отправляется в лабораторию для исследования.
Если у женщины в анамнезе были роды, она больше не желает иметь детей, а дисплазия развивается стремительно, могут провести хирургическую конизацию.
Лазерный метод
Дисплазия лазером лечится путем выжигания патологических тканей ШМ путем направления на них лазерного луча. Преимущество данного метода в том, что он бескровный, болезненные и дискомфортные ощущения сведены до минимума. После операции пациентка быстрее и легче восстанавливается.
Недостатки процедуры: вероятность получения сильного ожога соседними мягкими тканями, операция проводится с применением общего наркоза, так как нужно добиться полного обездвиживания женщины, чтобы не сбить лазерный луч. Еще один недостаток процедуры – ее высокая цена.
Радиоволновая техника
Радиоволновая конизация шейки матки подразумевает выжигание патологических тканей с помощью влияния на них тока высокой частоты. Метод радиохирургической конизации проводится с применением специального инструмента, который представляет собой петлю электрода.
Преимущество метода – возможность использовать местную анестезию, пациентка будет испытывать незначительное чувство дискомфорта. Вероятность получения ожога соседних мягких тканей отсутствует. Риски осложнений сведены до минимума.
Использование азота
Даная методика подразумевает замораживание тканей жидким азотом, что приводит к естественному разрушению. Способ абсолютно безопасный, какие-либо риски осложнений, как при других способах, отсутствуют.
Несмотря на невысокую стоимость, данная методика применяется редко. Причина – нет возможности взять образцы биологического материала для его дальнейшего лабораторного изучения, что крайне важно в тех случаях, когда дисплазия стремительно развивается, и есть вероятность развития серьезных осложнений.
Что происходит после операционного вмешательства?
Пациентка находится в послеоперационной палате в течение нескольких часов или на ночь, затем ее переводят в отделение. Она может вставать, ходить, принимать пищу и воду в этот же день после разрешения врача. Особенно полезны белковые и молочные продукты.
Если пациентка по каким-то причинам должна постоянно лежать, ей необходимо делать дыхательные упражнения и приподнимать ноги для улучшения венозного кровотока и профилактики образования тромбов.
Мочевой катетер обычно вскоре удаляют. Если после этого функция мочевого пузыря не восстанавливается, катетер могут оставить на несколько дней. Через него моча попадает в специальный пластиковый мешок – мочеприемник.
Если использовались нерассасывающиеся шовные материалы, швы удаляют через 5-10 дней после вмешательства.
Женщину могут беспокоить запоры и вздутие живота, боль в горле, выделение крови из влагалища. Это не опасно. Желательно делать легкий массаж ног и дыхательную гимнастику, а также использовать компрессионные чулки. Госпитализация продолжается примерно 7 дней. В это время назначаются антибиотики, обезболивающие и противовоспалительные препараты.
При неэффективности обычных обезболивающих в первые дни могут быть использованы 2 варианта:
- Эпидуральная анестезия.
- Управляемая анестезия, когда пациент сам, нажимая кнопку на специальном насосе, регулирует подачу обезболивающего средства в вену.
Все ткани и лимфоузлы, удаленные во время операции, исследуются в лаборатории в течение 2 недель. Если в них будут обнаружены метастатические очаги, понадобится дополнительная консультация врача. На ней будет решаться вопрос о лучевой терапии или операции по удалению матки.
После выписки женщину беспокоит усталость, и она должна больше отдыхать. Ей рекомендуется ходьба, но запрещен бег трусцой и плавание. Из бытовых нагрузок в первый месяц после операции разрешено мытье посуды, приготовление несложных блюд. Водить автомобиль можно через полтора месяца после операции. Примерно в это же время можно возвращаться к обычной работе и нормальной сексуальной жизни.
Если проводилась не влагалищная, а полостная операция, восстановительный период удлиняется до 3 месяцев до полного заживления швов.
Основные ограничения после конизации
Чтобы ШМ зажила быстро, без негативных последствий и осложнений, женщина должна соблюдать следующие врачебные рекомендации:
- секс запрещен в течение месяца. Связано это с тем, что вагинальный секс приведет к повреждению тканей шейки матки и станет причиной открытия кровотечения;
- исключается принятие ванны, посещение саун и бань, солярия, проведения любых процедур, подразумевающих воздействие тепла на организм;
- запрещается заниматься спортом и другой активной физической деятельностью, поднимать тяжелые предметы;
- исключается прием лекарственных средств из группы антикоагулянты, разжижающие кровь, например, Аспирин, чтобы не спровоцировать кровотечения;
- категорически запрещается проведение спринцеваний влагалища, использование тампонов.
При кровотечении после операции можно использовать только прокладки, которые нужно менять регулярно. Запрещается посещать общественные бассейны и плавать в естественных водоемах. Когда будет разрешен секс, может сказать только врач, после планового осмотра через месяц после проведенной конизации.
Длительность выделений после конизации составляет в норме от 2 до 3 недель. Через полторы недели объем выделяемой крови может значительно усилиться, это норма. Объясняется это тем, что с шейки матки отходит струп. Усиленные выделения не должны иметь неприятный запах. Когда снова пойдут месячные после конизации, зависит наличия осложнений. Если нет осложнений, менструация наступит как обычно, в привычный для женщины срок. Допускается небольшое отклонение в цикле на несколько дней.
Ближайшие осложнения
Послеоперационный период и первые недели после удаления шейки матки могут сопровождаться осложнениями:
- невозможность полностью опорожнить мочевой пузырь из-за снижения его тонуса;
- болезненность при половом акте;
- влагалищные выделения;
- кровотечение;
- тромбоз глубоких вен, эмболия легочной артерии;
- инфекционные осложнения и воспаление швов;
- снижение кожной чувствительности на поверхности бедер;
- болезненные или нерегулярные менструации;
- отек наружных половых органов, включая половые губы, клитор и вход во влагалище;
- вагинальный кандидоз;
- длительное отсутствие менструаций.
Профилактика этих осложнений:
- Половая жизнь разрешается через 6 недель, когда будет выполнен контрольный врачебный осмотр и пройдут первые после вмешательства месячные.
- В этот же период запрещены спринцевания, влагалищные тампоны, горячие ванны, плавание, подъем тяжестей более 3 кг.
- В первые полгода нужно предохраняться от наступления беременности.
Чтобы облегчить свое состояние после выписки, женщине лучше заранее позаботиться о запасе продуктов, обсудить с близкими обязанности по хозяйству.
Если после удаления шейки матки болит низ живота, появляются выделения с неприятным запахом, ухудшается самочувствие, повышается температура – нужно сразу обратиться к врачу. В норме выделения могут сохраняться 6 недель, они мажущие, бурого оттенка, безболезненные. При появлении ярко-красных выделений или сгустков необходимо обратиться на консультацию к гинекологу.
Боли во время и после хирургии
Сама конизация маточной шейки является безболезненной процедурой. Но как только перестанет действовать местная анестезия после вмешательства, у пациентки вернется прежняя чувствительность, и она может испытывать незначительные боли в нижней части живота, носящие тянущий характер.
Через 1-2 недели по мере заживления мягких тканей матка начнет интенсивно сокращаться, что будет сопровождаться болью схваткообразного характера. Боль носит среднюю интенсивность и легко переносится большинством женщин. Как правило, пациентки не нуждаются в приеме обезболивающих средств. Если же боль интенсивная, врач выписывает обезболивающие и спазмолитические лекарственные препараты.
Послеоперационное наблюдение
Первый осмотр врача назначается через 2 недели. При этом влагалищный осмотр не проводится. Женщине сообщаются результаты биопсии удаленных тканей. Обсуждается план дальнейшего наблюдения и лечения.
Пап-тест и кольпоскопию проводят каждые 3-4 месяца в течение первых 3 лет после вмешательства. Затем контрольные осмотры выполняют 1 раз в полгода в течение 2 лет.
Врач обращает внимание на появление отдаленных побочных эффектов операции, которые могут появиться даже через несколько лет после вмешательства:
- скопление лимфы в сосудах конечностей (лимфостаз) или в полости живота (лимфоцеле) из-за удаления тазовых лимфоузлов (особенно это осложнение характерно для ситуации, когда трахелэктомия сочеталась с облучением);
- стрессовое недержание мочи при действиях, повышающих внутрибрюшное давление, например, при чихании;
- проблемы с зачатием и высокий риск осложнений беременности.
Почему высокую ампутацию шейки матки лучше сделать в Швейцарской Университетской клинике?
- В нашей клинике активно применяются щадящие методики, позволяющие сохранить женщине репродуктивную функцию, для каждой пациентки тактика лечения подбирается строго индивидуально.
- В Центре оперативной гинекологии ежегодно выполняется больше 1500 уникальных операций, некоторые из них разработаны нашими специалистами и проводятся только в нескольких клиниках страны, в том числе и в нашей.
- В штате клиники — команда профессионалов высочайшей квалификации, которые регулярно проводят мастер-классы в ведущих клиниках не только России, но и Европы. Наши хирурги также выступают экспертами в профессиональных ассоциациях и сообществах.
- На счету ШУК более 600 родившихся детей после проведения органосохраняющих гинекологических операций и лечения хронического бесплодия.
- Важным компонентом любой операции является применение современных противоспаечных барьеров, которые включены в обязательный протокол хирургического вмешательства. Поэтому риск образования спаек сведен к минимуму, пациентки даже после сложных операций сохраняют способность к зачатию и деторождению.
- У пациенток, имеющих несколько патологий, возможно проведение симультанных операций — одномоментное хирургическое лечение сразу нескольких патологий.
Беременность после трахелэктомии
Женщинам, перенесшим удаления шейки матки, беременность рекомендуется не ранее чем через 6-12 месяцев. Примерно у 15% пациенток возникают сложности, связанные с сужением нижней части цервикального канала. В этом случае им показаны вспомогательные репродуктивные технологии, например, экстракорпоральное оплодотворение.
Во время беременности риск выкидыша не повышается. Однако увеличивается частота преждевременных родов в результате более короткой шейки или развития хориоамнионита. Это приводит к преждевременному разрыву плодных оболочек. У 4% женщин роды происходят в срок до 32 недель беременности, а у 55% — в срок более 37 недель. Чтобы избежать преждевременного прерывания беременности, на шейку накладывают дополнительные швы или применяют специальные удерживающие устройства – пессарии.
Вагинальные роды не проводятся, ребенок появляется на свет путем кесарева сечения.
Несмотря на то, что многие мировые центры с успехом применяют трахелэктомию у молодых женщин, до сих пор доказательства ее эффективности отсутствуют. Поэтому такое вмешательство не относится к стандартному лечению и выполняется онкогинекологами высокой квалификации только при настойчивом желании пациентки в будущем родить ребенка, если она подходит по всем остальным критериям пригодности к такой органосохраняющей операции.
Комментарий врача
Вам назначена операция по поводу высокой ампутации шейки матки или вы только проходите обследование? Вероятно, вас интересует, что представляет собой данный вид операции, сохранится ли репродуктивная функция и множество других вопросов. В нашей клинике мы всегда стремимся, если есть возможность, проводить органосохраняющие и щадящие операции. Современное оборудование, использование лучших в мире расходных материалов и, конечно, индивидуальный подход к лечению — наши преимущества. Мы практикуем полное обезболивание с использованием современных препаратов, вы также можете рассчитывать на короткий период восстановления. Все наши усилия направлены на то, чтобы не только остановить патологический процесс, но и сохранить репродуктивную функцию. Такое возможно, если болезнь обнаружена на раннем этапе. В запущенных случаях вероятность деторождения существенно ниже. Именно поэтому откладывать начало лечения не стоит. Запишитесь на прием, и мы вместе рассмотрим все возможные методы лечения в вашем случае, подробно обсудим каждую деталь предстоящего лечения.
Руководитель хирургической службы SwissClinic Пучков Константин Викторович