Двурогая матка: лечение
Хирургическая тактикапри двурогой матке показана только в случае привычного невынашивания беременности (2-3-х выкидышей подряд) или бесплодия. Целью операции при двурогой матке является восстановление единой полноценной маточной полости. Чаще всего в оперативной гинекологии прибегают к экстирпации рудиментарного рога либо удалению перегородки, разделяющую полость (операции Томпсона, Штрассмана).
Стандартным вмешательством при двурогой матке служит операция Штрассманна, заключающаяся в лапаротомии, рассечении дна матки поперечным разрезом, иссечении срединной перегородки с последующим сшиванием оболочек матки. Помимо этого, хирургическая коррекция при двурогой матке может выполняться с использованием гистероскопической методики. После оперативного восстановления единой полости матки на 6-8 месяцев устанавливается ВМС.
После хирургической коррекции двурогой матки риск невынашивания беременности снижается с 90% до 30%. У женщин с недостаточным объемом полости матки или с сохраняющимся после хирургического лечения невынашиванием беременности материнство возможно, благодаря вспомогательным репродуктивным технологиям.
Отзывы об акушерах гинекологах медицинского центра “Север” доступны по ссылке.
При бессимптомном течении лечение двурогой матки не проводится, требуется только наблюдение. Если возникают проблемы с зачатием или вынашиванием (более 3 выкидышей подряд), то может быть показано хирургическое лечение. Операция на двурогой матке проводится с целью восстановления нормальной формы полости матки, для чего необходимо иссечение перегородки. Она может выполняться путем лапаратомии (трансабдоминальный доступ) или гистероскопии (трансвагинальный доступ).
После оперирования двурогой матки обычно устанавливается внутриматочная спираль, чтобы исключить возможность оплодотворения на период полного восстановления. Она удаляется через 6-8 месяцев, обычно при отсутствии иной патологии, препятствующей зачатию, наступает оплодотворение и благополучное рождение здорового ребенка.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Осложнения беременности при опущении матки
При условии успешного зачатия женщине стоит как можно раньше обратиться к специалисту, чтобы можно было создать необходимые условия для благополучного развития плода внутри утроба. Постоянный контроль снизит риск дальнейшего прогресса опущения шейки матки и позволит предупредить опасные осложнения, к которым относят:
- прерывание беременности на ранних сроках в первом триместре из-за недостаточного кровоснабжения матки;
- у женщин с опущением детородного органа чаще диагностируют внематочную и замершую беременность;
- преждевременные роды из-за раннего раскрытия наружного и внутреннего зева матки на фоне истмико-цервикальной недостаточности;
- повышается риск преждевременной отслойки плаценты.
Перечисленные осложнения относят к разряду довольно опасных, но риск их проявления можно минимизировать за счет медикаментозной поддержки будущей мамы. Если опущение прогрессирует, женщине показана госпитализация и постоянное наблюдение.
Перечень менее опасных осложнений, вероятность появления которых возрастает при генитальном пролапсе, включает:
- периодические тянущие боли внизу живота, присутствующие в течение всего периода беременности;
- обострение инфекционных процессов, имеющих локализацию в женских половых органах, состояние сопровождается активным выделением белей, зудом и жжением;
- нарушение процесса дефекации, задержка каловых масс, постоянные запоры, (устраняются только при помощи слабительных препаратов);
- энурез или неспособность удерживать мочу из-за постоянного давления растущей матки на мочевой пузырь;
- болезненные ощущения в тазовых костях, появляющиеся из-за неправильного положения главного детородного органа.
Женщина должна понимать, что во время беременности ребенок в утробе постоянно растет, потому перечисленные симптомы будут усиливаться. Матка под давлением будет опускаться и сильнее давить на мочевой пузырь и прямую кишку. На последних неделях беременности лучше находиться под постоянным контролем гинеколога. Соблюдая рекомендации гинеколога, женщина сможет доносить плод весь срок и родить здорового малыша.
Причины
Для формирования врождённого отсутствия матки и нижних половых путей у женщины необходимо воздействие серьезных провоцирующих механизмов на организм беременной.
Наиболее частыми причинами развития аномалии становятся.
- Генетическая предрасположенность. Известны случаи отсутствия детородного органа у нескольких женщин в роду.
- Воздействие ионизирующего излучения (радиация, рентгеновские лучи).
- Лекарственные средства (цитостатики, большие дозы витаминов А, Д, Е, андрогенные препараты, антигипертензивные средства, кумарины, триметадион и параметадион, снотворные, психотропные, ретиноиды, кортикостероиды).
- Недостаточное питание, резкий дефицит витаминов и микроэлементов.
- Инфекционные заболевания в первом триместре беременности.
- Токсикоз тяжелой степени.
- ВИЧ у беременной.
- Алкоголизм и наркомания.
Причиной отсутствия матки чаще всего становится неконтролируемый прием беременной гормональных препаратов андрогенной направленности (мужские гормоны).
Точные причины развития синдрома неизвестны, но точно определено, что для такого грубого порока необходимо действие внешних и внутренних факторов на беременную женщину.
Народное лечение эрозии и беременность
Чаще всего народная медицина рекомендует лечить эрозию на слизистой шейки матки при беременности с помощью фитотампонов, мазей, спринцеваний и питья отвара трав.
В сети, в том числе и на сайте sympaty.net, и на страницах различных журналов можно найти огромное количество разнообразных рецептов, помогающих лечить эрозию. Народные травники рекомендуют использовать мякоть тыквы, чистотел, алоэ, кору дуба, календулу, ромашку, зверобой, тысячелистник, прополис, мёд, мумие.
Список средств, которые могут использоваться для лечения эрозии, можно продолжать ещё не на одну страницу. Однако у каждого из них есть как минимум одно противопоказание. Даже, казалось бы, безобидная ромашка, запрещена к применению у людей с повышенной чувствительностью к ней.
Нежелательно при беременности применять зверобой, поскольку эта трава обладает довольно сильным действием и имеет побочные эффекты.
Нельзя назвать абсолютно безобидным алоэ, которое столь широко применяют в народе. Для того, чтобы выбрать подходящее средство, будущей маме необходимо проконсультироваться с врачом. Только специалист сможет определить, можно ли ей использовать то или иное растение.
Большинство медиков негативно относятся к лечению эрозии на слизистой шейки матки с помощью фитотампонов именно при беременности. Пожалуй, к их совету следует прислушаться.
Что же касается спринцеваний отварами или настойками трав, то здесь мнения расходятся.
Некоторые специалисты в области гинекологии считают, что спринцеваться нельзя не вообще, причём не только во время беременности. Многие склонны считать, что спринцевания являются вполне приемлемой мерой для лечения некоторых заболеваний. Большинство же врачей склоняются к мысли, что при необходимости спринцеваться можно всем женщинам, которые страдают от неприятных выделений, зуда, жжения и других симптомов болезней, которые по определённым причинам в данный момент медикаментами вылечить нельзя. Это же касается и лечения эрозии шейки матки у нерожавших девушек и при беременности.
Однако проводить спринцевания следует строго по правилам.
Матка с загибом кзади и роды
Матка с загибом кзади и роды совместимы. При этом часто встречаются случаи, когда у женщины не возникало трудностей с беременностью. Однако, загиб матки кзади и роды требуют особого внимания со стороны врачей, как при ведении беременности, так и при непосредственным родах. Это связано с нижеприведенными моментами:
- Из-за увеличивающейся нагрузки, связанной с развитием плода, матка может смещаться еще в большей степени. При этом загиб будет становиться все больше, есть вероятность перекручивания матки. Подобная ситуация может стать причиной выкидыша или развития других проблем. Поэтому при постановке диагноза загиба матки пациентка должна находиться под наблюдением врача, который ведет беременность. Кроме этого, она должна предпринять меры, которые снизят вероятность смещения матки.
- Роды с загибом матки кзади также осложняются. Это связано с тем, что проходимость канала низкая. Во время рождения ребенку приходится преодолевать большое сопротивление, связанное с небольшим маточным каналом. Слишком сильный загиб может стать причиной существенного увеличения подобного сопротивления, из-за чего могут возникнуть травмы, как у матери, так и у ребенка.
Роды при загибе матки кзади во многих случаях проходят при выполнении кесарево сечения. Это связано с тем, что обычные роды с подобной патологией довольно часто приводят к послеродовым осложнениям или травмам. Во время родов врачи стремятся снизить вероятность возникновения серьезных проблем, для чего принимаются определенные меры.
Если загиб несущественный, но все же присутствует, то врач может принять решение по назначению специальных препаратов, которые могут повысить эластичность матки и снизить сопротивление, возникающие при прохождении ребенка. Для повышения эластичности матки потребуется довольно много времени. Поэтому курс назначается задолго до родов, но необходимость в кесарево сечении может быть. Поэтому при родах врач может принять решение, что проходимость канала недостаточная, и для исключения вероятности осложнений провести операцию.
В заключение отметим, что при современном уровне медицины кесарево сечение позволяет родить здорового ребенка и в дальнейшем иметь еще детей. Поэтому не стоит опасаться проведения подобной операции. Конечно, в случае проведения операции процесс заживания существенно затягивается, не позволяя перейти к интимной близости со своим партерам. Однако осложнения возникают крайне редко.
Симптомы
Некоторые женщины не ощущают никаких признаков наличия патологии. В этом случае менструация происходит сразу в обеих матках. Но бывают ситуации, когда патология не протекает так незаметно.
В этом случае наблюдаются следующие проявления:
- Через 3 месяца после первой менструации женщина начинает жаловаться на ощущение распирания в нижней части живота.
- Могут появиться мажущие выделения, которые отличаются коричневым цветом (в них могут быть кровавые включения). Это происходит примерно к середине менструального цикла. Подобный симптом появляется в том случае, если между 2-я матками образовался свищевой ход.
- Женщина постоянно жалуется на кровяные выделения с гноем. Это говорит о том, что через свищевой ход в матку могла попасть инфекция.
- Наблюдается снижение родовой деятельности в процессе родов.
К дополнительным признакам наличия двойной матки относятся послеродовые кровотечения, бесплодие. Также подозрение на хроническую патологию возникает, если женщина не может выносить ребенка или у нее уже были преждевременные роды или выкидыш
Также стоит обращать внимание на нарушения менструального цикла. Во время месячных выделения слишком скудные или, наоборот, обильные
Наличие данных симптомов не точно указывает на наличие аномалии, связанной с раздвоением матки. Однако такие признаки могут свидетельствовать о других отклонениях в работе репродуктивной системы женщины.
Выявляют ее обычно только в процессе полного и тщательного обследования, которое первоначально проводится из-за предположительного наличия других патологий. Диагностика
Две матки у женщин – это патология, которую можно выявить после проведения следующих исследований:
- УЗИ малого таза и почек. Важным этапом диагностики является исследование при помощи ультразвука. Оно позволяет оценить размер и форму обеих маток, а также уточнить габариты гематокольпоса и гематометры.
- МРТ малого таза и почек. Благодаря магнитно-резонансной томографии становится возможным получить трехмерное изображение мочевыводящих органов, почек и репродуктивной системы пациентки.
- Лапароскопии. Суть данной процедуры заключается в выполнении диагностических внутрибрюшных манипуляций, в ходе которых используется эндоскоп с микроскопической видеокамерой и подсветкой. Благодаря такому видеонаблюдению хирург может также выполнять сложные операции благодаря детальной визуализации. Картинка выводится на монитор, поэтому специалист видит все зоны оперируемой области. Чтобы получить доступ к поврежденному месту, выполняются проколы, через которые вводится лапароскоп.
- Гистероскопии. Диагностическое исследование, в ходе которого используется гистероскоп. Врач вводит этот инструмент в матку и может увидеть, в каком состоянии находятся органы. Этот способ исследования позволяет поставить предельно точный диагноз.
- Кольпоскопии. Это еще один метод для визуализации шейки матки. Это неинвазивный метод, который не может спровоцировать осложнение патологии. Кольпоскопия бывает неприцельной или прицельной. В первом случае диагностические мероприятия выполняются в ходе стандартного вагинального осмотра. Врач оценивает целостность слизистых оболочек, их цвет, размер матки. В этом случае врач лишь предполагает, от какой патологии страдает пациентка. При прицельной кольпоскопии врач может обнаружить конкретные патологические элементы. Данная процедура выполняется в том случае, если в ходе неприцельной диагностики у врача возникли подозрения на ту или иную патологию.
Дополнительно проводится ретоабдоминальное исследование. Подобный тип диагностики может спровоцировать увеличение выделений с некоторым содержанием гнойных масс. Но это очень эффективный метод, который позволяет определить наличие гематомы, что представляет собой неподвижное опухолевидное образование.
Если врач опытный и уже сталкивался с аномалиями такого типа, то определить наличие удвоенной матки он может определить и в ходе стандартного гинекологического осмотра. Но обычно гинеколог проводит вагиноскопию, в ходе которой можно быстро выявить возможное выпирание латеральной стенки влагалища.
Недоразвитая матка и ее степени
Гипоплазией матки называют такую матку, когда она недоразвита, то есть к окончанию полового созревания не достигает размеров, соответствующих нормальным показателям, причем сам орган сформирован правильно, имеет тело, дно, шейку и маточные трубы. «Маленькая» матка часто встречается в сочетании с недоразвитием придатков, вагины и наружных половых органов, то есть выступает одним из симптомов генитального инфантилизма.
Степени недоразвития матки:
- I степень – размеры матки в длину, измеренную зондом не достигают 3,5 см, к тому же большую часть длины принадлежит шейке – такую матку называют рудиментарной или зародышевой;
- II степень – измеренная зондом, длина матки находится в границах 3,5 – 5,5 см, а пропорция шейки и тела равно 3/1 – подобное недоразвитие называют инфантильной или детской маткой.
- III степень – длина маточной полости по зонду равняется 5 – 7 см и соотношение шейки к матки в пределах нормы – 1/3, незначительное отставание размеров матки от нормы и называется гиполастичной или подростковой маткой.
Лечение двурогой матки
Как правило, при седловидной аномалии никакое вмешательство и лечение не требуется. Лечится хирургическим путем двурогая матка и то в случае бесплодия или привычных выкидышей, поскольку неполноценность анатомического строения органа может влиять на развитие беременности. Если плодное яйцо находит место в одном из рогов, то второй может также отреагировать на произошедшие изменения в организме и начать расти параллельно с первым. Кроме этого, полость, которая приняла плодное яйцо, не всегда способна растягиваться настолько, насколько это возможно для полноценного органа. А это ставит под угрозу нормальное протекание беременности.
Объем оперативного вмешательства зависит от степени патологии, однако целью операции двурогой матки всегда является создание нормальной (единой) полости, способной имплантировать плодное яйцо, а впоследствии выносить беременность.
Рог, если он рудиментарный, подлежит удалению. Если же имеет место полная двурогость с двумя полостями, разделенными перегородкой, то задачей хирургического вмешательства является реконструкция и пластика. Для осуществления реконструктивно-пластической хирургии, иначе называемой метропластикой двурогой матки, выполняется поперечный разрез маточного дна и удаление перегородки в матке, находящейся между двумя полостями, а затем производится послойное сшивание маточных стенок. Следует заметить, что современные технологии позволяют проводить метропластику и лапароскопическим путем, правда, при условии наличия необходимого оборудования и оснащения.
После проведенного хирургического лечения для полного восстановления полноценности органа в ее полость устанавливается внутриматочная спираль, которая должна там находиться не менее полугода. Кстати, при не оперированной двурогой матке никакие спирали, в том числе и лечебная «Мирена», установлены быть не могут.
Причины образования и методы удаления кисты бартолиновой железы и бартолинита.
Принцип современного хирургического метода лапароскопии маточных труб изложен в данной статье
О фолликулярной или функциональной кисте яичника подробнее читайте далее https://ladyinform.com/follikylyarnaya-kista
Прогноз
Прогноз заболевания зависит от степени выраженности патологии и точных соблюдений рекомендаций врача. При вопросе: «Можно ли забеременеть при детской матке» положительный ответ прозвучит лишь при 3 и 2 степени заболевания. Прогноз в отношении беременности при 3 степени патологии благоприятный, так как проводимое лечение относительно легко приводит размеры матки к нормальным, что позволяет зачать и выносить беременность. При 2 степени заболевания лечение длительное и не всегда заканчивается беременностью либо успешным ее завершением. Беременность при рудиментарной матке невозможна.
Но в случае нормально функционирующих яичников и продукции ими полноценных яйцеклеток (при невозможности выносить беременность) существует вариант ЭКО с последующим вынашиванием зародыша суррогатной матерью (даже при патологии 1 степени).
Опасность в период беременности?
Если женщине с особенной маткой все же удалось забеременеть, ей стоит быть предельно внимательной к состоянию своего здоровья в период вынашивания плода. Основная опасность для протекания беременности при «однорогости» состоит в размерах аномального детородного органа. Обычно он чересчур мал по сравнению с обычной маткой здоровой женщины. Именно по этой причине течение беременности может осложняться следующими факторами:
Большая вероятность эктопической (внематочной) беременности. Часто оплодотворенная яйцеклетка закрепляется в рудиментарном роге, который имеет замкнутое положение, т.е. никак не сообщающемся с маткой. Растущий эмбрион, укрепленный на стенке рога, начинает растягивать его. Это приводит к разрыву рога, обильному маточному кровотечению и как следствие — прерыванию беременности. Если рог сообщается с маткой, или же орган вовсе не имеет рога, картина беременности может быть более успешной.
Это интересно! Есть несколько медицинских свидетельств, описывающих успешное вынашивание и рождение женщиной двойни при диагнозе однорогая матка. При этом один плод развивался в маточной полости, а второй — в замкнутом рудиментарном роге. Такой благоприятный исход считается скорее исключением, чем правилом и встречается крайне редко.
В медицинской среде до сих пор не стихают споры относительно вопроса, нужно ли удалять рудиментарный рог однорогой матки. Но даже в случае, если такая операция была проведена, риск возникновения осложнений при беременности остается большим.
- Неправильное расположение плода. Наблюдается практически во всех случаях, когда имеет место аномальное строение детородного органа.
- Недоразвитие плода. Зачастую находясь в маленькой матке, плод не способен развиваться согласно медицинским стандартам. Во время УЗИ врач может отметить, что вес и размеры эмбриона чрезвычайно малы для настоящего срока беременности.
Внимание! Поскольку при диагнозе однорогая матка плод часто расположен неправильно, определить его точный вес может быть затруднительно. Именно поэтому, прежде чем делать выводы, врач должен отследить развитие плода в динамике
- Риск преждевременных родов.
- При неблагоприятном прогнозе возможна внутриутробная гибель плода.
Тонус матки при беременности – симптомы
Матка расположена в малом тазу между прямой кишкой и мочевым пузырем. По обеим сторонам матки симметрично расположены фаллопиевы трубы, благодаря которым транспортируется оплодотворенная яйцеклетка. Матка состоит из трех частей: дно, тело, шейка. Стенка органа сформирована тремя типами ткани: периметрий, миометрий, эндометрий.
В момент вынашивания ребенка матка имеет способность увеличиваться в 10 раз, ее мышцы растягиваются, а стенки утолщаются. Основную роль в повышении тонуса матки играет миометрий, представленный слоем гладкой мускулатуры. В течение всей беременности миометрий остается относительно неподвижным, обеспечивая подходящую среду для развивающегося малыша. В краткосрочной перспективе ритмичные и продолжительные сокращения мышечного слоя и расширение шеечной части объединяются и происходят физиологические роды.
Если сократительная активность матки появляется задолго до родов, в первом либо втором триместре, то врач зачастую диагностирует гипертонус матки. Конечно, подобное явление не во всех случаях рассматривается как патологический процесс. Но, если гипертонус отмечается все время, данное явление может привести к критическим последствиям. Присутствующие симптомы повышенного тонуса матки при беременности могут стать причиной самопроизвольного аборта в 1 триместре, а во 2-3 триместре приводят к кислородному голоданию плода (гипоксии).
Стоит отметить, что клиническое проявление тонуса не отличается характерными признаками, обычно будущая мама жалуется на дискомфорт и болезненность в нижней части живота, схожую на менструальную.
Болевой синдром в большинстве случаев не выраженного типа, но может иррадиировать в поясницу.
Во 2 триместре беременности симптомы повышения тонуса матки особых отличий от первого не имеют, но при пальпации можно обратить внимание, что живот стал более плотным. В редких случаях, женщина наблюдает выделения из влагалища мажущего характера красновато-коричневого оттенка
При развитии подобного признака обратиться к доктору нужно в экстренном порядке.
Отдельно стоит описать симптомы гипертонуса матки при беременности на поздних сроках, в 3 триместре. По окончанию 38 недели тонус имеет совершенно другой смысл и рассматривается как проявление тренировочных схваток. Такой тонус имеет научное название схватки Брекстона-Хигса. Сокращения Брэкстона-Хикса предназначены для укрепления мышц матки, готовящихся к последующим родам. Сокращения обычно длятся около 30-45 секунд. Однако в восьмой и девятый месяцы беременности они могут возникать даже каждые 20-30 минут. Сокращения Брэкстона-Хикса называют «прогностическими сокращениями», средняя продолжительность которых не более двух минут.
У некоторых женщин гипертонус протекает бессимптомно и диагностируется в ходе ультразвукового исследования.
Характеристика «взрослой» матки
Матка по праву считается главным органом в женском организме, она выполняет гормональную функцию, при ее отсутствии невозможны менструации, и, важный момент, беременность. В процессе родов матка активно помогает появлению ребенка на свет, что обусловлено развитым мышечным слоем и его сокращениями (схватками).
Размеры плодовместилища зависят от возрастного периода представительницы прекрасного пола. Новорожденная девочка имеет матку длиной около 3 см, причем шейка соотносится к телу матки как 3/1. Угол между шейкой и телом не выражен, а масса матки около 4 граммов.
В периоде детства, который продолжается до 8 лет и заканчивается к старту периода полового созревания размеры матки претерпевают изменения. В первый год жизни ее длина равняется 2,5 см, а вес 2,3 грамма. К 4-летнему возрасту масса матки возрастает до 2,8 граммов, а к шестилетию девочки вес матки равен вес ее весу при рождении. Меняются и соотношения шейки и матки: к концу первого года оно рано 2/1, к четырехлетию – 1,7/1, а в 8 лет – 1,4/1. Если у новорожденной матка находится в брюшной полости, то к годам 4 она спускается в малый таз.
Размеры матки женщины детородного возраста зависят от наличия/отсутствия в анамнезе беременностей:
- беременностей не было — длина 4,5 см +/- 3 мм, ширина 4,6 см +/- 4 мм, толщина (переднезадний размер) 3,4 см +/- 1 мм;
- были беременности, но прервались (аборты, выкидыши) – длина 5,3 см +/- 3 мм, ширина 5,0 см +/- 5 мм, толщина 3,7 +/- 1 мм;
- женщины, имевшие роды – длина 5,8 см +/- 3 мм, ширина 5,4 см +/- 6 мм, толщина 4,0 +/- 2 мм.
Как только женщина беременеет, матка начинает усиленно расти (гипертрофия и растяжение мышечных волокон), длина ее к родам достигает 32 – 33 см, а масса 1,5 кг. После рождения ребенка орган претерпевает инволютивые изменения и постепенно возвращается к нормальным размерам, но остается несколько тяжелее и больше, чем до «небеременного состояния».
В норме длина шейки матки соответствует примерно трети маточной длине и составляет 28 – 37 мм. Толщина шейки достигает 29 – 53 мм. Форма шейки также зависит от наличия родов в анамнезе. У нерожавших женщин она коническая, а у рожавших – цилиндрическая.
Роды при опущенной матке
Когда опускается шейка матки при беременности, рожать женщине можно, однако в послеродовой период могут появиться осложнения. Высока вероятность возникновения воспалительного процесса, который приведет к абсцессу. В результате этого потребуется частичное удаление органа, из-за чего в дальнейшем женщина не сможет стать матерью. Однако яичники будут продуцировать здоровые яйцеклетки, поэтому можно будет воспользоваться суррогатным материнством.
Самым оптимальным вариантом в таком случае станет кесарево сечение. Кроме того, во время операции хирург даже может выполнить пластику матки и закрепить ее в нужном положении. При этом возможность последующих родов сохраняется.
Когда требуется прерывание беременности
Иногда ребенка, находящегося в одной из маток, спасти не удается — необходимо прерывание беременности по медицинским показаниям. Это происходит, когда дальнейшее развитие беременности может стать угрозой для жизни или здоровья женщины. Прерывать беременность при удвоении нужно при следующих показаниях:
- неправильная имплантация зародыша (прикрепление к перегородке между матками или другому нетипичному месту);
- недоразвитие сосудистой стенки или эндометрия матки;
- гормональные сбои;
- шейка матки не перекрывает выход из органа;
- эмбрион развивается в рудиментарной матке (в этих случаях беременность считается внематочной, дальнейшее развитие эмбриона может привести к разрыву органа).
Беременность при удвоении матки — явление не столь страшное, как может показаться на первый взгляд
Важно лишь помнить, что женщине с патологией анатомии детородного органа стоит быть предельно внимательной к своему здоровью. Своевременная диагностика и посещение врача-гинеколога помогут в вопросе скорого и успешного зачатия
Если желанная беременность все же наступила, будущей маме стоит быть бдительной и о малейших изменениях в своем состоянии докладывать врачу, ведущему беременность. Если женщина не планирует скорое зачатие, стоит подумать о качественных методах предохранения. Стоит помнить, что аборт, как и любое другое хирургическое вмешательство, при двойном органе может спровоцировать дополнительные проблемы со здоровьем.
Особенности беременности при двурогой матке
Возникшая при данной патологии гестация сопровождается возможностью осложнения процесса вынашивания малыша. Локализация плода при этом не имеет определяющего значения. Двурогая матка и беременности в правом роге (равно как и в левом) нередко становятся взаимоисключающими понятиями. Даже при нормальном течении беременности нельзя полностью исключить развитие осложнений.
Их появление зачастую связано с ограничением объема пространства для роста и развития плода. Это отрицательно сказывается на кровоснабжении будущего малыша, его расположении в полости матки. При данной патологии акушеры чаще фиксируют неправильное предлежание плода, которое требует оказания специфического родового пособия в момент появления малыша на свет.
Признаки беременности при двурогой матке
Беременность при двурогой матке с перегородкой в целом не имеет специфических признаков для самой будущей мамы. В таких случаях беременные ощущают все то же, что и другие женщины с нормальной маткой
Среди первых возможных признаков начавшейся беременности, обращающих на себя внимание, женщины называют повышенную усталость и сонливость
Среди других возможных симптомов:
- усиление аппетита;
- вкусовые пристрастия (хочется больше сладкого или, напротив, соленого);
- перепады настроения;
- раздражительность;
- болезненные ощущения в молочных железах, увеличение их в объеме;
- тошнота в утренние часы.
Кровотечения при двурогой матке при беременности
Для нормального вынашивания малыша и правильного его развития необходимо, чтобы хоть одна из полостей матки была достаточного объема и нормально функционировала. Так, двурогая матка с неполной перегородкой и беременность редко несовместимы: полного разделения не наблюдается, поэтому плод имеет много места для развития и роста. Другая ситуация, когда в матке присутствует полная перегородка.
Зачастую двурогая матка и беременность становятся несовместимы по причине нарушения плацентации (процесса крепления плаценты). Это в несколько раз повышает риск маточного кровотечения. Наблюдается оно при внезапном или преждевременном отслоении детского места от маточных стенок. Если плацента значительной своей частью находит на перегородку, сила прикрепления резко уменьшается, что приводит к возникновению маточного кровотечения.
Чем опасна двурогая матка при беременности?
Чем опасна двурогая матка, какие проблемы могут возникнуть в таком случае при беременности – женщины стараются выяснить еще до наступления зачатия. При данной аномалии матки акушеры чаще фиксируют нарушение сократительной активности миометрия, что провоцирует слабость родовой деятельности.
Кроме того, существует и ряд других возможных осложнений:
- предлежание плаценты;
- низкое расположение плаценты;
- сдавливание плода;
- неправильное расположение плода;
- нарушение плацентарного кровотока;
- преждевременные роды;
- самопроизвольное прерывание беременности.
Вероятность беременности
Если положение матки нарушено, то во время роста плода она опустится вниз. В некоторых случаях она даже выпадает из влагалища. Такое состояние очень опасно для плода, поэтому в большинстве случаев беременность заканчивается выкидышем. В результате этого появятся большие сложности в вынашивании малыша. Поэтому прежде чем совершать попытки забеременеть рекомендуется вылечить любые гинекологические патологии, чтобы не случилось опущение матки при беременности.
Однако есть ситуации, когда нельзя забеременеть из-за опущения органа:
- Если в организме наблюдаются гормональные сбои, которые и привели к изменению положения матки. Беременность при гормональных нарушениях практически невозможна – предварительно в организме женщины должен быть нормализован уровень гормонов. Для этого женщина должна пройти курс гормональной терапии.
- Если матка опущена настолько, что она выпадает из влагалища. В таком случае заниматься сексом запрещается, поэтому зачатие естественным путем не происходит. Проводить ЭКО можно только после лечения.
- Если в результате опущения матка очень воспалилась, в результате чего вход в шейку перекрыт. Таким образом, оплодотворенная яйцеклетка не сможет попасть в маточную полость. Такое состояние даже может привести к внематочной беременности.
Однако в большинстве случаев беременность и опущение матки совместимы. То есть, женщине можно забеременеть даже с невылеченной патологией. Тем не менее, следует учитывать, что из-за недуга во время беременности могут появиться серьезные сложности. Поэтому в период вынашивания плода нужно будет регулярно проходить обследование у гинеколога, а иногда даже требуется ложиться на сохранение.
Причины недоразвития матки
Данное заболевание может быть врожденным, то есть, обусловлено факторами, воздействующими на материнский организм в период гестации, и приобретенным.
Врожденная матка маленьких размеров один из патогномичных признаков генитального инфантилизма, причинами которого выступают:
- хромосомные аномалии и генетические болезни;
- профессиональные вредности у матери в период вынашивания;
- вредные привычки (курение и алкоголь);
- фетоплацентарная недостаточность и задержка внутриутробного развития;
- перенесенные инфекции;
- прием лекарств.
Приобретенная гипоплазия матки развивается на фоне:
- расстройства регуляции гипоталамо-гипофизарной системы (инфекционного или токсического генеза, травмы);
- опухолевидные образования гипофиза, гипоталамуса;
- перенесенные инфекции с тяжелым течением;
- хроническая экстрагенитальная патология (сердечные пороки, болезни почек и печени, органов дыхания);
- эндокринные заболевания — сахарный диабет (см. симптомы сахарного диабета), болезни щитовидной железы (читайте о симптомах заболеваний щитовидной железы);
- аутоиммунные процессы;
- дисгормональные расстройства после тяжело перенесенных детских инфекций (свинка, краснуха) либо кисты и опухоли яичников;
- недоразвитие яичников (в подобном случае имеют место гипоплазия матки и яичников);
- дефицит веса (голодание, неполноценное и недостаточное питание, диеты для похудания);
- гипополивитаминоз;
- расстройства психики (депрессии, неврозы), стрессы;
- операции на яичниках (значительное повреждение железистой ткани яичника или удаление яичников);
- токсические факторы (употребление наркотиков и алкоголя, курение);
- чрезмерные физические нагрузки, занятия профессиональным спортом;
- частые простудные заболевания;
- умственные нагрузки;
- наследственная предрасположенность.
Нужно ли лечить эрозию при беременности
Эрозия при беременности и другие, куда более серьезные патологии шейки матки определяются нередко. Ведь не многие молодые женщины при отсутствии симптомов гинекологических заболеваний посещают врача. Хотя любая женщина, живущая половой жизнью, должна 1 раз в год ходить к гинекологу с профилактической целью. Только так можно на самых ранних стадиях определить патологии шейки матки, а нередко и предотвратить рак.
При первом же визите будущей мамы к врачу, который будет вести ее беременность, тот осматривает шейку матки с помощью гинекологического зеркала и берет мазок на цитологию. Эти нехитрые меры позволяют диагностировать даже мельчайшие негативные изменения в эпителии шейки, наличие дисплазии. Если состояние половых органов удовлетворительное, анализы хорошие, но имеется эрозия шейки матки при беременности, лечение не проводится. Дело в том, что у каждой будущей мамы на шейке матки обнаруживают покраснение — это так называемый выворот шейки матки (эндоцервикального эпителия) из-за увеличения ее диаметра в силу физиологических причин. Поэтому, мучить женщину дальнейшим обследованием не нужно. Тем более, что количество гинекологических осмотров у будущих мам должно быть ограничено.
Совсем другое дело, если эрозия во время беременности сопутствует дисплазии. Если в результатах пап-теста (мазка на цитологию) обнаруживается дисплазия, рекомендуется сдать анализ на высококанцерогенные штаммы ВПЧ (вируса папилломы человека). Если они обнаруживаются — женщине проводят кольпоскопию. Если на ВПЧ взять анализ невозможно, тогда берут еще один раз мазок на цитологию, и если в мазке вновь обнаруживаются диспластические клетки — выполняется кольпоскопия.
Это не больно. Влагалище женщины расширяют с помощью гинекологического зеркала, тем самым обнажая шейку матки, и рассматривают ее с помощью специального оптического прибора, увеличивающего изображение во много раз — кольпоскопа. Плюс проводят специальные пробы уксусной кислотой и йодом. Таким образом можно определить потенциально опасные в плане онкологии участки шейки матки. Если результат кольпоскопии удовлетворительный, лечение эрозии шейки матки при беременности (точнее — заболевания ШМ) не проводится. Женщина находится под наблюдением. Если результат не удовлетворительный — врач может направить на биопсию – щипок с шейки матки (ножевая биопсия не проводится). Процедура эта немного болезненна и для будущих мам чревата сильным кровотечением, поэтому назначается только после взвешивания всех «за» и «против». Только гистологическое исследование поможет узнать степень дисплазии и соответственно определиться с тактикой лечения. Следует сразу уточнить, что лечение эрозии шейки матки жидким азотом, лазером, радиоволнами и прочим не проводится в период вынашивания ребенка.
Если по результатам гистологического обследования у женщины обнаруживается рак, проводится консилиум врачей, на котором решается можно ли пролонгировать беременность или необходимо ее прервать. Следует отметить, что в первом триместре обычно рекомендуют сделать аборт. Смотрят на стадию онкозаболевания, состояние женщины и т. д. Женщина становится пациенткой и онколога.
Помните, что так называемые эрозии шейки матки после родов и беременности могут в некоторых случаях быть сопутствующим рак явлением. Всегда следите за своим здоровьем, не забывайте регулярно посещать гинеколога. И обязательно планируйте беременность, чтобы еще до ее наступления подлечить шейку при необходимости.
Диагностика
Важно обсудить те приемы и методы, при помощи которых можно определить генитальный инфантилизм.
- Клиника и жалобы пациенток. Очень важен тщательный опрос пациентки, необходимо спросить о характере менструаций и беременностей матери, бабушки, тети пациентки.
- Оценка роста, характера оволосения, степени развития вторичных половых признаков, уточнить время первой менструации, характер роста молочных желез.
- Оценка характера менструальной функции – возраст первых месячных, их регулярность, обильность.
- Осмотр гинеколога с пальпацией внутренних половых органов, оценкой развития влагалища, шейки матки, половых губ, молочных желез.
- Ультразвуковое исследование органов малого таза с тщательным измерением размеров тела матки, шейки матки, яичников.
УЗИ на данный момент один из самых объективных исследований в этой области. При помощи УЗИ можно четко определить степень инфантилизма и определить эффект от лечения. Важно понимать, что ультразвук вносит важный вклад в диагностику, однако не является основополагающим.
Кариотип и генетическое консультирование. Это тесты, определяющие количество и качество хромосом – так можно выявить генетические причины инфантилизма. Например, при синдроме Шерешевского-Тернера вместо набора половых хромосом ХХ у пациенток наблюдается набор Х0, то есть одной половой хромосомы нет.
Анализ крови на половые гормоны важен, поскольку может определить активность яичников, гипофиза, гипоталамуса, поскольку при нарушении работы этих систем может наблюдаться вторичный инфантилизм – матка не растет по причине гормональных нарушений.
Двурогая матка. Что такое двурогая матка, как она возникает
Сахарова Галина Константиновна
06.12.201910:42
Акушер-гинеколог, гинеколог-эндокринолог, гемостазиолог
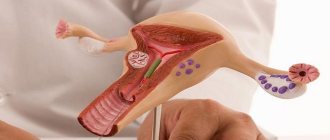
Добрый день! Сегодня мы начнем цикл видео об аномалиях развития матки. И первой нашей темой будет такой порок, как “двурогая матка”. Двурогая матка – это такая аномалия строения, при которой матка разделена на два рога. Двурогая матка является одним из наиболее частых пороков развития половых органов.Рис. 1 Двурогая матка
Для того, чтобы понять, как возникает данная аномалия, необходимо немного углубиться в процессы эмбриогенеза.Матка, маточные трубы, шейка матки и влагалище развиваются во внутриутробном периоде с 5-ой по 20-тую неделю гестации из парамезонефральных, так называемых Мюллеровых, протоков. В норме из верхней части этих протоков у плода женского пола формируются маточные трубы, нижняя часть мюллеровых проток сливается, образуя матку.
В случае, если до 20-той недели беременности женщина подвергалась влиянию определенных тератогенных факторов (это могут быть различные токсины, инфекционные заболевания), возможно неполное слияние этих протоков и соответственно образование различных пороков развития матки. Одним из таких пороков и является двурогая матка.
Виды двурогой матки
В настоящий момент выделяют 3 варианта двурогой матки.
Первый вариант – это седловидная матка, при которой в области дна имеется незначительное углубление, а разделение на два отдельных рога не выражено.
Рис.2 Седловидная матка
Второй вид – это неполная форма двурогой матки, когда разделение на два рога происходит в области верхней трети тела матки.
Рис.3 Неполная форма седловидной матки
А также полная форма двурогой матки, когда тело матки разделено на два рога до нижней трети тела матки.
Рис.4 Полная форма двурогой матки
Шейка матки при этом всегда одна! Это является главным отличием данного порока от полного удвоения матки, при котором формируются две отдельные полости матки и две шейки матки.
Рис.5 Полное удвоение матки
Различие между двурогой маткой и маткой с внутриматочной перегородкой состоит в том, что форма матки с внутриматочной перегородкой не отличается от нормальной, отсутствует разделения матки на 2 рога, однако имеется фиброзно-мышечная перегородка, разделяющая полость матки.
Рис.6 Внутриматочная перегородка
Симтомы и последствия двурогой матки
Клиническая симптоматика может отсутствовать, а могут наблюдаться и различные нарушения репродуктивной функции:бесплодиепривычное невынашивание беременностипреждевременные роды. Наиболее часто двурогая матка приводит к истмико-цервикальной недостаточности
, то есть несостоятельности шейки матки, которая проявляется обычно поздними выкидышами и ранними преждевременными родами. Также при двурогой матке чаще наблюдаются неправильные положения плода – тазовое или поперечное положение плода, плацентарная недостаточность и, как следствие, синдром задержки роста плода, новорожденные имеют меньший вес при рождении, чем рожденные от женщин без аномалий строения матки.
Детская матка
- Причины
- Виды
- Симптомы
- Диагностика
- Лечение
- Прогноз
Некоторые женщины сталкивались с таким диагнозом как генитальный инфантилизм.
Это научное медицинское название недоразвития половых органов у женщины репродуктивного возраста. Пациентки чаще используют более понятный для них термин – «детская матка». Это правильный термин, ведь понятие «инфантилизм» происходит от слова «инфант» или ребенок.
Итак, тема нашей сегодняшней статьи: «Можно ли забеременеть с детской маткой?»
Причины
Пол будущего ребенка закладывается уже в момент зачатия, определяясь хромосомой мужского сперматозоида. Первичные половые признаки начинают формироваться приблизительно на 8-12 неделях беременности.
К периоду полового созревания крошечные зачатки матки, яичников, шейки матки и маточных труб под влиянием гормонального фона начинают расти.
Они формируются и созревают для будущей работы – создания яйцеклеток, оплодотворения, вынашивания ребенка и родов.
Так формируются различные пороки развития женских половых органов (удвоение матки, влагалища, шейки матки, формирование дополнительного рога матки), в том числе и грубых вариантов недоразвития матки, таких как гипоплазия или даже полное отсутствие матки.
Второй важной причиной грубых пороков развития матки, а именно полного ее отсутствия или выраженного инфантилизма, являются генетические особенности пациентки.
Частой причиной этого состояния являются аномалии в половых хромосомах. Распространенными из них являются синдром Шерешевского-Тернера, истинный и ложный гермафродитизм.
Это достаточно серьезные заболевания, и «детская матка» — далеко не самая большая проблема этих пациенток.
Еще одной значимой причиной недоразвития половых органов становятся различные интоксикации и повреждения клеток.
Повреждающими агентами становятся инфекции, включая банальные детские (корь, паротит, стрептококковые инфекции, ангина, грипп), яды, алкоголь, никотин, пестициды, а также химиотерапия или лучевое лечение раковых заболеваний.
Большую роль играет питание девочек и подростков, жесткие диеты также могут привести к непоправимым последствиям.
Травмы и операции на тазовых органах, в том числе операции на яичниках, например, по поводу опухолей или крупны кист. Тяжелые экстрагенитальные заболевания, например, пороки сердца с нарушениями кровообращения, расстройства дыхания и так далее.
Виды
Понятие генитальный инфантилизм или «детская матка» разделяется на три степени:
Рудиментарная матка или инфантилизм первой степени. Это самая тяжелая форма генитального инфантилизма. Она характеризуется наличием крошечной матки в виде тяжа, размерами около 1-2 см.
Часто такая форма сочетается с недоразвитием яичников, влагалища, маточных труб. Разумеется, из такой матки не возможна ни менструация, ни беременность, даже при специальном и вовремя начатом лечении.
К счастью, такая форма встречается крайне редко и только в вариантах тяжелых генетических заболеваний.
Генитальный инфантилизм второй степени характеризуется наличием матки размерами от 3 до 5 см, включая шейку матки. Важной характеристикой является соотношение тела матки и шейки матки – 1:3 и более. То есть «детская матка» имеет длинную шейку и короткое тело матки.
Менструации у таких пациенток начинаются поздно (в 16-18 лет), могут быть крайне скудными, или наоборот, обильными, болезненными и крайне нерегулярными.
Можно ли забеременеть с такой детской маткой? Самостоятельная беременность у таких пациенток встречается крайне редко, и как правило, оканчивается самопроизвольным выкидышем.
При своевременном и грамотном лечении беременность и рождение ребенка возможны, однако на это требуются силы и время.
Эта форма характеризуется размерами матки от 3 см до 5 см, включая шейку, большей длиной шейки матки, скудными, болезненными и нерегулярными менструациями, поздним началом менструаций.
Беременность и вынашивание возможны и без вмешательств медицины, однако в ряде случаев необходима помощь гинекологов и эндокринологов.
Возможность забеременеть при маленькой матке крайне индивидуальна, зависит от первоначальной причины этого состояния, размеров матки и характера менструаций.
Симптомы
Признаки генитального инфантелизма:
- Внешний вид пациенток. Поскольку уровень половых гормонов низок, то женщины имеют вид подростков – угловатые, худые, с узкими бедрами.
- Наличие вторичных половых признаков. У таких пациенток плоская грудь, маленькие соски, не выражены большие половые губы, скудный рост волос на лобке и подмышками.
- Характер менструального цикла. Месячные у таких пациенток начинаются позже среднего популяционного возраста. Менструальный цикл остается нерегулярным, месячные могут быть скудными и болезненными. Менструации могут отсутствовать по несколько месяцев и даже лет.
- Психо-эмоциональная незрелость. Пациентки напоминают подростков не только внешне. У них нестабильная психика, повышена эмоциональность, зачастую их суждения и поступки напоминают детские.
- Бесплодие или невынашивание – те проблемы, которые крайне беспокоит пациенток. «Можно ли забеременеть при маленькой матке?» — задают вопрос такие женщины.
Чем более выражено недоразвитие матки, тем ярче могут быть эти признаки. Как правило, инфантилизм 1 и 2 степени характеризуется тяжелыми нарушениями цикла, а также крайне специфическими внешними параметрами, что позволяет заподозрить заболевание раньше, чем начнутся проблемы с менструальным циклом и беременностью.
Диагностика
Важно обсудить те приемы и методы, при помощи которых можно определить генитальный инфантилизм.
- Клиника и жалобы пациенток. Очень важен тщательный опрос пациентки, необходимо спросить о характере менструаций и беременностей матери, бабушки, тети пациентки.
- Оценка роста, характера оволосения, степени развития вторичных половых признаков, уточнить время первой менструации, характер роста молочных желез.
- Оценка характера менструальной функции – возраст первых месячных, их регулярность, обильность.
- Осмотр гинеколога с пальпацией внутренних половых органов, оценкой развития влагалища, шейки матки, половых губ, молочных желез.
- Ультразвуковое исследование органов малого таза с тщательным измерением размеров тела матки, шейки матки, яичников.
УЗИ на данный момент один из самых объективных исследований в этой области. При помощи УЗИ можно четко определить степень инфантилизма и определить эффект от лечения. Важно понимать, что ультразвук вносит важный вклад в диагностику, однако не является основополагающим.
Кариотип и генетическое консультирование. Это тесты, определяющие количество и качество хромосом – так можно выявить генетические причины инфантилизма. Например, при синдроме Шерешевского-Тернера вместо набора половых хромосом ХХ у пациенток наблюдается набор Х0, то есть одной половой хромосомы нет.
Анализ крови на половые гормоны важен, поскольку может определить активность яичников, гипофиза, гипоталамуса, поскольку при нарушении работы этих систем может наблюдаться вторичный инфантилизм – матка не растет по причине гормональных нарушений.
Лечение
Можно ли родить с детской маткой, интересуются пациентки. Важно понимать, что радикальное лечение гипоплазии матки возможно только гормональными препаратами.
Никакие травы, физиопроцедуры, санаторно-курортное лечение не могут оказать значимого лечебного эффекта, однако могут использоваться в качестве вспомогательных.
Увеличить матку и другие половые органы можно только при помощи женских половых гормонов – эстрогена и прогестерона.
В зависимости от ситуации, возраста пациентки, исходной проблемы и размеров матки можно использовать разные группы препаратов:
- Чистые эстрогены в виде таблеток, кожных гелей и пластырей.
- Комбинации эстрогенов с прогестероном – как в виде индивидуально подобранных препаратов, так и в виде комбинированных оральных контрацептивов.
Разумеется, такие препараты назначаются только врачом, он же корректирует дозы и оценивает эффективность лечения.
В комплексном лечении детской матки показано посещение физиопроцедур, массаж, соблюдение принципов правильного питания.
Прогноз
Все лечебные мероприятия направлены не только на восстановление менструальной функции, но и на беременность. Это приоритетная задача врачей. Итак, ответим на самый важный вопрос: «Можно ли забеременеть и родить с детской маткой?»
К сожалению, медицина не всесильна. Беременность при генитальном инфантилизме 1 степени невозможна в силу генетических особенностей пациентки. Репродукция при инфантилизме второй степени также остается под сомнением. Лишь рано начатое лечение способствует повышению шансов на материнство.
Самым благодатным вариантом для лечения является третья степень или гипоплазия матки. Чаще всего такие пациентки хорошо откликаются на гормональную терапию, у них возможны самостоятельные беременности и неосложненные роды.
У ряда пациенток беременность возможна и без лечения, однако без гормональной поддержки у них высок риск потери ее на различных сроках. Важно понимать, что чем раньше начато лечение, тем лучше прогноз для наступления беременности и ее благополучного течения.
Часть пациенток с недоразвитой маткой вообще не нуждаются в лечении, поскольку их диагноз определен лишь размерами матки, без учета менструальной функции и гормонального фона. Часто у таких женщин четко прослеживается наследственно обусловленная маленькая матка, однако у всех женщин в роду все в порядке с рождением детей.
В любом случае, последнее слово остается за врачами – только они определят правильную причину генитального инфантилизма, ее степень, возможность лечения и схемы лечения.
Источник: https://Pro-MD.ru/ivf/infertility/female-factor/detskaya-matka/