Матка: строение и функции.
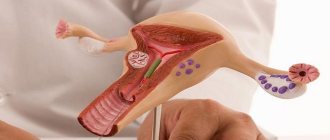
Матка состоит из дна матки тела и шейки матки. Между шейкой и телом матки выделяют перешеек матки. В свою очередь матка состоит из трех слоев. Первый слой это внутренний слой, слизистая оболочка – эндометрий. Средний слой, состоит из гладкой мышечной ткани – миометрий. Наружный слой это серозная оболочка матки, которая покрывает большую часть органа и называется периметрием.
Как уже говорилось, матка выполняет генеративную функцию. В период выполнения этой функции матка претерпевает некоторые изменения. С наступлением беременности меняется ее форма: округлая сменяется овальной. В зависимости от сроков беременности меняется толщина стенок. Кроме того, масса матки в этот период увеличивается почти в три раза.
Изменения происходят и с шейкой матки, но лишь к концу беременности. На последних неделях беременности она становится мягкой, укороченной. Это будет свидетельствовать о готовности организма к родам.
Немаловажная функция матки в женском организме это менструальная функция.
Эта функция матки, характерна тем представительницам женского пола, кто достиг полового созревания. Эта функция является цикличным процессом, наступающим в норме ежемесячно при условии отсутствия беременности. Во время менструального цикла изменениям подвергается внутренний слой матки. Он утолщается и под действием прогестерона отторгается. В результате этого наступает менструация.
Также можно выделить несколько дополнительных функций матки в организме женщины:
- защитная. Матка является своеобразным барьером для инфекции, попавшей через влагалище;
- матка вместе со своим связочным аппаратом укрепляет тазовое дно.
Регулярный профилактический осмотр у гинеколога дает возможность вовремя предотвратить возможные патологии, что позволит нормально функционировать важному органу.
Связочный аппарат матки и придатков матки
Связочный аппарат матки представлен целым рядом связок. Следует подчеркнуть, что большее значение в укреплении матки имеет мышечно-фасциальное тазовое дно и меньшее — связки. Поэтому к фиксирующему матку аппарату надо отнести прежде всего тазовую диафрагму
, а затем уже систему укрепляющих связок.
При этом тазовая диафрагма
относится
к «поддерживающему»
аппарату,
связки — к «подвешивающему».
По современным воззрениям, таким образом, поддерживающий аппарат, состоящий из прочной мышечно-фасциальной ткани, является истинно укрепляющим аппаратом матки, связочный аппарат, напротив, имеет только вспомогательное значение: связки лишь ограничивают подвижность матки в том или ином направлении.
1 — Hg. pubovesicale; 2 — lig. vesicouterinum; 3 — lig. cardinale; 4 — lig. sacrouterinum; 5 — lig. ovarii proprium; 6 — lig. latum uteri; 7 — lig. suspensorium ovarii; 8 — lig. teres uteri
К связкам матки относятся:
I. big. latumuteri(dextrumetsinistrum)
—
шиpокая маточная связка(правая и левая)
представляет собой парную дупликатуру во фронтальной плоскости в малом тазу.
В процессе развития матка, постепенно увеличиваясь, приподнимает брюшину кверху, как бы «одевается» ею и отдает в стороны удвоенные ее листки, которые и получают название широких маточных связок. Подойдя к боковым стенкам малого таза, широкая связка матки непосредственно переходит в пристеночную брюшину.
Растянутая широкая связка
имеет четырехугольную форму.
Ее медиальный край фиксирован к margo lateralis
uteri с образованием узкой межбрюшинной дорожки. Латеральный край фиксирован к боковой стенке
pelvis minor
в области
articulatio sacroiliaca
.
Верхний край является свободным; в его толще проходит труба матки. Нижний край расположен на дне малого таза. Оба листка здесь расходятся кпереди и кзади и превращаются в пристеночную брюшину.
По нижним краям широких маточных связок в стороне от матки расходятся уплотненные соединительнотканные тяжи — так называемые кардинальные связки.
Широкие маточные связки не являются гладкими на всем их протяжении.
В их толще находятся маточные трубы, яичники, собственные связки яичников и круглые маточные связки. Все эти образования выпячивают брюшину широкой маточной связки с развитием для каждого из них как бы брыжейки.
В широкой маточной связке различают:
1.
Mesometrium
— собственная брыжейка матки, занимающая большую часть широкой маточной связки (приблизительно ее нижние 2/3).
В ее дупликатуре залегает значительное количество жировой клетчатки, постепенно увеличивающееся по направлению книзу. Воспаление этой клетчатки получает название бокового параметрита, parametritis lateralis
.
2.
Mesosalpinx
— брыжейка маточной трубы, занимает верхнюю ⅓ широкой маточной связки. Это прозрачная дупликатура брюшины, не содержащая между листками жировой клетчатки.
3.
Mcsovarium
— брыжейка яичника и собственной связки яичника образована вытягиванием заднего листа широкой связки кзади.
Является границей между вышележащими листками mesosalpinx и ниже расположенной дупликатурой mesometrium. Это также прозрачная дупликатура, не содержащая жировой клетчатки.
4.
Mesodesma
— тесьма — брюшинная полоска, под которой располагается круглая маточная связка, несколько приподнимающая брюшину.
В отличие от брыжейки тонкой кишки широкая маточная связка представляет собой парную брыжейку; ее дупликатура расположена справа и слева от матки.
II.
Кардинальные связки матки, ligamentacardljiallauteri, представляют собой по существу основание широких маточных связок.
Нижний край широких маточных связок, утолщаясь за счет развития фиброзных элементов и гладких мышечных волокон, образует расходящиеся в стороны от шейки матки округлой формы плотные тяжи, получившие название кардинальных связок матки.
Эти связки препятствуют боковым смещениям матки и являются как бы осью, вокруг которой осуществляются физиологические перемещения тела и дна матки кпереди и кзади.
Эти связки отходят на уровне oriflclum uteri internum
и фиксируют матку по обеим ее сторонам. Можно заключить, следовательно, что эти связки препятствуют возникновению
lateropositlo ( dextra или sinistra ).
III. Круглая маточная связка, llg.
rotundumuteri, является аналогом, так же как и llg. ovarii proprium, гунтеровского тяжа мужчин, gubernaculum hunteri. Она отходит от боковой поверхности тела, точнее, от угла матки кпереди от начала
tuba uterina
, направляясь вперед и кнаружи и вступает в
anulus ingulnalis Internus
.
На пути связка перекрещивает n
. и
vasa obturatorla
,
llg
.
umbil i cale laterale
,
vena iliaca externa
и
vasa eplgastrlca Inferlora
.
В паховый канал lig
.
teres uteri
вступает вместе с
a.
spermatica externa и
n
.
spermaticus externus
. Основу круглой маточной связки составляет фиброзная ткань. От матки до
anulus ingulnalis internus
связка имеет значительную примесь гладких мышечных волокон, в паховом канале она состоит из фиброзной ткани, гладкой мускулатуры, производной мышечных элементов самой матки, и поперечнополосатых волокон за счет присоединения мышечных пучков от внутренней косой и поперечной мышц, а по выходе из пахового канала — в пределах
labia majora
только из одной фиброзной ткани, пучки которой веерообразно расходятся в верхних 2/3 больших губ.
По выходе из наружного пахового кольца круглая маточная связка окружается разветвленными жировыми дольками, образующими гроздь Имлаха.
В некоторых случаях круглая маточная связка увлекает за собой в паховой канал участок брюшины подобно processus vaginalis peritonaei мужчин.
Такой участок брюшины получает название нуккова
дивертикула,
diverticulum Nuckii
, который нередко служит местом развития кист Нукка, наполненных серозной жидкостью. В тех случаях, когда накапливается большое количество такой жидкости, развиваются настоящие водянки этих дивертикулов, получивших название
hydrocele femlnlnum
.
Функционально круглые связки имеют некоторое значение, препятствуя запрокидыванию матки кзади.
IV.
Крестцово-меточные связки, lig. sacrouterine, представляют собой мышечно-фиброзные пучки, несколько вытягивающие на той и другой стороне в виде складки брюшину. Мышечные элементы этой связки получают название
m. rectouterinus s. secrouterinus
. Эта парная мышца в виде округлой формы стволика с каждой стороны тянется от задней поверхности шейки матки, начинаясь приблизительно на середине ее протяженности, направляется назад и вплетается в мышечные элементы прямой кишки; часть волокон идет дальше и фиксируется к крестцовой кости на уровне II—III крестцового позвонка.
Отсюда и название m. rectouterinus s. sacrouterinus.
Женский организм
Представительницы прекрасного пола во многом отличаются от мужчин. Помимо внешних признаков существуют и внутренние особенности строения организма. Так, представительницы слабой половины человечества способны воспроизводить себе подобных и кормить их. Большую роль в этом процессе играет матка женщины, яичники, гипофиз и другие органы. Мужчины же устроены более примитивно и просто.
Аномалии
Все характеристики органа, перечисленные выше, характерны для нормального строения и развития органа, при его исправном функционировании и нормальном гормональном балансе в организме. Однако имеется немало видов патологий этого органа. Конечно, большая их часть приобретенные и поддаются (или не поддаются) лечению, но существует и множество врожденных аномалий, которые могут беспокоить или не беспокоить женщину, и требовать или не требовать лечения.
Седловидная
В этом случае дно матки изменено, а сам по себе орган имеет форму, скорее, не шара, а конуса, направленного вершиной вниз (к шейке матки). Такое состояние часто ведет к бесплодию, так как при нем сложно выносить ребенка.
Двурогая
Это измененное строение матки женщины, когда орган имеет два выступающих угла, расположенных симметрично. Располагаются они в верхней части органа, то есть направлены в сторону грудной клетки.
Перегородка
Еще одно врожденное патологическое состояния, которое, без лечения, мешает наступлению беременности и/или нормальному вынашиванию. При таком состоянии имеется перегородка, перешеек матки в ее полости.
Удвоение
Как видно из названия, это состояние, когда маток или некоторых ее частей две (три или четыре – если речь идет о парных органах). Они могут иметь разную или одинаковую (очень редко) степень развития. Если планируется беременность, то сначала, обычно, проводится операция по удалению «лишнего» набора органов.
Гипоплазия
Это врожденная недоразвитость тканей органа, в частности, истончение ее эндометрия, связанная с гормональными нарушениями или особенности строения тканей. Такое состояние, обычно, мешает забеременеть, потому требует лечения в случае, если пациентка хочет детей.
Агенезия
Иное название этого врожденного состояния – аплазия. При таком врожденном состоянии матка у женщин полностью отсутствует (при этом, яичники имеются, и гормональный баланс может быть более или менее нормальным, хотя чаще такое явление сочетается с признаками интерсексуальности).
Нарушения расположения
Встречаются такие врожденные аномалии, когда изменено положение матки в организме (при этом, придатки матки могут быть расположены нормально или изменено). Она может быть загнута вперед или назад, в больше или меньшей степени, но если такое состояние врожденное, то оно не требует лечения и даже может исправляться при беременности.
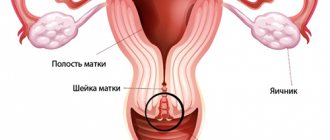
Матка женщины: что это такое?
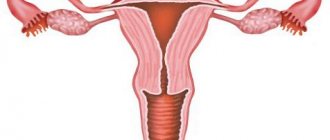
Данный орган находится в малом тазу каждой женщины еще до появления на свет. Так, детородная область закладывается примерно на 10 неделе внутриутробной жизни. Внешне матка напоминает перевернутую грушу небольшой формы или конус.
По бокам матка женщины имеет два так называемых отростка. Медикам они больше знакомы под названием фаллопиевы (маточные) трубы. Также под каждым из этих отростков есть небольшой орган в форме овала. Эти строения называются яичниками.
Помимо внутренних особенностей строения матка у женщин имеет шейку и цервикальный канал, который выходит во влагалище. Внутренняя полость детородного органа имеет три слоя. Основным из них является эндометрий – внутренняя оболочка.
Кровоснабжение влагалища
влагалищной частью шейки, portiovaginalis cervicis, a верхняя часть шейки матки, лежащая выше влагалища, называется надвлагалищной частью шейки, portio supravaginalis cervicis.
На влагалищной части видно отверстие матки, ostium uteri (маточный зев), ведущее из влагалища в канал шейки матки и продолжающееся в ее полость.
Кровоснабжение матки происходит за счет парной маточной артерии — ветви внутренней подвздошной артерии. Каждая маточная артерия проходит вдоль бокового края матки между листками широкой связки матки, отдавая ветви к передней и задней ее поверхностям. Возле дна матки маточная артерия делится на ветви, идущие к маточной трубе и яичнику. Венозная кровь оттекает в правое и левое маточные венозные сплетения, из которого берут начало маточные вены, а также вены, впадающие в яичниковые, внутренние подвздошные вены и венозные сплетения прямой кишки.
Влагалище, vagina (colpos), — непарный полый орган, имеющий форму трубки, расположенной в полости малого таза и простирающейся от матки до половой щели. Внизу влагалище проходит через мочеполовую диафрагму. Длина влагалища 8-10 см, толщина ее стенки — около 3 мм. Влагалище несколько изогнуто кзади, его продольная ось с осью матки образует тупой угол (несколько больше 90), открытый кпереди.
Влагалище своим верхним концом начинается от шейки матки, идет вниз, где нижним концом открывается в преддверие отверстием влагалища.
Влагалищные артерии происходят из маточных артерий, а также из нижних мочепузырных, средних прямокишечных и внутренних половых артерий.
Венозная кровь из стенок влагалища оттекает по венам во влагалищное венозное сплетение, а из него во внутренние подвздошные вены.
Размеры матки и особенности строения
Матка женщины размеры имеет разные. Все зависит от того, в какой фазе цикла находится организм представительницы прекрасного пола. Нормальные размеры после окончания менструации находятся в диапазоне от 4 до 5 сантиметров. При этом длина органа может быть чуть больше, чем ширина и поперечный срез.
Шейка матки у женщин, которые никогда не рожали и не подвергались расширению цервикального канала, имеет округлую форму и такое же наглухо закрытое отверстие. Если же представительница прекрасного пола уже стала мамой, то ее шейка матки может иметь щелевидное отверстие, которое несколько расширено. Все это является вариантом нормы. Длина цервикального канала у разных женщин может варьироваться от 2 до 5 сантиметров. При этом особое внимание данной цифре уделяется во время вынашивания ребенка.
Женский детородный орган имеет интересную особенность. Матка не закреплена какими-либо приспособлениями или костями. Ее тело удерживается только за счет связок и мышц. Можно только представить, какую нагрузку эти составляющие претерпевают во время вынашивания ребенка. Женская матка может располагаться правильно или же иметь отклонение кпереди или кзади. Это не является патологией, однако могут возникнуть проблемы с зачатием.
Где находится шейка матки?
А знаете ли вы, что стадию овуляционного цикла может указывать шейка матки. Где находится она, определить не так сложно. Это место соединения влагалища и тела матки. Шейка состоит из надвлагалищной и влагалищной частей. Нижний конец влагалищной части заканчивается отверстием, края которого и составляют переднюю и заднюю губу. Тело матки в разрезе напоминает теругольник, его усеченный нижний угол продолжается в шейку.
Внутренний канал шейки имеет железы, выделяющие вагинальную слизь, текстура и цвет которой зависят от фазы цикла, а также являются показателем женского здоровья. Сама шейка матки находится в глубине влагалища, на расстоянии приблизительно 7,5-15 см, по форме напоминает бублик с небольшим отверстием посередине.
Теперь вы точно знаете, где находится матка и шейка.
Матка – уникальное звено репродуктивной системы, предназначенное для воспроизводства потомства. Только женщины наделены этим природным даром. Орган находится в центральной части тазовой области. Физиологически он защищён костями таза, мышечным каркасом и жировой прослойкой, что оберегает его от возможных повреждений.
Функции женской матки
У женского детородного органа есть множество важных функций. Рассмотрим основные из них.
- Одной из главных функций, которые имеет матка женщины, является деторождение. Каждый месяц внутренний слой видоизменяется и подвергается воздействию гормонов. Тем самым организм готовится к зачатию. Если оплодотворение произошло, то эмбрион надежно крепится к стенке женского органа и остается там вплоть до полного развития и готовности к жизни во внешней среде.
- Помимо этого женская матка выполняет очистительную функцию. Каждый менструальный цикл орган сокращается, выталкивая ненужный внутренний слой наружу. Именно в этот период у женщины отмечается менструация.
- Женский детородный орган несет и защитную функцию. Матка надежно защищает хрупкие фаллопиевы трубы от проникновения в них болезнетворных микроорганизмов и инфекции. Шейка матки же, в свою очередь, выделяет слизь, которая способствует вымыванию этих бактерий из цервикального канала и влагалища.
- Функция продвижения сперматозоидов также присуща женскому органу. После полового акта матка активно сокращается, помогая мужским гаметам проникнуть в полость и попасть в фаллопиевы трубы для оплодотворения.
- Также женской матке можно присвоить функцию поддержки органов и различных систем. За счет нахождения на своем привычном месте, матка не дает кишечнику и мочевому пузырю смещаться в разные стороны.
Нормы показателей ВДМ
Нормой считается соответствие недели беременности и высоты дна матки в сантиметрах плюс-минус 2–3 сантиметра. То есть на 16-ой неделе, например, ВДМ составляет от 13 до 19 сантиметров, на 30-ой — приблизительно 27–33. После 38-ой недели ребёнок начинает готовиться к родам, живот опускается и показания ВДМ снижаются — это нормально.
Таблица: ВДМ по неделям беременности
| Срок | Примерные показатели |
| 16 недель | 14–18 см |
| 20 недель | 18–23 см |
| 24 недели | 22–27 см |
| 28 недель | 26–31 см |
| 32 недели | 31–33 см |
| 36 недель | 33–37 см |
| 40 недель | 34–35 см |
Болезни женского органа
Многим представительницам слабого пола приходится сталкиваться с патологиями, которые поражают детородную систему. К ним относятся эндометрит, миому, выпадение матки у женщин и другие заболевания. Одни из них благополучно поддаются лечению и имеют благоприятный прогноз. Другие же приводят к такому ужасающему заключению, как удаление матки. Женщины, которым пришлось пройти такую процедуру, чувствуют себя подавленными и неполноценными. Рассмотрим несколько примеров патологий женского органа.
Лекция 12. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ТАЗА, ПРИНЦИПЫ ОПЕРАЦИЙ НА ОРГАНАХ МАЛОГО ТАЗА
План лекции:
1. — костно-связочная основа таза, связь с соседними областями;
2. — анатомические особенности женского таза;
3. — этажи малого таза;
4. — ход брюшины в малом тазу, значение при патологии;
5. — фасции и клетчаточные малого таза;
6. — операции на органах малого таза.
Таз по взаимоотношению костей, связок, мышц, сосудов, нервов и органов, расположенных в нём, является очень сложной анатомической областью. В целом топографо-анатомически таз рассматривать очень трудной, поэтому его изучение разделяется на отдельные разделы, а, кроме того, необходимо выделить особо область малого таза.
Костный таз состоит из парных костей – подвздошных, седалищных и лонных и непарных – крестца и копчика. Первые три пары костей в области вертлужных впадин срастаются и образуют единые тазовые кости, к-рые в заднем отделе связаны с крестцом, а впереди образуют лонное сочленение.
Различают большой и малый таз, разделённые пограничными линиями – linea terminalis. Костные части, лежащие над этой линией и представленные преимущественно подвздошными костями, называют большим тазом, а кости и связки, лежащие ниже этой линии и образующие вместе с мышцами своеобразный канал, носят название малого таза. Вход в малый таз ограничен спереди верхним краем симфиза, с боков – пограничными линиями, сзади – сочленением 5-го поясничного позвонка с крестцом, к-рое выдаётся вперёд в виде мыса – promontorium.
Выход из таза
Ограничен впереди краем симфиза, с боков – ветвями седалищной и лонной костей, буграми седалищных костей , lig. sacrotuberale, а сзади – копчиком. Большой таз даёт опору туловищу, мышцам живота, спины, нижним конечностям. Малый таз – вместилище прямой кишки и мочеполовых органов, у женщин он является ещё и родовым каналом.
В целом же кости таза образуют прочное замкнутое кольцо. Настолько прочное, что таз может выдержать давление более 250 кг. Особой прочностью обладают места сочленения костей таза, поэтому при травмах чаще наблюдаются переломы в местах, где кости таза тонкие и узкие – это ветви лонной и седалищной костей, т. е. в области запирательного отверстия. Обычно переломы таза происходят при приложении больших сил, т. е. это обычно автодорожная травма, падение с большой высоты, несчастные случаи в горнорудной промышленности.
Тяжесть переломов таза обусловлена тремя анатомическими причинами:
— быстро развивающейся анемией вследствие кровотечения из губчатого вещества костей и венозных сплетений малого таза;
— множественностью переломов, чаще встречаются двойные переломы с нарушением тазового кольца;
— повреждением органов малого таза ( прямой кишки, мочевого пузыря, уретры, влагалища у женщин).
Кроме двух больших отверстий в тазу ( входа и выхода), выделяют относительно небольшие отверстия:
— запирательное отверстие, к-рое образовано седалищной и лонной костями; отверстие прикрыто membrana obturatoria, в верхней части которой проходит запирательный канал, пропускающий на бедро запирательные сосуды и нерв; таким образом, значение канала состоит в том, что через него клетчатка малого таза связана с областью бедра; этот канал является путём распространения мочевых затёков и гематом при переломах костей таза с повреждением мочевого пузыря или уретры; известный русский хирург Буяльский предложил через разрез на бедре и далее через запирательную мембрану дренировать флегмоны таза;
— в задне-нижней части таза выделяют два отверстия, ограниченные седалищной вырезкой и связками ( lig.
sacrospinale, sacrotuberale) – большое и малое седалищные отверстия. Большое седалищное отверстие разделено грушевидной мышцей на два небольших отверстия – foramen supra – и infrapiriformis.
Через надгрушевидное отверстие проходят верхние ягодичные сосуды и нервы, через нижнее — нижние ягодичные сосуды и нервы, седалищный нерв, задний нижний нерв бедра и внутренний срамной сосудисто-нервный пучок.
Последний, обогнув lig.sacrospinale, направляется в малое седалищное отверстие внутрь малого таза в седалищно-прямокишечную ямку. Значение отмеченных отверстий состоит в том, что через них также идёт распространение гнойных затёков при флегмонах таза и гематомах в ягодичную область и заднее ложе бедра.
Женский таз имеет существенные отличия от мужского – они определяются анатомо-физиологическими особенностями женского оргнизма:
— женский таз (цилиндр) шире и ниже мужского (конус) таза; стенки таза уплощены и крылья подвздошных костей больше расходятся в стороны;
— крестец более плоский и широкий, удалён кзади, увеличивая таким образом ёмкость малого таза;
— угол наклонения таза (inclinatio pelvis — угол между осью таза и горизонтальной плоскостью от 45 60 градусов у некоторых женщин) у женщин больше; у мужчин ось таза расположена более вертикально;
— angulus subpubicus у мужчин меньше прямого угла (75 градусов), у женщин – приближается к прямому углу или превосходит его ( 95-100 градусов);
— особенно характерна форма входа в малый таз: у женщин мыс почти не вдаётся в полость таза, поэтому отверстие круглое; у мужчин форма отверстия напоминает карточное сердце;
— запирательное отверстие женского таза по форме похоже на треугольник, мужского – на овал, длинная ось к-рого направлена вертикально;
— расстояние между седалищными буграми больше 11см;
— вертлужные впадины развёрнуты кпереди.
Большое значение размерам женского костного таза придаётся в акушерстве.
Прямой размер входа в малый таз, т.е. расстояние между верхним внутренним краем лонного сочленения и мысов равен 11см.Это, так называемая, истинная конъюгата – conjugata vera. Различают ещё анатомическую конъюгату – расстояние между мысом и верхним краем сочленения – 11,5 см. Поперечный размер плоскости входа в малый таз равен половине расстояния между удалёнными точками гребней подвздошных костей, т. е. – 13см.
В полости малого таза выделяют три этажа:
— брюшинный этаж – cavum pelvis peritoneale;
— подбрюшинный этаж – cavum pelvis subperitoneale;
— подкожный этаж – cavum pelvis subcutaneum.
Первый этаж малого таза – брюшинный, ограничен вверху плоскостью входа в малый таз.
Это самый нижний отдел брюшинного мешка.
Ход брюшины в малом тазу. С передней стенки живота брюшина переходит на мочевой пузырь, образуя переходную складку. Таким образом, передняя стенка мочевого пузыря почти не покрыта брюшиной и при наполнении пузырь поднимается вверх, и непокрытая брюшиной часть его значительно выходит из-за лона, отодвигая брюшинный мешок вверх.
Поэтому при наполнении мочевого пузыря, если по какой-то причине не удаётся вывести мочу катетером, можно произвести его пункцию для удаления мочи проколом по средней линии на 2см выше лона.
На этой же особенности основан внебрюшинный доступ к мочевому пузырю. У мужчин брюшина с мочевого пузыря переходит на прямую кишку с образованием выемки – excavatio vesicorectalis. В женском тазу брюшина переходит с мочевого пузыря на переднюю поверхность, дно и заднюю поверхность тела матки и влагалище. Очень важно, что вверху 1-2см задней стенки влагалища покрыто брюшиной. Затем брюшина переходит на прямую кишку. Таким образом, в женском тазу образуется две выемки: пузырно-маточная ( excavatio vesicouterina), относительно неглубокая, и более глубокая – маточно-прямокишечная (excavatio rectouterina – пространство Дугласа).
Практическое значение этих пространств состоит в том, что они являются самым отлогим место брюшинного мешка, где происходит скопление гноя и образование остаточных абсцессов в брюшной полости при перитонитах.
У мужчин тазовые абсцессы бывают часто следствием острого гнойного аппендицита, а в женском тазу – чаще из-за воспаления придатков матки.
Диагностику тазовых абсцессов у мужчин начинают с пальцевого исследования прямой кишки и при наличии признаков абсцедирования производят пункцию. При получении гноя вскрытие и дренирование пузырно-прямокишечного пространства производят также через прямую кишку.
Диагноз тазового абсцесса у женщин начинают с влагалищного исследования. При наличии признаков абсцедирования выполняют пункцию заднего свода влагалища. При получении гноя, вскрытие и дренирование прямокишено-маточного пространства выполняют через влагалище. Пункция заднего свода влагалища используется также для уточнения диагноза при прервавшейся внематочной беременности.
Следует обратить внимание на то, что брюшина не покрывает боковые поверхности матки (рёбра), а в виде двойной складки тянется к боковым стенкам таза. Это, так называемая, широкая маточная связка, на задней стороне которой расположены придатки матки – трубы и яичники.
Второй этаж малого таза, подбрюшинный, ограничен вверху нижней поверхностью брюшинного мешка, внизу – диафрагмой таза. Во втором этаже органы и стенки таза покрыты фасциями и окружены рыхлой и жировой клетчаткой.
Фасции таза:
— тазовая фасция; — предпузырная пластинка;
— брюшинно-промежностный апоневроз ( Денонвилье-Салищева).
Тазовая фасция, основная фасция таза , является продолжением внутрибрюшной фасции.
Она имеет два листка. Пристеночный (париетальный) листок тазовой фасции выстилает стенки таза.
Особо отметим, что париетальный листок тазовой фасции фиксирует сосудисто-нервные пучки таза к стенкам таза посредством отрогов и образует влагалища сосудисто-нервных пучков. Благодаря этому при травмах таза сосуды не спадаются – образуются массивные гематомы. Далее париетальный листок образует сухожильную дугу, от к-рой начинается мышца, поднимающая задний проход, покрывает её с двух сторон, образуя для неё влагалище.
Два листка тазовой фасции и m. levator ani образуют диафрагму таза. Под симфизом m. levator ani отсутствует, и образуется треугольной формы пространство, где два листка тазовой фасции, покрывавших мышцы , срастаются в прочную мембрану, к-рая со стороны промежности укреплена мышцами промежности.
Это, так называемая, мочеполовая диафрагма.
Таким образом, диафрагма таза имеет:
— мышечную часть (pars muscularis);
— мембранозную часть ( pars membranacea или trigonum urogenitale).
Диафрагма таза делит тазовый канал на верхний и нижний отделы; два этажа выше и два – ниже.
Со стенок тазовая фасция переходит на органы.
Эту часть тазовой фасции называют висцеральным листком. Он идёт в виде двух отрогов в сагиттальной плоскости от крестца к лону, крестцово-лонные пластинки. Таким образом, органы таза оказываются заключёнными между двумя крестцово-лонными пластинками с боков, симфизом – спереди и крестцом – сзади. Кроме того, в тазу есть ещё две фасции, к-рые являются висцеральными фасциями и лежат во фронтальной плоскости.
Предпузырная пластинка лежит впереди мочевого пузыря, образуется из эмбриональной брюшины, имеет вид треугольника, ограниченного с боков облитерированными пупочными артериями. Брюшинно-промежностный апоневроз (апоневроз Денонвилье-Салищева) – это фасция, имеющая плотный фиброзный вид, расположена между влагалищем и прямой кишкой у женщин, и между предстательной железой и прямой кишкой – у мужчин.
Апоневроз разделяет таз на передний и задний отделы. Благодаря наличию сагиттальных пластинок и двух висцеральных фасций клетчатка малого таза оказывается разделённой на клетчаточные пространства.
Висцеральный листок тазовой фасции образует капсулы органов с отрогами. Связки с париетальным листком фиксируют органы таза к стенкам. Отроги обычно идут по сосудам.
В клетчаточных пространствах вокруг органов возможно образование воспалительных процессов. Обычно воспаление возникает вследствие внебрюшинного повреждения мочевого пузыря при переломах таза, так называемые, урофлегмоны. Вскрытие их выполняется поперечным надлобковым разрезом ( по Рейну), или разрезом по внутренней поверхности бедра под паховой связкой с перфорацией membrana obturatoria ( доступ Мак Уотера-Буяльского).
В женском тазу висцеральные листки тазовой фасции, окружающие матку и влагалище, доходят до боковых стенок таза, образуя, так называемый, закрепляющий аппарат матки: кардинальные, крестцово-маточные, пузырно-лобковые связки.
Третий этаж таза располагается между диафрагмой таза, её нижней поверхностью, и кожными покровами.
С боков от прямой кишки здесь находится самое большое клетчаточное пространство таза. К нему относят клетчатку, лежащую в седалищно-прямокишечной ямке, fossa ischiorectale. Именно здесь чаще всего локализуются гнойновоспалительные процессы около прямой кишки – парапроктиты.
Это одно из самых частых заболеваний прямой кишки. По локализации гнойников в клетчатке около прямой кишки выделяют следующие виды парапроктитов: —ишиоректальный(самый частый); — подкожный; —подслизистый; —пельвиоректальный (самый опасный, анаэробный); — позадипрямокишечный.
Вскрывают парапроктит дугообразным разрезом, сбоку от прямой кишки.
КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА МАЛОГО ТАЗА
| Пристеночные | Висцеральные |
| 1.Боковые (2). 2.Собственное предпузырное (Ретция). 3.Позадипрямокишечное. | 1.Предпузырное предбрюшинное. 2.Околопузырное. 3.Позадипузырное. 4.Околопрямокишечное (жировая капсула Амюза). 5.Околоматочное. 6.Капсула предстательной железы (Пирогова-Ретция). |
Бешенство матки (нимфомания)
Бешенство матки у женщин — это процесс, при котором нарушается психическое состояние. Часто такую болезнь именуют истерией. В настоящее время такое название устарело. Современная медицина не признает такую болезнь, как бешенство матки у женщин. Симптомы патологии при этом сохранились. Чаще всего недуг проявляется повышенным сексуальным влечением, помутнением сознания, смехом, сменяющимся слезами. Сейчас таких женщин называют нимфоманками и прописывают им психологическую коррекцию.
Особенности расположения
Матка – непарный мышечный орган, который наряду с яичниками представляет репродуктивную систему женщин. Визуально матка схожа с конусом либо перевёрнутой грушей. Детородная структура представлена:
В том месте, где заканчивается влагалище, расположена шейка – нижняя часть органа, схожая с цилиндрической трубкой, длиной три сантиметра. Шеечные параметры непостоянны, значения варьируют во время беременности, в пожилом возрасте.
Внутри шейки находится узкий цервикальный канал. Шеечный канал – связующий элемент между маткой и влагалищем.
Над шейкой располагается маточное тело – место, в котором развивается эмбрион. Тело матки представлено толстыми стенками (около трёх сантиметров), состоящими из трёх слоёв.
- Слизистый – эндометрий. Внутренняя оболочка полости. Именно эндометрий участвует в образовании менструации, отторгаясь ежемесячно в случае ненаступления беременности. Но если зачатие произошло, то оплодотворённая яйцеклетка цепляется также к эндометрию.
- Мышечный – миометрий. Этот слой обеспечивает мышечные сокращения в процессе схваток. Также он сокращается после полового акта, способствую лучшему проникновению сперматозоидов.
- Серозный – периметрий. Это брюшинная оболочка, покрывающая орган снаружи.
Дно находится в самом верху органа, в месте, где расположены отверстия фаллопиевых (маточных) труб.
Утроба женщины не зафиксирована, она находится в «подвешенном» состоянии: необходимое положение обеспечивают удерживающие матку связки. Так, где находится матка у женщины?
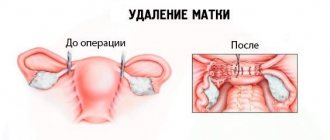
Удаление детородного органа
Удалить матку можно несколькими способами. В зависимости от возможностей медицинского учреждения и квалификации врачей выбирается наиболее подходящий вариант. Чаще всего производится лапароскопическая операция. Однако бывают случаи, когда требуется произвести лапаротомию. Рассмотрим оба этих варианта.
Удаление матки при помощи лапароскопа
Если есть время на подготовку к операции, то предпочтительнее произвести именно эту процедуру. Во время операции доктор делает несколько разрезов в животе пациентки и вводит в них маленькие манипуляторы. При помощи видеокамеры доктор видит все происходящее на большом мониторе. Мелкие манипуляторы аккуратно перерезают связки и мышцы, которые поддерживают матку. После этого орган извлекается из брюшной полости.
Восстановление после такой операции проходит быстро. Однако женщина может испытывать дискомфорт и боли в течение первого месяца после манипуляции.
Лапаротомическая операция по удалению матки
Если же процедура извлечения органа из брюшины является экстренной, то проводится именно лапаротомия. Также этот способ выбирается тогда, когда женщина имеет большую жировую прослойку в области малого таза. Во время операции доктор производит разрез в нижней части живота. Он может быть горизонтальным или вертикальным в зависимости от ситуации. После извлечения детородного органа производится послойное ушивание разреза.
Восстановление после такой операции проходит гораздо сложнее. Женщина в течение одного месяца после процедуры является недееспособной.
Патологии [ править | править код ]
Аномалии развития [ править | править код ]
- Аплазия (Агенезия) матки
— крайне редко матка может отсутствовать совсем. Может иметь место маленькая инфантильная матка, обычно с выраженным передним загибом. - Удвоение тела матки
— дефект развития матки, который характеризуется удвоением матки или её тела, что происходит вследствие неполного слияния двух мюллеровых протоков на этапе раннего эмбрионального развития. Как результат у женщины с двойной маткой могут быть одна или две шейки матки и одно влагалище. При полном неслиянии этих протоков развиваются и две матки с двумя шейками и двумя влагалищами. - Внутриматочная перегородка
— неполное слияние эмбриональных зачатков матки в различных вариантах, может приводить к наличию в матке перегородки — «двурогой» матке с хорошо заметным сагиттальным углублением на дне или «седловидной» матке без перегородки в полости, но с выемкой на дне. При двурогой матке один из рогов может быть очень маленьким, рудиментарным, а иногда и отшнурованным. - Гипоплазия — недоразвитие данного органа у женщины. В этом случае матка имеет меньшие размеры, чем должно быть в норме.
Что происходит с женским организмом после операции?
Женщина после удаления матки меняется не только внутренне, но и внешне. Большинство представительниц прекрасного пола отмечают внутреннюю пустоту в моральном и физическом плане. Если женщина находится в детородном возрасте, то помимо подавленности она ощущает беспомощность и свою бесполезность.
После удаления матки многим женщинам рекомендуют гормонозаместительную терапию. Такое лечение позволяет поддержать внутренние связки и мышцы в тонусе.
Функции матки в организме у женщины
Организм женщины уникален, ведь только прекрасная половина человечества наделена маткой. Этот орган выполняет значимые функции, главная из которых – деторождение.
Матка – гладкомышечный полый орган в организме женщины, созданный для развития эмбриона и его появления на свет. Она локализуется в области малого таза между прямой кишкой и мочевым пузырём. При поступлении оплодотворённой яйцеклетки в маточную полость наступает беременность. Данная генеративная функция матки у женщин является доминирующей, но не единственной.
Материнская утроба состоит из тела, шейки и дна. Тело по форме напоминает треугольник, и постепенно сужается ближе к шейке. Структурная организация тела представлена мышечными волокнами, при сокращении которых и происходят схватки.
Маточные стенки состоят из трёх слоёв, каждый из которых выполняет значимые функции.
- Периметрий (наружный). Это брюшина, которая срослась с мышечным органом, и покрывает её. Структура образует серозную оболочку.
- Миометрий – мышечная прослойка, составляющая основную часть стенок.
- Эндометрий (внутренний) – слизистая оболочка, снабжённая железами. Именно этот слой обеспечивает менструальную функцию. Ежемесячно слизистая оболочка «готовится» к зачатию. При отсутствии оплодотворения эндометрий вместе с кровью спускается во влагалище.
Связочный аппарат матки при беременности
• Сохранение определенных топографических соотношений внутренних половых органов обеспечивается наличием: подвешивающего;
• фиксирующего;
• поддерживающего аппаратов.
Своеобразие функции этих аппаратов таково, что, удерживая матку и придатки в определенном положении, они в то же время обеспечивают их подвижность в значительных пределах, что необходимо для нормального развития беременности и течения родового акта.
Подвешивающий аппарат матки и ее придатков представлен парными связками, которые соединяют эти органы друг с другом и со стенками таза (рис. 1.1.9):
Рис. 1.1.9.Подвешивающий аппарат матки
1) широкая маточная связка
(lig. latum uteri) — поперечная складка брюшины, покрывающая тело матки и трубы, составляет их серозный покров и брыжейки труб. Широкие связки идут к боковым стенкам таза, где переходят в париетальную брюшину. На задней их поверхности в боковых отделах расположены яичники;
2) поддерживающая связка яичника
(lig. suspensorium ovarii) — наружная часть широкой связки, идущая от яичника и ампулярной части трубы к
Рис. 1.1.10.Фиксирующий аппарат матки:
боковой стенке таза. Относительная прочность этой связки объясняется проходящими в ней сосудами (a. et v. ovarica);
3) собственная связка яичника
(lig. ovarii proprium) проходит в толще заднего листа широкой связки от маточного полюса яичника к матке. Наличие гладкомышечных элементов и проходящие яичниковые ветви маточных артерий и вены обусловливают прочность связки;
4) круглая связка матки
(lig. teres uteri) представляет собой канатик длиной 10-15 см, диаметром 3-5 мм, состоящий из гладкомышечной и соединительной ткани. Круглые связки начинаются кпереди и книзу от трубных углов матки и идут под передними листками широких связок в паховых каналах, разветвляясь в толще больших половых губ.
Фиксирующий аппарат матки составляют (рис. 1.1.10):
1. поперечная (главная) связка матки
(lig. transversum uteri, s. lig cardinalе), состоящая из сети радиально расположенных гладкомышечных и соединительно-тканных элементов, окружающих шейку на уровне внутреннего зева. Волокна главной связки вплетаются в тазовую фасцию, фиксируя матку к тазовому дну;
2. пузырно-маточные
(lig. vesiconterinum) и
лобково-пузырные связки
(lig. pubovesicalia) — гладкомышечные и соединительно-тканные волокна, идущие от нижней части передней поверхности матки к мочевому пузырю и лобку;
Рис. 1.1.11.Промежность
3. крестцово-маточные связки (lig. sacrouterina), состоящие из гладкомышечных и фиброзных волокон. Они идут от задней поверхности шейки матки, несколько ниже уровня ее внутреннего зева, охватывают с боков прямую кишку и сливаются с тазовой фасцией на внутренней поверхности крестца.
У женщины в положении стоя крестцово-маточные связки направлены почти вертикально и поддерживают шейку матки.
Подвешивающие и фиксирующие связки матки во время беременности растягиваются, обеспечивая подвижность матки в пределах, необходимых для ее роста.
Поддерживающий аппарат внутренних половых органов женщины — это мышцы и фасции промежности, составляющие тазовое дно. Мышцы тазового дна делятся на три слоя (рис. 1.1.11):
• наружный;
• средний;
• внутренний.
В наружный
слой входят следующие мышцы:
• седалищно-пещеристая мышца (m. ischiocavernosus) — парная, идущая от седалищных бугров к клитору;
Рис. 1.1.12.Артерии тазовых органов:
• луковично-губчатая мышца (m. bulbospongiosus) — парная мышца, обхватывающая с обеих сторон вход во влагалище;
• наружная мышца, сжимающая задний проход (m. sphincter ani externus), кольцевидно окружает нижний отдел прямой кишки;
• поверхностная поперечная мышца промежности (m. transversus perinei superficialis) обычно развита слабо. Это парная мышца, идущая от внутренней поверхности седалищного бугра к сухожильному центру промежности, где она соединяется с одноименной мышцей другой стороны.
Средний
слой мышц промежности, называемый мочеполовой диафрагмой (dfaphragma urogenitale), включает:
• мышцу, сжимающую мочеиспускательный канал (m. sphincter urethrae externum);
• глубокую поперечную мышцу промежности (m. transversus perinei profundus), парную, располагающуюся в треугольнике между симфизом, лобковыми и седалищными костями.
Внутренний
слой мышц тазового дна, или диафрагму таза (diaphragma pelvis), образует мышца, поднимающая задний проход (m. levator ani). Это мощная, хорошо развитая мышца, состоящая из трех парных пучков (ножек):
• лобково-копчиковой мышцы (m. pubococcygeus);
• подвздошно-копчиковой мышцы (m. iliococcygeus);
• седалищно-копчиковой мышцы (m. ischiococcygeus).
В родах промежность нередко травмируется, при этом повреждается именно внутренний слой тазового дна. Эти мышцы должны быть сшиты самым тщательным образом, так как внутренний слой тазового дна имеет наибольшее значение в сохранении положения влагалища и матки.
Мышцы и фасции тазового дна выполняют следующие важнейшие функции:
• Тазовое дно является опорой для внутренних половых органов, способствует сохранению их нормального положения. Особое значение имеют мышцы, поднимающие задний проход. При сокращении этих мышц происходит замыкание половой щели, сужение просвета прямой кишки и влагалища. Повреждение мышц тазового дна ведет к опущению и выпадению половых органов, а также мочевого пузыря и прямой кишки.
• Тазовое дно представляет собой опору не только для половых органов, но и для внутренностей. Мышцы тазового дна участвуют в регуляции внутрибрюшного давления совместно с грудобрюшной диафрагмой и мускулатурой брюшной стенки.
• Во время родов при изгнании плода все три слоя мышц тазового дна растягиваются и образуют широкую трубку, являющуюся продолжением костного родового канала. После рождения плода мышцы тазового дна вновь сокращаются и принимают прежнее положение.
Функциональные значения
Природа наделила женщину уникальной способностью рожать. Эта функция матки в организме женщины является первостепенной. Также выделяют менструальную и эндокринную функции, каждая из которых дополняет и взаимодействует с другой.
Генеративное предназначение
Способность зачать, выносить и родить потомство – главная уникальная возможность матки. В период вынашивания ребёнка с органом происходят значимые перемены:
- меняется размер и форма: исчезает асимметричность, форма приобретает овальные очертания;
- меняется толщина стенок. Если до беременности они достигают 3 см, то во время вынашивания ребёнка – истончаются до 1 см;
- увеличивается вес. В организме небеременной женщины матка весит около 50 грамм, а к концу срока – почти 1,5 килограмма.
Помимо этого, яичники меняют функционирование – они активно синтезируют эстрогены, а на первых сроках – прогестерон. Когда сформируется плацента, выработку прогестерона она берет на себя Существенные изменения касаются и шейки. В обычный период шеечный канал ровный, упругий, розового цвета. После зарождения жизни железы канала интенсивно разрастаются, продуцируют слизь, а поверхность приобретает синюшный цвет. На последних неделях беременности шейка характеризуется мягкостью, укорачивается, что означает её зрелость и готовность организма к процессу родов.
Менструальная функция
Только женский организм наделён подобным свойством – цикличным менструальным процессом. Подобная физиологическая деятельность матки является результатом отсутствия беременности. Цикличность регулируется гипоталамусом, гипофизом и яичниками. Не последняя роль отводится и щитовидной железе.
Цикл разделён на две фазы:
Первая фаза характеризуется отторжением эндометрия с кровяными выделениями. Это может сопровождается болезненными ощущениями. Длительность данного периода составляет в среднем семь дней. После этого нарастает новый слой эндометрия – он активно пролиферирует. Регулируется этот процесс такими гормонами, как ФСГ и эстрадиол.
На втором этапе после овуляции происходит подготовка к беременности. Зрелая яйцеклетка продвигается по фаллопиевым трубам в полость матки. Этот процесс длится около 2 недель, сопровождаясь синтезом прогестерона. Количество эстрадиола и ФСГ снижается, уровень ЛГ и прогестерона – возрастает.При отсутствии оплодотворения начинается следующий цикл.
Существенное влияние на менструальную функцию оказывают такие патологии, как СПКЯ, МФЯ, гиперплазия эндометрия, гипотиреоз, болезни надпочечников, гиперандрогения.
Гинекологические аномалии
Нормой является нахождение маточной и тазовой оси параллельно друг другу. Не считается патологией и незначительное отклонение от оси. Однако при некоторых дисфункциях локализация матки и придатков меняется, наблюдается существенное отклонение от оси. К таким заболеваниям относится опущение, загиб или выпадение матки.
Маточное расположение зависит от удерживающих её мышечных волокон. В случае ослабления тонуса мышц, происходит опущение. Без надлежащего лечения может случиться полное выпадение. На начальном этапе опущения матки рекомендуется выполнять упражнения Кегеля. Это позволит избежать выпадения и хирургических вмешательств.
Половая система женщин подвержена нарушениям функционирования и различного рода патологиям. К самым распространённым относятся:
Современная медицинская база обладает широким спектром возможностей для излечения практически любого недуга. Основной фактор успешной терапии и профилактики – постоянный контроль за состоянием репродуктивной системы.
Маточные аномалии – довольно редкое явление, однако, они существуют.
- Двойная матка . Сочетается с двойным влагалищем. Данная патология зачастую диагностируется наряду с иными пороками: патологии почек, мочеточников.
- Двурогая . Двурогость характеризуется различной степенью выраженности. Визуально подобная матка схожа с формой сердца.
- Однорогая . Подобный порок возникает вследствие неполного развития маточного (мюллерового) канала. Женщины испытывают болезненные ощущения при сексуальном контакте, и не способны забеременеть.
- Седловидная . В данном случае только дно матки является аномально разделённым: в нём образуется несвойственное углубление. Женщина способна зачать, но возникают проблемы с вынашиванием.
- Матка с перегородкой . При этой патологии форма органа остаётся нормальной, но полость разделяется частичной либо полной перегородкой.
Описанные нарушения анатомического строения женской половой системы диагностируются не так часто. Самой распространённой из аномалий является седловидная матка.
Каждая женщина обязана знать, где находится матка, понимать её функции и особенности. Эти знания помогут избежать патологических осложнений, и выявить заболевание на начальном этапе.
Ма́тка
(лат. uterus , греч. ὑστέρα ) — это непарный гладкомышечный полый орган, в котором развивается эмбрион, вынашивается плод. Матка расположена в средней части полости малого таза, мочевой пузырь лежит спереди, а прямая кишка сзади, мезоперитонеально. Снизу тело матки переходит в округленную часть — шейку матки. Длина матки у женщины репродуктивного возраста в среднем равна 4—7 см, ширина — 4 см, толщина — 4—5 см. Масса матки у нерожавших женщин колеблется от 40 до 60 г, а у рожавших достигает 80 г. Подобные изменения возникают из-за гипертрофии мышечной оболочки во время беременности. Объем полости матки составляет ≈ 5 — 6 см³.
Матка как орган в значительной степени подвижна и в зависимости от состояния соседних органов может занимать различное положение. В норме продольная ось матки ориентирована вдоль оси таза (антефлексио). Наполненный мочевой пузырь и прямая кишка наклоняют матку вперёд, в положение антеверзио. Большая часть поверхности матки покрыта брюшиной, за исключением влагалищной части шейки. Матка имеет грушевидную форму, уплощена в дорсовентральном (переднезаднем) направлении. Слои стенки матки (начиная с наружного слоя): периметрий, миометрий и эндометрий. Тело чуть выше перешейка и абдоминальная часть шейки матки снаружи покрыты адвентицией.