Повсеместно среди Пациенток бытует мнение, что если у Вас обнаружили рак или предрак, то нужно делать операцию. Гинеколог дает направление к онкологу и там по старинке женщина отправляется на хирургическое лечение. Это не всегда оправданно и есть прогрессивный метод лечения, который называется фотодинамическая терапия (ФДТ).
ФДТ — (фотодинамическая терапия) – это органосохраняющий метод лечения онкологических заболеваний, основанный на способности фотосенсибилизаторов – избирательно убивать опухолевые клетки под действием света.
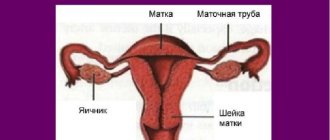
Фотодинамическая терапия при дисплазии шейки матки
Сегодня много женщин страдают от дисплазии – предракового патологического состояния шейки матки. Такое заболевание лечат разными способами, начиная с медикаментозных и заканчивая хирургическим вмешательством. Радикальные меры принимают только в критических ситуациях с большим риском перерождения поврежденных клеток в раковые. В любом случае, главной целью врачей является сохранение репродуктивного здоровья у женщин.
Тактика выбранного лечения напрямую зависит от каждого индивидуального случая и степени развития патологии. Фотодинамическая динамика – один из часто применяемых инструментов в борьбе с дисплазией, который способен бережно удалить поврежденные участки шейки матки, при этом минимально затронув здоровые ткани.
Но всем ли женщинам можно использовать такой метод? Есть ли у ФДТ очевидные минусы? Попробуем разобраться в этих вопросах вместе с читателем.
Показания и противопоказания к применению ФТД
Показаниями к проведению ФТД являются такие гинекологические патологии, как:
• Эрозийные повреждения; • Эндометриоз шейки матки; • Дисплазия I и II степени; • Лейкоплакия, при которой наблюдается огрубление слизистой; • Цервицит или воспаление; • Эктропион (заболевание, при котором наблюдаются выпячивание канала шейки матки, наблюдаемое при осмотре влагалища); • Ретенционные кисты. Применение ФТД на первичных стадиях развития патологии является единственным решением, позволяющим быстро и без каких-либо осложнений избавиться от заболеваний, тем самым защитив себя от онкологических болезней. ФТД не могут воспользоваться лица: • Находящиеся на стадии вынашивания ребенка; • У которых на половых путях происходят острые воспалительные процессы; • Имеющие заболевания почек, печени и сердечно-сосудистой системы; • У которых кожные покровы обладают повышенной светочувствительностью; • Индивидуальная непереносимость препаратов, используемых при проведении процедуры и диффузной мастопатией. К сожалению, при наличии одного из противопоказаний, ФТД не может применяться. Ведь это может нанести вред здоровью и осложнить течение уже имеющихся заболеваний.
Как проводится ФТД?
Для проведения ФТД применяется несколько компонентов:
• Гель-пенетратор; • Лазерное оборудование. Сначала аппликационным путем на пораженную область наносится гель-пенетратор, который оставляют для воздействия на один час. За это время содержащиеся активные вещества в препарате «помечают» больные клетки, проникая в них и запуская химическую реакцию с кислородом. А далее проводится облучение шейки матки при помощи лазерного оборудования на протяжении 10 – 20 минут. Время проведения процедуры по лечению шейки матки зависит от степени болезни и области ее охвата. Чем больше площадь обработки, тем дольше длится облучение.
Лечение диффузной мастопатии гестагенами >>>
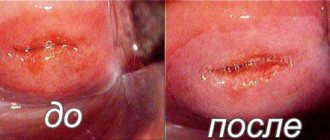
По окончании ФТД женщина может сразу же отправляться к себе домой и заниматься повседневными заботами. Гинекологические осмотры женщины проходят через сутки, на 7 день и каждые 30 дней в течение трех месяцев. Заживление раны, как правило, происходит только спустя 28 – 40 дней. За это время женщина может наблюдать небольшие кровяные выделения из влагалища и боль при напряжении брюшной полости. Как показывает практика, большинство пациенток во время процедуры испытывают покалывания и пощипывания. Лишь 1/3 женщин жаловались на сильную боль и жжение. При сильном болевом синдроме в шейки матки не исключено использование местных обезболивающих препаратов. Чтобы предотвратить развитие светотоксичных реакций, женщину заранее информатируют о важности соблюдения светового режима за несколько дней до проведения ФТД и после него. Что нельзя делать после ФТД?
Крайне не рекомендуется после ФТД
• Вступать в половые контакты; • Принимать горячий душ или ванну (возможно открытие кровотечения); • Поднимать более 3 кг; • Посещать бассейны, сауны и бани, а также плавать в водоемах и речках (имеется большая вероятность занесения инфекции). Женщине, прошедшей ФДТ, крайне не рекомендуется пренебрежительно относиться к этим рекомендациям, потому что это может привести к замедлению процесса восстановления. После применения лазера, на шейке матки появляется ранка. В случае поднятия тяжести или вступлении в половой контакт она может лопнуть, что может привести к развитию воспалительных и инфекционных болезней. Кроме того, это грозит открытием кровотечения, развитием гнойного процесса и прочих осложнений. Поэтому следует уточнить у специалиста подробный список ограничений.
Лечение фиброзной мастопатии – лечить или оперировать? >>>
О фотодинамической терапии
В России фотодинамическая терапия начала применяться с 1992 года. Целью такого метода является борьба с злокачественными образованиями, но постепенно ФДТ стали использовать в борьбе с такими заболевания как дисплазия. Сегодня инновационный способ лечения позволяет добиться противоопухолевого, антибактериального, регенерирующего или иммуностимулирующего эффекта.
Как делают фотодинамическую терапию шейки матки?
Процедура ФДТ состоит из двух этапов:
- На начальном этапе вводится фотосенсибилизатор одним из способов: наружно в виде геля, принятием порошка внутрь, внутривенно в виде раствора. Главной особенностью препарата является способность накапливаться только в пораженных клетках, отделяя их от здоровых тканей.
- Ориентировочно через 1,5-2 часа после принятия лекарства врач проводит процедуру воздействия лазером, воздействую только на очаг патологии.
Такой совместный метод построен на действии химических реакций, в результате которых поврежденная ткань отвергается и заменяется на соединительную.
Что следует ожидать при проведении фотодинамической терапии шейки матки и после нее?
Фотодинамическая терапия – достаточно эффективный и безопасный способ борьбы с эрозией шейки матки, если сравнивать его с привычными всем “прижиганиями”. Во время проведения процедуры женщина в полной безопасности – ФДТ проводится без разрезов, без травм, без токсичного влияния, без опасности возникновения ровотечения и практически без боли. В зависимости от степени поражения пациентке предлагается местное или общее обезболивание.
Какое применяется обезболивание при фотодинамической терапии шейки матки?
Для минимизации болевых ощущений при проведении лечения с помощью ФДТ врачи используют анестезию. Выбор в сторону местного или общего обезболивания зависит от времени вмешательства и сложности каждой процедуры.
Процесс заживления сопровождается необильными кровянистыми выделениями и не доставляет особого дискомфорта женщине. В результате такой операции на шейке матки не остается рубцов, сохраняется ее природная целостность и эластичность, что особенно важно для будущих мам.
В какой день цикла лучше проводить фотодинамическую терапию шейки матки?
Сеанс ФДТ проводится либо перед началом менструального цикла либо сразу после его окончания. Это позволяет сохранить естественный процесс эпителизации шейки матки, и менструация при этом не мешает ему.
Справка. При диагностике у женщины начальной степени рака шейки матки сеансы фотодинамической терапии проводят за 5 и менее дней до прихода очередного цикла.
Сколько процедур фотодинамической терапии шейки матки необходимо для полного излечения
Количество процедур ФДТ, необходимое для полного избавления от патологии шейки матки – вопрос индивидуальный. Как правило, положительный эффект от лечения сохраняется от нескольких месяцев до нескольких лет. Но некоторым женщинам с более серьезной степенью дисплазии назначается повторное лечение курсом до 5 сеансов ФДТ. После такой терапии в 70% случаев наступает длительная ремиссия. Рецидивы встречаются в среднем у 7 % пациенток.
Половой покой после фотодинамической терапии шейки матки?
Не стоит забывать, что ФДТ – это операция, пусть без швов, разрезов и крови. Молодой эпителий незрелый и очень восприимчив к инфекциям и травмам. Врачи рекомендуют соблюдать половой покой в течение двух месяцев после проведения процедуры во избежание увеличения срока заживления.
Привычный образ жизни после фотодинамической терапии шейки матки?
После проведения процедуры ФДТ врачи рекомендуют следующее:
- избегать длительного пребывания на солнце;
- носить очки и максимально закрывающую тело одежду;
- не принимать горячую ванную и исключить посещение саун и бань;
- временно соблюдать половой покой.
Вернуться к привычному образу женщина может уже спустя 1-2 месяца, но в любом случае после гинекологического осмотра лечащего врача.
Недостатки фотодинамической терапии шейки матки
Если говорить о недостатках данного метода лечения, здесь можно отметить лишь ряд противопоказаний, наличие которых запрещает применять ФКТ. К ним относят:
- беременность;
- хронические заболевания печени, почек и сердечно-сосудистой системы;
- воспалительный процесс в половых органах, протекающий в острой форме.
Еще одним минусом можно назвать достаточно высокую цену такой процедуры.
Альтернативы фотодинамической терапии шейки матки
Лечение дисплазии проводят как методом ФДТ, так и альтернативными способами:
- диатермокоагуляция;
- радиоволновая деструкция;
- криодеструкция;
- лазеровапоризация.
Такие способы лечения патологий шейки матки достаточно эффективны, но все же имеют много минусов. Их использование способно привести к ряду осложнений в виде кровотечений, развития эндометриоза и вызвать проблемы с дальнейшим вынашиванием ребенка.
Как проходит сеанс фотодинамической терапии шейки матки?
Если фотосенсибилизатор врач планирует ввести внутривенно, рекомендуется выполнять процедуру в полутемном помещении. Это позволит препарату не реагировать на искусственное и дневное освещение.
Обеспечив кабинет минимальным освещением, доктор выжидает время в течение которого препарат накопится в пораженных клетках пациента. Обычно оно составляет около двух часов.
Самый ответственный момент – это обработка шейки матки лучом лазера, которая позволяет запустить фотохимические реакции в слизистой шейки матки. Операция длится от 30 до 90 минут в зависимости от сложности и степени поражения.
Общее время на проведение ФДТ занимает от 2,5 до 4 часов.
Плюсы фотодинамической терапии шейки матки
Однозначно метод лечения дисплазии с применением ФДТ имеет много преимуществ. Приведем основные плюсы:
- быстрая реабилитация после проведения вмешательства;
- минимум болевых ощущений;
- сохранение репродуктивных функций у женщины;
- отсутствие осложнений после ФДТ;
- возможность вылечить дисплазию шейки матки за одну процедуру;
- отсутствие возрастных противопоказаний;
- возможность провести операцию под местным наркозом.
Минусы фотодинамической терапии шейки матки
Как и любое вмешательство, ФДТ имеет ряд недостатков:
- наличие противопоказаний;
- высокие требования к профессионализму врача, проводящего процедуру ФДТ;
- риск повредить здоровые ткани;
- необходимость носить солнцезащитные очки 2-3 дня после процедуры;
- высокая стоимость услуги.
Лекция «Как не стать жертвой гинеколога»
Современная медицина в России постепенно превращается в широкую ярмарку народного, точнее, “врачебного творчества”. Различные методы и подходы к лечению создаются на многочисленных кафедрах медицинских ВУЗов, где и получают свою легитимность, путем защиты диссертаций и написания методических рекомендаций. Многочисленные попытки создать стандарты или регламентированные для всех рекомендации так и не увенчались успехом — стоит унылая феодальная раздробленность)
В этих условиях совсем не трудно продвигать различные методы лечения даже, если они расходятся с принципами доказательной медицины, так как всегда можно сослаться на “уникальный российский опыт”.
Речь пойдет о набирающем популярность в нашей стране методе лечения — фотодинамической терапии (ФДТ).
Идея метода крайне интересна и на первый взгляд обнадеживающая. В организм вводят вещество, которое накапливается во всех клетках организма — здоровых и больных. Из здоровых клеток это вещество выводится быстрее, чем из патологических клеток, поэтому после введения вещества ждут некоторое время. Далее на пораженные ткани направляется сфокусированный луч света определенной длины волны (лазер). В результате этого клетки, накопившие это вещество погибают. Так как источник света необходимо подвести непосредственно к пораженной ткани, лечить таким методом можно только поверхностные заболевания. В частности ФДТ применяется при некоторых заболеваниях кожи. В Америке ФДТ разрешена только для нескольких заболеваний: рак пищевода, пищевод Баррета, крупноклеточных рак легкого и кератозы кожи. Активно ФДТ занимаются в Южной Корее, Китае и Японии. Согласно обзорам литературы ФДТ пытаются применять для лечения очень большого спектра заболеваний, но я бы хотел остановится на лечении шейки матки.
Сразу же оговорюсь, что ФДТ не входит в национальные рекомендации по лечению патологии шейки матки в большинстве стран мира, даже в качестве альтернативных методов лечения. Что же лечат на шейке матки?
Напомню кратко суть вопроса.
Онкогенные типы вируса папилломы человека (ВПЧ) способны вызвать изменения клеток шейки матки. Клетки, пораженные вирусом, называют “атипическими”, а процесс изменения клеток словом “дисплазия”. Как показали последние исследования, взаимоотношения вируса с нашим организмом может протекать по-разному. Первый и самый распространенный вариант — заражение ВПЧ развивается как обычная вирусная инфекция, например, грипп, вот только длится не неделю, а несколько лет. То есть изначально, как и с гриппом предполагается полное выздоровление без каких-либо последствий. Другой вариант, когда начавшаяся вирусная инфекция в процессе своего развития начинает давать осложнения, которые могут привести даже к летальному исходу или тяжелым последствиям. Такое неприятное течение гриппа в первую очередь обусловлено состоянием иммунитета человека в момент заражения и другими изменениями в организме, которые не позволяют активно противостоять вирусу.
Теперь переходим от примера с гриппом к шейке матки, но прежде чем рассказывать о поражении шейки матки надо объяснить термины, которыми я буду пользоваться.
В начале о том, как мы изучаем состояние шейки матки. Представьте, что истинное состояние шейки матки — это картина, к примеру “Утро в сосновом бору”. Нам надо ее разгадать. Картина закрыта непрозрачной матовой пленкой. На первом этапе мы можем “намочить” эту пленку и постараться разглядеть контуры картины. Этому методу соответствует “кольпоскопия”. На шейку матки наносят раствор 5% уксуса, а после люголя, которые проявляют участки измененных клеток. Под микроскопом мы видим как и в какой степени изменились клетки, на основании чего можем сделать первое предположение о диагнозе. Если вернуться к примеру с картиной, то по цветовой гамме и очертанием мишек на дереве мы предполагаем, что это за картина. Очевидно, чем ярче краски картины, скрытой за пленкой, тем легче ее угадать, так и во время кольпоскопии — чем выраженнее изменения на шейке матки — тем точнее будет предварительный диагноз. Но это не позволяет точно узнать, какая картина скрыта.
На следующем этапе разгадывания картины нам предлагается оценить множество ее фрагментов, нарезанных как пазл. Этому соответствует метод под названием “цитология”. Цитология бывает двух типов: простая — при которой доктор щеточкой снимает клетки с шейки матки и ее канала и размазывает по предметному стеклу; жидкостная цитология: забор клеток осуществляется специальной щеткой, которая погружается в контейнер с раствором. Это контейнер отправляется в лабораторию где в специальном аппарате клетки очищаются и наносятся на стекло в один слой ровным кружком под размер окуляра микроскопа. То есть исследованию доступны все клетки и их можно полноценно оценить, так как они расположены в одном месте в один слой. В отличии от жидкостной цитологии мазок из клеток шейки матки, размазанный по стеклу рукой доктора, имеет неравномерную толщину, материал размыт по всему стеклу, поэтому возможность оценить такой мазок существенно ниже и поэтому диагностическая ценность его ниже. Возвращаясь к примеру с пазлом — при обычной цитологии нам просто насыпают кучей множество различных кусочков, часть из которых перевернута, а при жидкостной цитологии — все пазлы лежат рядом, лицевой стороной вверх и компактно собраны в одном месте.
На основании цитологии (если речь идет о жидкостной цитологии) мы можем уже с большой вероятностью угадать картину, особенно если она подтверждает предположения, сделанные во время кольпоскопии. Простая цитология может быть недостаточно информативной. Пока речь шла только о норме.
Однако, собрав пазл, мы можем вдруг обнаружить, условно, фрагменты лица человека или топора — чего не должно быть на нашей картине. На основании этого мы уже по цитологии можем поставить диагноз, но доказать это возможно только сделав прицельную биопсию или по аналогии вырезав небольшой фрагмент картины, которую мы изучаем. Для этого под контролем кольпоскопии из мест, где окраска показала зоны измененных клеток, берется уже кусочек шейки матки, а не клетки, как это происходит при цитологии. То есть у нас в руках будет не набор пазлов, а вырезанный небольшой фрагмент холста, но очень небольшой. Его уже оценивают не цитологи, а патологоанатомы. В результате исследования они могут или подтвердить цитологический диагноз или опровергнуть его — уменьшив или наоборот увеличив степень выраженности изменений. Небольшой нюанс — если изменения на жидкостной цитологии и кольпоскопии достаточно убедительны, тогда нередко этап биопсии пропускают и сразу же удаляют измененную часть шейки матки и уже ее подвергают гистологическому исследованию. Такой подход называется еще — “лечебно-диагностическим”. Когда гистологическому исследованию подвергается не маленький кусочек, как при биопсии, а весь удаленной фрагмент можно поставить окончательный диагноз, а главное, оценить иссечена ли вся зона поражения. Если в краях удаленной части шейки матки нет атипических клеток — значит пораженный участок удален полностью, если атипические клетки выявляются в краях удаленного фрагмента — значит часть их осталась в шейке и может быть рецидив. Обратите внимание именно на этот момент, так как он крайне важен в рамках этой статьи. Другими словами, мы можем утверждать, что удалили все пораженные ткани только на основании гистологической оценки краев резекции и никак по-другому.
Теперь, когда вы разбираетесь в методах диагностики патологии шейки матки перейдем к тому, какие изменения мы можем выявить этими методами.
Существует несколько классификаций патологии шейки матки, которые пересекаются между собой, так как были созданы в разное время. В рамках этого повествования ограничимся двумя наиболее распространенными. Согласно более ранней классификации степень изменения клеток под воздействием ВПЧ градируется как CIN I, CIN II, CIN III, carcinoma in situ, рак шейки матки. Тут представлены изменения от минимальных, до рака. Позже появилась другая классификация:
- NILM — норма, по сути название отражает отсутствие атипических клеток
- LSIL — легкая дисплазия, она соответствует в старой классификации CIN I
- HSIL — тяжелая дисплазия: ей соответствует CIN II, CIN III и carcinoma in situ (переводится как рак на месте или преинвазивный рак)
- ASCUS — такая надпись в заключении появляется когда цитолог видит в мазке клетки, отличные от нормальных, но не может поставить дисплазию, так как не хватает других признаков. Это связано с тем, что клетки могут менять свой внешний вид не только из-за того, что подверглись воздействию вируса, но и в результате воспаления, травмы или в процессе репарации.
- AGS — атипия цилиндрического эпителия, выстилающего канал шейки матки — встречается довольно редко, всегда показано выскабливание цервикального канала.
Жидкостная цитология описывает изменения используя все классификации, патологоанатомы (оценивая биопсию) чаще прибегают к старой, то есть используют сокращения CIN. Эта же (CIN — классификация) применяется и при кольпоскопических заключениях. На самом же деле обе классификации описывают одни и те же изменения, только в разной степени подробности.
Вернемся к вирусной инфекции, точнее, к примеру с гриппом. Подавляющее большинство жителей земли заболевают этим вирусным заболеванием и выздоравливают от него самостоятельно и только у небольшого процента развиваются серьезные осложнения. Как было установлено сравнительно недавно, изменения на шейке матки по типу LSIL или CIN I или легкой дисплазии по характеру процесса соответствуют именно типичной вирусной инфекции, которая протекает одинаково у большинства людей и заканчивается выздоровлением.
HSIL — развивается изначально, как процесс идущий в направлении трансформации клеток в сторону онкологического процесса, то есть механизм протекания этой вирусной инфекции отличается от того, который имеет место быть при LSIL. По сути это два разных заболевания.
В настоящий момент ставится под сомнение, что HSIL является результатом прогрессирования LSIL. Как показали исследования прогрессирования LSIL в HSIL наблюдается только в 11% случаев и при этом место выявления HSIL на шейке матки отличается от места, где ранее выявлялся LSIL, что указывает не на прогрессирование, а на независимый процесс.
Также было установлено, что в подавляющем большинстве случаев HSIL возникает на фоне длительного нахождения в организме двух типов вирусов 16 и 18-го. При этом отмечено, что 16 тип вируса делится на европейский и не европейский и именно второй вид 16 типа ВПЧ (не европейский) чаще остается в организме и вызывает тяжелую дисплазию.
Ответить на вопрос: почему у некоторых женщин иммунная система не может справиться с ВПЧ и позволяет ему длительное время находится в клетках — не получается. Однако установлено, что нарушение иммунитета в этом случае довольно специфическое, то есть общих проявлений снижения иммунитета может не быть, нарушен именно местный иммунитет. Есть убедительные данные, что курение может существенно повышать риск развития более тяжелой дисплазии. Один из метаболитов никотина — катанин— избирательно накапливается в клетках эпителия шейки матки и облегчает ВПЧ длительно оставаться в клетках и трансформировать их.
LSIL — самостоятельно регрессирует в 90% случае к 30 годам, а в 10% случаев она является стадией формирования HSIL. Этот момент надо очень хорошо понять, чтобы двигаться дальше. Еще раз вернемся к примеру с гриппом: повышение температуры заложенность носа и ломота в теле будут наблюдаться у любого заболевшего гриппом в первые дни болезни, как у того, кто выздоровеет, так и у того, кто в последующем столкнется с осложнениями. В начале это различить невозможно. Просто мы знаем, что 90% поправятся, а 10% продолжат болеть.
С учетом этих знаний был предложен план скрининга состояния шейки матки у женщин. Он предполагает, что с 21 до 65 лет все женщины должны сдавать цитологический мазок с шейки матки. с 21 до 30 лет — 1 раз в три года, после 30 лет 1 раз в 5 лет если по данным анализа на ВПЧ вирус отсутствует. Анализ на ВПЧ в рамках скрининга до 30 лет не берется, так как это не имеет значения, а после 30 лет этот анализ позволяет лишь увеличить срок между исследованиями.
Если в ваших мазках приходит норма (NILM) — все прекрасно, можете расслабиться и ничего не делать даже если настойчивый гинеколог взял у вас анализ на ВПЧ и выявил его наличие. Ваш иммунитет с ним “работает” и не дает изменять ваши клетки.
А что же делать если выявлены изменения?
Если вам меньше 30 лет и у вас выявляется LSIL как отличить это простое проявление вирусной инфекции от этапа на пути развития HSIL? Для этой цели используют специальный маркер — белок p16ink, который можно обнаружить в том же материале, который оценивают при жидкостной цитологии. Не вдаваясь в сложные детали, объясню, что этот белок появляется в клетках когда они находятся в процессе дальнейшей трансформации в более тяжелую форму дисплазии. То есть если при наличии LSIL у вас выявляется в анализе этот белок — процесс будет прогрессировать и это уже не просто проявление вирусной инфекции, а этап на пути к HSIL.
Помимо белка p16ink при выявлении LSIL — оценивают вирусную нагрузку, то есть проводят на основании того же материала дайджен — тест, позволяющий оценить количество присутствующего вируса. Если вирусная нагрузка высокая — это косвенно указывает на возможность прогрессирования процесса, однако в отсутствии белка p16ink только наличие высокой вирусной нагрузки лишь косвенно указывает на возможность прогрессии, при этом не требуется принимать меры, а лишь уменьшит интервал между исследования с 3 лет до 1 года.
Картина немного меняется после 30 лет. Так как мы предполагаем, что у подавляющего большинства женщин к 30 годам вирус должен быть побежден, его присутствие после этого возраста — подозрительно. В этом случае отсечка в виде возраста 30 лет, как всегда в медицине, взята с большими допущениями. К примеру, женщина могла довольно поздно начать половую жизнь, к примеру, в 26 лет и к 30 годам у нее просто не прошло еще достаточно времени, чтобы вирус успел быть подавленным или LSIL еще не регрессировал. Однако, врач, на то он и врач, должен держать все эти нюансы в голове при принятии решения.
Если не касаться описанных выше частных случаев, отношение к LSIL после 30 лет уже более серьезное. Решение принимается по совокупности данных всех исследований: кольпоскопии, оценки вирусной нагрузки, белка p16ink, данных цитологии и биопсии. В ряде случаев будет допустимо наблюдение, но интервал уже будет 1 раз в год.
ASCUS — как я уже писал выше это ситуация, когда цитолог видит измененные клетки, но не может решить из-за чего они изменились. В таком случае назначается анализ на ВПЧ и повторное исследования через 2-3 месяца. Если изменения были вызваны ВПЧ, то это подтвердит положительный анализ, а если изменения были реактивными (в ответ на воспаление или заживление) — то в следующем анализе они могут уже отсутствовать, конечно если доктор выявил воспаление в мазке и его вылечил. Таким образом, если в вашем анализе написано ASСUS- пугаться не надо, с высокой долей вероятности в повторном мазке все будет хорошо.
Пришло время рассказать как лечить HSIL. Несмотря на то, что это патологическое состояние шейки матки может самостоятельно регрессировать в 35 %, а прогрессирует в рак только в 12% случаев — лечение HSIL обязательно. Основная задача такого лечения — полное удаление измененных участков шейки матки. Для этого с помощью радиоволнового метода, лазера, или скальпеля иссекают фрагмент шейки матки. Если не вдаваться в подробности: удаление небольшого фрагмента называется эксцизией, удаление части шейки матки — конизацией (так как удаленный фрагмент имеет форму конуса). Также возможно проведение деструктивных методов, когда тем же лазером или крио -воздействием разрушаются измененные клетки.
Удаленные фрагменты отправляют на гистологическое исследование чтобы поставить окончательный диагноз, который может отличаться от поставленного в начала в лучшую или худшую сторону, и это крайне важно. Нередки случаи, когда по данным цитологии и биопсии ставится HSIL, а окончательное гистологическое заключение выявляет LSIL, но бывают ситуация и в обратную сторону, когда изначально легкая дисплазия оказывается тяжелой.
Никакого лечения ВПЧ иммуномодуляторами и прочими препаратами не проводится, так как ВПЧ не поддается лечению. Предполагается, что после удаления измененных тканей, вирусная нагрузка существенно снижается, что позволяет иммунитету подавить оставшееся количество вируса.
Теперь перейдем непосредственно к ФДТ. При проведении ФДТ в отношении дисплазии шейки матки происходит облучение шейки матки и цервикального канала с целью уничтожения измененных клеток, которые, как это уже отмечалось выше, дольше чем здоровые клетки выводят фотосенсибилизирующее вещество. Световой луч может проникнуть на довольно небольшую глубину до 5 мм и невозможно достоверно контролировать этот процесс. То есть лечение этим методом осуществляется фактически в слепую так как нет никаких способов убедится, что все измененные ткани подверглись воздействию. Кроме этого нет гистологического заключения о том, какая степень дисплазии была на самом деле. Напомню еще раз, что данные гистологического исследования удаленного фрагмента шейки матки могут расходиться с данными цитологии и даже биопсии.
Именно поэтому ни одна из авторитетных, контролирующих медицинскую деятельность организаций, не рекомендует этот метод для лечения тяжелой дисплазии шейки матки не говоря о раке шейки матки. Еще раз поясню этот момент: лечение любого предракового или онкологического заболевания требует верификации того, что во время лечения удалены все измененные ткани. Для этого всегда проводится гистологическое исследование удаленного материала для постановки окончательного диагноза и оценки краев резекции. Специалисты ФДТ при условии того, что не могут таким образом подтвердить эффективность своего лечения, делают акцент на контрольных цитологических исследованиях шейки матки после лечения. Это не одно и тоже. Положительный эффект в ближайшие месяцы после ФДТ не исключает рецидива заболевания через более отдаленный период времени за счет части клеток, не погибших во время терапии.
Подавляющее большинство опубликованных в мировой медицинской литературе исследований, посвященных применению ФТД для лечения дисплазии шейки матки, не позволяют оценивать этот метод с точки зрения клинической доказательной медицины. В исследования включаются не более 30-50 пациенток — это крайне мало для полноценной статистики, дизайны исследований страдают серьезными погрешностями. Подавляющее большинство статей опубликовано Китайскими и Корейскими врачами. Нет ни одной публикации посвященной ФДТ в лечении шейки матки из крупнейших европейских и американских научных центров.
В некоторых статьях описываются единичные случаи применения ФТД при раке шейки матки и раке in situ у пациентов, имеющих серьезные противопоказания для традиционного хирургического лечения.
Самый частый довод идеологов применения ФТД для лечения дисплазии шейки матки — ФДТ в отличии от конизации не укорачивает шейку матки, и тем самым не повышает частоту преждевременных родов и других осложнений во время беременности. На самом деле многочисленные ретроспективные исследования показывают, что у пациенток, перенесших конизацию, повышается риск преждевременных родов. Согласно последним публикациям авторы все чаще приходят к выводу, что все не так однозначно. Во-первых, частота осложнений во время беременности после перенесенной конизации сильно зависит от размера удаленного конуса. Во-вторых, авторы указывают, что причины преждевременных родов до конца не изучены и во многих ретроспективных исследованиях не учитывалось множество сопутствующих факторов, способных повлиять на исход беременности. Важно, что в этих исследованиях оценены исходы беременности десятков тысяч женщин, а беременностей после проведенной ФТД (согласно опубликованным исследованиям) во всем мире наберется не более пары тысяч. Соответственно никаких сравнительных исследований показывающих преимущество ФТД над конизаций в отношении исходов беременности нет.
Чем же занимаются специалисты по ФДТ в нашей стране? На основании анализа историй болезни моих пациентов и непосредственного наблюдения таких специалистов рассказываю.
- Они свято уверены, что просто присутствие ВПЧ онкогенных типов в организме опасно, и ВПЧ надо лечить, а ФДТ активно лечит ВПЧ, да еще и формирует иммунитет к ВПЧ. Этот факт опровергается сразу несколькими исследованиями, которые можно найти на pubmed, которые показывают, что часть пациентов после ФТД через 6 месяцев заразились новыми видами ВПЧ.
- Кого же лечить? Так как HSIL при применении жидкостной цитологии выявляется крайне редко (0,7% от всех проведенных исследований в одной из крупнейших московских лабораторий — я ранее публиковал эти данные), то лечить начинают LSIL, чего делать, как я описывал выше, не следует (за исключением случаев экспрессии белка p16ink). LSIL преподносится как неизбежных этап на пути к онкологии (вы то уже знаете, что это не так) и на основании этого проводят лечение.
- Качество постановки диагноза. В этой статье я описывал четкую тактику постановки диагноза на основании кольпоскопии, жидкостной цитологии и дополнительных маркеров, а также биопсии шейки матки. Однако, такой сложный и качественных протокол диагностики выполняется не всегда. Мне неоднократно приходилось видеть цитологические заключения, выполненные в обычных лабораториях больниц или женских консультаций, где было просто написано “картина соответствует HSIL” или “тяжелой дисплазии” без описания подробной цитологической картины. В подавляющем большинстве случаев эти диагнозы не подтверждались и по данным качественно проведенной жидкостной цитологии выявлялась нормальная цитологическая картина. Такая же ситуация возникает и при пересмотре гистологических заключений биопсии шейки матки, в части случаев диагноз снимается полностью или снижается степень дисплазии.
- В результате проведения конизации врач получает гистологическое заключение о том, что он на самом деле удалил, а также патологоанатом описывает удалена ли пораженная ткань полностью. То есть получается контроль не только за качеством лечения, но и за правильностью показаний. При проведении ФДТ никакого контроля нет, то есть что на самом деле лечили не известно.
В заключении еще раз напомню вам на основании чего можно соглашаться на проведение лечения шейки матки.
Показания:
- HSIL или LSIL c наличием экспрессии белка p16ink и высокой вирусной нагрузкой — в любом возрасте.
- LSIL с наличием ВПЧ высокого онкогенного риска после 30 лет (деструктивные методы)
Как ставится диагноз:
— жидкостная цитология + белок p16 ink при LSIL
— кольпоскопия (значение имеют элементы: мозаика, пунктуация, атипические сосуды)
— прицельная биопсия
Лечение
- эксцизия
- конизация
- лазерная вапоризация
Помните, если есть сомнения в постановке диагноза, особенно если поставлена тяжелая дисплазия ( HSIL) в цитологии и/или биопсии — пересдайте анализ в другой лаборатории или заберите стекла/блоки с материалом, и пересмотрите их в лаборатории тех медицинских учреждений, где занимаются лечением онкологических заболеваний.
Фотодинамическая терапия: подготовка и реабилитация
Проведение вмешательства методом фотодинамической терапии не требует особых подготовительных процедур. Врач проводит гинекологический осмотр пациентки, берет мазки на флору и наличие хронических воспалений, после чего назначает день операции. Обычно дату выбирают на 8-12 день менструального цикла.
Операция проводится в гинекологическом кресле. Процедура ФДТ не требует помещения больной в стационар, и уже через 10 минут после окончания вмешательства женщина может идти домой.
Восстановление после такого лечения дисплазии достаточно быстрое и не сопровождается болевыми ощущениями. Единственное, что отмечают женщины – это наличие водянистых выделений с незначительными следами крови в первые дни.
Преимущества проведения ФТД
ФТД – это безболезненный метод лечения гинекологических заболеваний шейки матки, при использовании которого применяется лазер. Он в свою очередь не способствует сильному повреждению обрабатываемой поверхности, что приводит к уменьшению реабилитационного периода. По этой же причине вероятность возникновения кровотечения также минимальна, что нельзя сказать об оперативном методе. При его применении используются различные колющиеся хирургические инструменты, которые нередко приводят к повреждению сосудов, что может стать причиной развития осложнений и длительного периода заживления раны. Кроме того, применение лазерного оборудования позволяет предотвратить появление шрамов и рубцовых изменений на тканях шейки матки, что также благотворно влияет на ее состояние. Побочных эффектов ФТД не имеет. Индивидуальная непереносимость препаратов наблюдается в единичных случаях. И если аллергическая реакция на лекарства все же пошла, она легко снимается путем принятия антигистаминных средств. Для полного выздоровления требуется всего несколько процедур. Уже через несколько сеансов пораженные участки начинают восстанавливаться, и через несколько месяцев от патологий шейки матки не остается и следа.
Популярность среди женщин до 40
Несмотря на то что применение лазерной терапии не является столь надежной и эффективной, как хирургическое вмешательство, она приобрела большую популярность среди женщин до 40 лет для лечения шейки матки. А все потому что она исключает появления каких-либо осложнений, влияющих на работу репродуктивной системы. Все это делает ФТД популярным не только в нашей стране, но и за рубежом. Его использование помогло добиться снижение количества больных онкологическими заболеваниями. Доказательства этому многочисленные отзывы от пациенток, которые опробовали на себе этот метод лечения и остались довольны результатом. ФТД позволяет избавиться от гинекологических болезней шейки матки и сохранить возможность в будущем почувствовать, что такое стать мамой!
98
Результаты лечения шейки матки методом фотодинамической терапии
Для контроля заболевания пациентке следует через месяц после проведения лечения с применением фотодинамической терапии обратиться к врачу. При четком выполнении инструкций и рекомендаций медиков ФДТ дает отличные результаты и существенно снижает риск рецидива.
Восстановление после фотодинамической терапии шейки матки
Для быстрого восстановления женщина должна заранее подготовиться к процедуре и выполнять все рекомендации врача. Заранее следует исключить контакт с искусственным и солнечным светом и обеспечить минимальный контакт с источниками после проведения операции. Если все будет сделано грамотно, уже через месяц пациентка может вернуться к привычному ритму жизни.
Отзывы о фотодинамической терапии шейки матки
Большинство женщин положительно высказываются о фотодинамической терапии как методе лечения дисплазии шейки матки. Вот реальные примеры из жизни людей:
Отличный способ избавиться от проблем по гинекологии. Я с помощью ФДТ забыла о том, что такое эрозия раз и навсегда, и стала мамой. Рекомендую!
В прошлом году мне поставили диагноз дисплазия шейки матки и наличие вируса папилломы человека. Обратившись к достойному врачу, который назначил мне лечение методом фотодинамической терапии, я избавилась от заболевания. Надеюсь, рецидива не будет. Такой способ лечения абсолютно безболезненный и эффективный. Проверено лично.
Фотодинамическая терапия успешно зарекомендовала себя в качестве результативного метода в борьбе с заболеваниями женских органов. Своевременное обращение к врачу и правильно назначенное лечение – это гарантия успеха в борьбе с патологией шейки матки. Будьте здоровы!
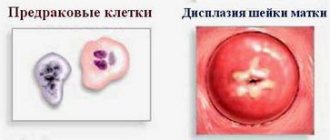
Что такое дисплазия
Дисплазия – это патологические имения в структуре клеток, которые составляют слизистый слой шейки матки. Процесс перерождения здоровых клеток в атипичные происходит постепенно – сначала развивается гиперплазия, затем пролиферация, а потом дифференциация клеток нарушается, что приводит к изменению количества слоев эпителия.
В норме слизистый слой шейки матки состоит из трех слоев:
- базального;
- промежуточного;
- поверхностного.
Образование новых клеток происходит в самом нижнем (базальном) слое. Клетки, которые там образуются, имеют круглую форму и одно ядро.
По мере созревания клетки, она продвигается к поверхностному слою, слегка сплющиваясь, при этом ядро становится несколько меньше. Таким образом поверхностный слой слизистой состоит из плоских эпителиальных клеток, тогда как базальный – из круглых. Так происходит разделение слизистой оболочки на слои.
При дисплазии базальные клетки не сплющиваются, и размер их ядра не меняется, что приводит к наличию одинаковых клеток во всех трех слоях. Кроме того, некоторые клетки содержат более одного ядра, что приводит к нарушению их функциональности и структуры слизистой шейки в целом.
Причинами патологического процесса в большинстве случаев является вирус папилломы человека высокоонкогенных штаммов (16, 18).
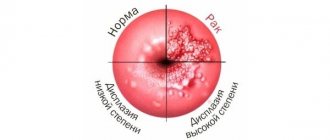
Дисплазия может иметь три степени, которые зависят от распространенности процесса, — выглядит это следующим образом:
- легкая степень – поражение охватывает треть базального слоя слизистой;
- умеренная степень – поражается 70% слизистой;
- тяжелая стадия – последняя стадия, которая по-другому называется неинвазивным раком. Данная форма онкологического заболевания отличается от инвазивного рака тем, что в патологический злокачественный процесс не вовлекается мышечная ткань, нервы и сосуды.
ВАЖНО!
Чем раньше будет диагностирована дисплазия, тем выше вероятность полного избавления от недуга.