Последнее обновление: 07.10.2019
Многие женщины сталкиваются с диагнозом цервикальная эктопия шейки матки, и почти у всех возникает вопрос «Что это такое?». Это псевдоэрозия, расположенная на внешней части шейки.
- Признаки, симптомы
- Причины возникновения
- Гормональное влияние
- Эктопия с цервицитом
- Плоскоклеточная метаплазия и эктопия
- В чем опасность?
- Период беременности
- Лечение
- Видео про эрозию
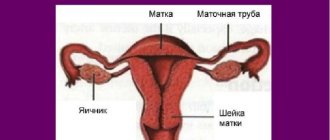
В маточную полость ведет цервикальный канал, он покрыт слоем цилиндрического эпителия. Если этот слой выходит за пределы канала, то попадает в непривычную кислую среду, происходит разрастание клеток, которые не должны находиться с наружной стороны. Виды эктопии
Болезнь не стоит путать с обычной эрозией. Она возникает вследствие инфекционных возбудителей, которые приводят к разрушению структуры слизисто, ее воспалению. Воспалительный процесс наблюдается не более 1-3 недель.
При нарушениях, не связанных с эрозией, слизистая поражается сильнее, многослойный эпителий шейки матки деформируется и заменяется цервикальными клетками. В норме эти два слоя имеют плавный переход. Когда появляется расстройство четко видны границы их стыка, внешне это очень похоже на эрозию.
Этот недуг бывает:
- врожденным,
- приобретенным.
Врожденная эктопия шейки матки встречается у 11% всех женщин, сталкивающихся с этой проблемой. Приобретенный недуг возникает по причине разных воздействий на организм и протекает по-разному:
- с осложнениями,
- без осложнений,
- прогрессируя.
Неосложненная форма никак не проявляется, большинство даже не подозревают, что имеют эту патологию. Осложненная форма протекает параллельно с другими заболеваниями, неся угрозу всему организму. Прогрессирование недуга приводит к различным осложнениям.
По типу разрастания тканей диагностируются нарушения:
- Паппилярные – разрастание цилиндрической ткани в виде сосочков, на каждом из них присутствует сосудистая петля. Железистые – наличие большого количества воспаленных железистых структур.
- Эпидермизирующиеся – на цилиндрическом эпителии присутствуют очаги плоского. Этот вид не требует медицинского вмешательства, так как заживление происходит само по себе.
Признаки, симптомы
При врожденной неосложненной патологии никаких симптомов или видимых признаков не наблюдается. Определить ее может только гинеколог в ходе осмотра пациентки. Зона локализации эктопического очага отмечена заметным красным пятном, которое бывает разных размеров. Определить точно, насколько сильно нарушена структура тканей может только специальное исследование. Обычно проводят колькоскопию и цитологическое обследование.
Постоянные наблюдения у врача помогут не допустить перехода в сложную стадию. Если же эктопия шейки матки перешла в осложненную или регрессирующую форму, появляются сопутствующие симптомы.
При наличии следующих признаков, надо срочно обращаться к гинекологу:
- Зуд, жжение.
- Кровотечения или слизь с кровью после полового контакта.
- Обильные выделения, прозрачного или белого цвета.
- Слабые тянущие боли (область таза).
- Нарушение менструального цикла.
Сложный вид патологии, с наличием инфекционных воспалительных процессов, приводит к гнойным выделениям из влагалища с неприятным запахом. Часто происходит нарушение цикла, когда кровяные выделения наблюдаются в другие дни, помимо критических. Они могут быть от темно-коричневого до красного цвета.
Цервикальная эктопия шейки матки в запущенном состоянии вызывает обострение других гинекологических проблем. У больных могут наблюдаться сильные боли внизу живота, постоянная слабость, повышение температуры тела. Иногда неприятные ощущения, боли возникают при мочеиспускании.
После родов болезнь иногда маскируется под привычные всем лохи, бели. Эти выделения часто путают с симптомами недуга. Но при плановом осмотре врач должен заметить нарушения. Часто присутствует гормональная дисфункция. При таком течении болезни наблюдаются проблемы с репродуктивной функцией.
Для подтверждения диагноза эктопия шейки матки при указанных выше симптомах проводится ряд обследований.
Помимо цитологического и колькоскопического исследования рекомендуется сдать следующие анализы:
- Диагностика микрофлоры влагалища (мазок, бакпосев, ПЦР).
- Изучение гормонального статуса.
- Биопсия.
Эти анализы помогают точно определить вид заболевания и наличие сопутствующих инфекционных воспалительных процессов.
Профилактика
Болезнь матки проще предупредить, чем лечить. Для этого нужно:
- раз в год проходить осмотр;
- лечить сопутствующие патологии;
- пользоваться контрацептивами;
- отказаться от вредных привычек;
- укреплять иммунитет.
Женщинам с эрозией на шейке показано ежегодное прохождение обследования. Эта мера помогает избежать развития рака.
Причины возникновения
Установить конкретную причину в каждом отдельном случае сложно, так как их бывает множество. Врожденный вид почти всегда носит наследственный характер, является физической особенностью.
В детском или подростковом возрасте, когда женские части тела еще полностью не сформированы, наличие ткани цервикального канала за его пределами обусловлено нехваткой эстрогенов, когда происходит формирование женской половой системы. После полного созревания яичников, нормализации гормонального фона граница этого слоя смещается на место, все быстро приходит в норму. Поэтому, если диагноз поставлен ребенку или подростку, не стоит паниковать, врожденный вид заживает самопроизвольно.
Приобретенное заболевание возникает из-за негативных факторов: Механическое воздействие на репродуктивный орган, его травма (аборты, роды, контакт с мужскими гениталиями).
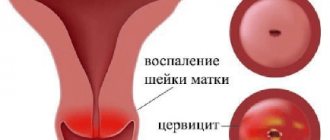
Эктопия с цервицитом
Цервицит – поражение цервикально канала из-за воспаления, вызванного попавшей внутрь инфекцией. Самочувствие больной ухудшается, но она может списать все на простуду и не прибегать к помощи медиков. Как следствие, появляется хронический тип, способный регрессировать. Воспалительный процесс в канале приводит к гипертрофии слизистой, внутренний слой разрастается, выходит наружу. Возникает цервикальная эктопия шейки матки с хроническим цервицитом.
Заболевание с цервицитом сопровождается теми же симптомами, что и при обычной степени. Выделения усиливаются, а в период месячных происходит обострение, появляются нетипичные боли в животе, сильно ухудшается общее состояние. Интимная связь тоже становится болезненной. Половой контакт может провоцировать разрывы сосудиков цилиндрического слоя, появляются выделения слизи с кровью.
Появляется по следующим причинам:
- Инфекции, вызванные бактериями, передающиеся половым путем.
- Вирусные инфекции, самой опасной из которых является папиллома.
- Воспаление влагалища или наружных половых частей тела.
- Инфекции мочевыводящих путей.
Сочетание этих двух патологий способно привести к воспалению половых органов и последующему бесплодию. Поэтому они требуют своевременного устранения.
Что представляет собой болезнь
Плоскоклеточная метаплазия шейки матки встречается у пациенток климатического возраста, как правило, после 50 лет. Если диагностируют плоскоклеточную метаплазию шейки матки, что это такое и как объяснить простым языком патологию женщине? Заболевание представляет собой предраковое состояние. При отсутствии должного лечения развивается онкологическая злокачественная опухоль. В целом метаплазия — это патологический процесс, при котором железистый эпителий, что покрывает в нормальном состоянии шейку матки, заменяется плоским.
Чтобы было понятно, что происходит внутри, нужно сказать, что внутренние органы женщины, точнее, матка и ее придатки, имеют четкое чередование эпителия:
- ближе к вагинальному каналу имеет место плоский многослойный эпителий;
- промежуточная зона между шейкой матки и вагинальным каналом характеризуется полным отсутствием эпителия;
- цилиндровый эпителий выстилает полость матки и цервикальный канал.
В норме эти виды эпителия не смещаются вовсе, существует четкая граница меду ними.
Нередко метаплазия развивается в местах где есть эрозия, инфекционные поражения, воспалительные процессы и другие хронические заболевания. Особую опасность для женщины несет метаплазия, которая осложнена ороговением клеток, если она развивается в цервикальном канале, и железистый эпителий замещается цилиндрическим.
В подобных случаях лечение должно проводиться немедленно, чтобы избежать дисплазии и образования опухоли. На начальных стадиях лечение метаплазии проводить не нужно, врач просто наблюдает за течением заболевания. Если будут изменения в худшую сторону, начинают медикаментозную терапию.
Плоскоклеточная метаплазия и эктопия
Плоскоклеточная метаплазия представляет собой неопасный для здоровья процесс, когда многослойные клетки заменяют или покрывают цилиндрические. Замещение происходит снаружи или в самом канале.
Цервикальная эктопия с плоскоклеточной метаплазией — доброкачественные изменения структуры ткани в зоне очага. Течение этой патологии зависит от среды во влагалище, гормонального фона, наличия инфекций и других факторов, влияющих на женские половые органы. Она протекает без симптомов, не проявляет себя до тех пор, пока негативные факторы не приведут к сопутствующим воспалительным процессам.
Как классифицируют данную патологию
На основании клинической формы, разделение данной патологии происходит на:
- осложненную;
- неосложненную.
В виде осложнений подразумевают вызванные инфекцией кольпиты, цервициты. Однако во многих случаях протекает неосложненная патология, согласно чему в кольпоскопической номенклатуре, принятой на сегодняшний день, такая форма патологии расценивается как нормальное физиологическое состояние.
Важно! С течением времени происходит заживление эктопии с заменой на шейке матки эпителия цилиндрического клетками многослойного плоского (с помощью ростковых клеток). Это явление называется плоскоклеточная метаплазия, именно на ее фоне значительно повышается развитие злокачественных новообразований в органе.
По гистологическому типу выделяются такие формы:
- железистая (отличается скоплением железистых структур и воспалительными признаками);
- папиллярная (характеризуется появлением сосочковых разрастаний, которые покрывает цилиндрический эпителий);
- псевдоэрозия, с начавшейся плоскоклеточной метаплазией.
В чем опасность?
Сама по себе врожденная патология или в неосложненном состоянии опасности не представляет, но требует постоянного медицинского наблюдения. Приобретенное заболевание почти всегда сопровождается другими проблемами и требует вмешательства.
Точно не доказан тот факт, что данное расстройство половой системы приводит к раку. Есть риск, что наличие зоны трансформации клеток приведет к новообразованиям, которые могут перерасти в злокачественные. Но это не значит, что проблема имеет отношение к предраковому состоянию, так как доказана ее изначальная доброкачественность.
При этом она провоцирует вялотекущий воспалительный процесс, который со временем приведет к серьезным поражениям женской половой системы. Позже появятся атипичные разрастания, которые легко перерождаются в злокачественные. Правильная терапия все эффективно устраняет.
Период беременности
Во время вынашивания плода происходят гормональные скачки, приводящие к различным изменениям в организме. Если поражения эпителия значительны, возникает риск инфицирования плода. Врач в первую очередь должен выявить причины. Если это гормональный сбой, то в большинстве случаев достаточно наблюдения в период всей беременности.
При наличии инфекционных воспалений могут быть назначены некоторые препараты. Но их применяют лишь в исключительных случаях, при обнаружении бактерий в зоне очага. Если же зона не разрастается, не сопровождается воспалением, достаточно регулярных осмотров в каждом триместре. При этом никакой опасности для плода она не представляет. После родов и периода лактации она проходит.
Диагностика заболевания
Диагностировать эктопию может врач при гинекологическом осмотре. В случае врожденной формы заболевания диагноз ставится при первом посещении гинеколога. При приобретенной форме эктопии цилиндрического эпителия врач может отметить образование небольшого участка различной формы, ярко-красного цвета, при надавливании на него появляется кровь. В таком случае проводится дополнительное обследование с помощью кольпоскопа.
Обязательными анализами являются:
- проба Шиллера;
- взятие мазка на бактериологический посев;
- ПЦР-диагностика выделений и мазка с шейки, включая спектр ВПЧ;
- ПАП-тест или цитологический анализ мазка с влагалища и шейки.
В обязательном порядке врач проводит взятие соскоба на цитологию для выявления возможного атипического или воспалительного процесса, а также для идентификации клеток плоского и цилиндрического эпителия.
Если после ряда исследований диагностировали аномальный процесс развития или эктопию, то у пациентки берут биопсию с пораженной области на шейке для последующего изучения специалистами гистологической лаборатории.
Параллельно врач может назначить сдачу крови на уровень половых гормонов в организме, при повышенном их содержании обязательно проводится консультация гинеколога-эндокринолога.
Лечение
Грамотный подход быстро все устраняет, не влечет рецидива. Методов избавления от патологии множество. Но перед ее устранением важно избавиться от воспаления, пройти антибактериальную терапию. Только при отсутствии воспалительных процессов можно начинать лечение.
Самые распространенные способы:
- Лазерное удаление.
- Радиоволновая терапия.
- Диатермокоагуляция.
- Криодеструкция.
Терапия лазером – современный, безопасный метод. После него не остается рубцов. Очаг устраняется лучом лазера, введенным во влагалище. Этот способ позволяет очень точно удалить только нетипичные клетки без повреждения здоровой ткани. Эффективность лазерной терапии высокая.
Манипуляции радиоволнами стоят дороже других методов и требуют присутствия хороших специалистов. При этом методе под ягодицами пациентки размещают пассивный электрод, а другой, с наконечником, вводят во влагалище. Далее производится обработка тканей радиоволнами, которые приводят к испарению верхнего слоя. Рубцов после процедуры нет.
Одним из самых популярных является способ диатермокоагуляции. Это обычное прижигание очага специальными электродами. На месте разрушенного слоя появляется струп, который позже замещается нормальной структурой. Способ эффективный, но подходит только рожавшим. Это связано с тем, что после лечения остается рубец, который помешает при желании зачать ребенка. Еще один минус – ощутимые боли, которых можно избежать при введении местного наркоза.
Криодеструкция – замораживание при помощи специального зонда и азота. Оставляет меньшие рубцы, не требует обезболивания. Применима, если область очага не больше наконечника зонда. Выполняется в несколько этапов, чередуются заморозка и оттаивание. Эффективность на 10% меньше, если сравнивать с другими методами.
После лечения в течение месяца запрещены половые контакты, тяжелые физические нагрузки, использование тампонов и спринцеваний. Почти во всех случаях, при грамотном и своевременном вмешательстве, болезнь исчезает навсегда.
Клиническая картина и диагностика
Известно, что симптомы не характерны для эрозивных дефектов при отсутствии других заболеваний. Если говорить о псевдоэрозии, в 80% случаев женщины наблюдают симптомы, которые являются следствием сопутствующих заболеваний:
- бели;
- нарушения цикла;
- кровотечения;
- боли.
При неосложнённом характере пятна можно отметить слизистые выделения, поскольку на поверхности функционируют железы, вырабатывающие секрет. Контактные выделения свидетельствуют об обширном поражении шейки матки. Иногда во влагалищном мазке определяется повышение уровня лейкоцитов, что не связано с инфекцией.
Обнаружение дефекта происходит во время осмотра гинекологом шейки матки. Врач по внешнему виду пятна может судить о его разновидности. Например, смещение зоны трансформации происходит только при врождённой эктопии. Чтобы точно поставить диагноз, необходимо пройти обследование.
- При простой кольпоскопии врач рассматривает слизистую шейки матки под микроскопом. В процессе расширенной процедуры шейка матки обрабатывается специальными растворами. По получившейся кольпоскопической картине можно предположить патологию. Если существует подозрение на предрак или злокачественную опухоль, необходимо проведение биопсии.
- Биопсия подразумевает забор небольшого кусочка ткани для последующей гистологической диагностики в лаборатории. Процедура может рекомендоваться нерожавшим, однако в период беременности она нежелательна.
- Мазки на флору, онкоцитологию, бакпосев и половые инфекции методом ПЦР позволяют определить атипичные клетки, воспаление и патогенную микрофлору.
Объём методов диагностики и лечения, например, у нерожавших девушек, определяет врач. В первую очередь, он руководствуется данными клинической картины и анамнеза.