- В борьбе с лейкоплакией нужно пересмотреть рацион. В него обязательно нужно включить рыбий жир, сливочное масло, творог, яичные желтки, сыр. А также: субпродукты, зелень, тыкву, морковь черную смородину, шиповник, облепиху.
Локализация лейкоплакии на слизистой гортани требует проведения микроларингохирургической операции. Коагуляция пораженных участков слизистой мочевого пузыря возможна в ходе цистоскопии. В лечении лейкоплакии мочевого пузыря успешно применяют введение в мочевой пузырь озонированного масла или жидкости, а также газообразного озона. Однако в случае упорного течения заболевания требуется резекция мочевого пузыря .
Гиперкератоза – заболевание, которое протекает без выраженных симптомов и не вызывает у женщины болевых или неприятных ощущений. Симптомы проявляются чаще всего в зоне клитора и малых половых губ.
Осложнения
Выявление роговых наложений лейкоплакии при расширенной кольпоскопии, как правило, осуществляется на фоне многослойного плоского эпителия, который истончен неравномерно. Распознать основу лейкоплакии невооруженным глазом невозможно. Кольпоскопическая картина: участок белесо-розоватого цвета с темно-красными точками; если нанести 3-процентный раствор уксусной кислоты,
можно обнаружить четкие границы и рельеф; очаг является йодонегативным. Встречаются как единичные, так и множественные очаги основы лейкоплакии, в зоне превращения и на фоне неизмененной шейки матки.
Причины развития патологического процесса
Лейкоплакия – это реакция слизистой оболочки на раздражители. К ее появлению приводят следующие факторы:
- нейроэндокринные заболевания (нарушения работы желез внутренней секреции: гипотиреоз, поликистоз яичников, сахарный диабет, ожирение и пр.);
- хронические воспалительные процессы внутренних и наружных половых органов (герпес, ВПЧ);
- дисплазия маточной шейки;
- повреждения наружных половых органов;
- пренебрежение правилами личной гигиены;
- стрессы и психоэмоциональные перегрузки;
- снижение иммунитета;
- авитаминоз (в особенности недостаток витамина А);
- инсоляции;
- вредные привычки.
Причины возникновения лейкоплакии
Если у пациентки обнаружили лейкоплакию, то специалист может предложить несколько вариантов лечения в зависимости от ситуации женщины и характера измененных очагов. Какое лечение применяют при лейкоплакии шейки матки:
Психиатры предполагают, что это заболевание психосоматическое. В побуждении образования гиперкератозы половых органов лежит ряд психических и эмоциональных нарушений.
Березовый деготь можно использовать для внутреннего и наружного применения. Начинать его принимать следует от 1 капли и постепенно доводить до 18. Перед применением этого средства проконсультируйтесь с лечащим врачом. Потому что березовый деготь может привести к заболеванию желудочно-кишечного тракта или печени.
располагается на уровне плоского эпителия,
Кроме того, причинами этой патологии являются:
Мягкая лейкоплакия. описанная под этим названием Б. М. Пашковым и Е. Ф. Беляевой, или белый губчатый невус, представляет собой невоидное доброкачественное заболевание слизистой оболочки рта, иногда сочетающееся с поражением слизистой оболочки половых органов. Мягкая лейкоплакия характеризуется обширностью очагов поражения, в которых слизистая оболочка становится губчатой, мутной; через некоторое время она как бы разрыхляется и покрывается множеством серовато-белых чешуек, в результате чего создается впечатление шелушения. При поскабливании шпателем часть серовато-белых чешуек снимается без образования эрозий; воспалительная реакция не возникает. Больные обычно скусывают отторгающиеся участки эпителия. В отличие от лейкоплакии заболевание может начаться в детском возрасте, захватывает обширные участки слизистой оболочки, симптоматика его периодически меняется вплоть до временного исчезновения патологических изменений.
Каждая последующая форма заболевания развивается на фоне предыдущей и является одним из этапов происходящего патологического процесса.
Описание заболевания
Лейкоплакия у женщин развивается в период менопаузы, т.е. когда прекратились менструации. В это время в организме происходит возрастная инволюция – это естественный процесс старения.
Уровень половых гормонов снижается, потому железы и ткани атрофируются, кожные и слизистые покровы становятся более сухими, теряется эластичность, повышается травматизация.
Последнее время врачи замечают, что данное заболевание «молодеет», т.е. с патологическими симптомами обращаются женщины до 40 лет.
Лейкоплакия половых губ – это хронический рецидивирующий процесс. Развивается болезнь медленно, и вначале симптоматика не всегда заметна для женщины.
Виды лейкоплакии:
- плоская – очаг поражения имеет четкие границы, практически не выступает над поверхностью, похож на пленочку, которую нельзя убрать шпателем. Цвет – бело-серый. Поверхность у образования сухая и шереховатая;
- веррукозная – бляшки бело-желтого или серого цвета, возвышаются над слизистой. Либо бугристые наросты, похожие на бородавки, до 3 мм в высоту. Такая форма может развиваться на плоской лейкоплакии;
- эрозивная – разнообразные по ферме и величине эрозии, развиваются на месте двух предыдущих форм. Часто появляются трещины. Данная форма заболевания приносит боль и дискомфорт.
Фото лейкоплакии наружных половых органов у женщины
»Внимание,
Развитие лейкоплакии можно приостановить, если назначить лечение или устранить действие провоцирующих факторов. В данном случае, заболевание регрессирует. Если оставить болезнь без внимания, постепенно формы лейкоплакии сменяют друг друга, и процесс перерастает в рак.
Симптомы болезни
Лейкоплакия вначале протекает бессимптомно. В области клитора или малых половых губ появляются маленькие множественные белые пятна, похожие на налет.
Постепенно пятна подвергаются ороговению, их цвет меняется до серого с перламутровым оттенком. Очаг поражения увеличивается (большие половые губы, влагалище и пр.). Бляшки сливаются друг с другом, становятся толще.
Чем больше изменяется слизистая оболочка, тем сложнее протекает болезнь. Все это приводит к появлению патологических симптомов:
- нестерпимый зуд в области наружных половых органов, который увеличивается в ночное время и после мочеиспускания;
- чувство жжения;
- онемение и покалывания вульвы и клитора;
- боль во время полового акта.
Постепенно появляются эрозии и трещины, которые легко инфицируются. При наслоении бактериальной инфекции образуются очаги воспаления.
Симптомы заболевания меняют жизнь женщины: появляется бессонница, снижение работоспособности, депрессия и раздражительность.
Лейкоплакия полости рта: фото, признаки, лечение
Плоской (простой) степени лейкоплакии характерно появление плоских гладких белых пятен на поверхности половых органов без воспалительного процесса, которые не смываются, а после их снятия появляются вновь. Плоская гиперкератоза может появиться на ограниченных участках, а впоследствии генерализованного процесса заболевание поражает обширные поверхности половых органов.
Крауроза считается защитной реакцией на повреждающие факторы, которые появляются в пролиферации эпителия. Гиперкератоза развивается одновременно с хроническими воспалениями слизистой оболочки, при развитии иммунных нейроэндокринных и метаболических нарушений. Возникновение этой болезни у ребенка — это очень редкий случай.
Это может привести к развитию психических и неврологических отклонений.
Цитологическое исследование является обязательным в диагностике лейкоплакии. Оно позволяет выявить характерную для предраковых заболеваний клеточную атипию. В ходе цитологического исследования мазков с пораженного участка слизистой обнаруживают большое количество клеток многослойного эпителия с признаками ороговения. Однако в мазок обычно не попадают клетки из ниже расположенных слоев слизистой, где могут располагаться атипичные клетки. Поэтому при лейкоплакии важно проведение цитологического исследования не мазка, а биопсийного материала.
Для диагностики гиперкератозы используют пробу Шиллера. Для этого участки половых органов окрашивают раствором Люголя. Очаги болезни не пигментируются и становятся хорошо заметными.
Симптомами гиперкератозы является постоянный сильный зуд и жжение. Признаки усиливаются после мочеиспускания, ночью и во время полового акта. Возможно появление онемения и покалывания. Зачастую крауроза выявляется только при осмотре врачом.
Для облегчения симптомов пациенткам рекомендуется выполнять следующие требования:
Для исследования существует ряд методик, которые необходимо провести:
Пациентки с гиперкератозой находятся под динамическим наблюдением гинеколога или онколога. Им назначается кольпоскопический и цитологический контроль с повторным курсом лечения.
Диагностика заболевания
Кольпо- и вульвоскопия
Патологические проявления заставляют пациентку обратиться к гинекологу. Доктор проводит наружный осмотр и назначает дополнительные методы диагностики:
- кольпо- и вульвоскопия – осмотр слизистых оболочек влагалища и шейки матки под микроскопом. Данный метод позволяет исключить злокачественные новообразования;
- Шиллер-тест – окрашивание очага поражения раствором йода, участки лейкоплакии не закрашиваются и четко видны;
- мазок на микрофлору и онкоцитологию;
- биопсия – взятие образца пораженной ткани и обследование его под микроскопом. Самый точный метод диагностики лейкоплакии.
Дифференциальная диагностика проводится с сифилисом, кондиломами, папилломами, витилиго, нейродермитами, половым зудом, сахарным диабетом и др.
Классификация лейкоплакии
участки ороговения имеют резкие очертания, зачастую они наслаиваются на очаги плоской лейкоплакии; бугристая поверхность. ?
1. Внешние:
Диатермохирургические операции,
несмотря на высокую эффективность, имеют осложнения в виде высокой кровоточивости при проведении процедуры, кровотечения во время отторжения струпа, сбоя в репродуктивной функции за счет стеноза цервикального канала, прогрессирования эндометриоза шейки матки и «синдрома оагулированной шейки».
Диагностирование краурозы основывается на жалобах пациентки, на результатах лабораторных исследований и гинекологического осмотра. В связи с тем, что подобные признаки также проявляются при дерматозах различного характера (псориазе, красном плоском лишае, нейродермите, экземе), диабете, сифилисе, волчанке и др. нужно обязательно провести дифференциальную диагностику с этими болезнями.
Для лечения лейкоплакии вульвы врач назначает противовоспалительные антисептики, крема, вагинальные шарики с гормонами, мази. Для лечения применяют такие препараты: неконъюгированные эстрогены, преднизолон, андроген. Также назначают витамины, микроэлементы, антигистаминные препараты, а при сильном зуде проводят новокаиновые блокады.
Лейкоплакия — это термин, который обозначает дистрофическое изменение слизистой оболочки, сопровождающееся излишним ороговением поверхностного слоя эпителия. Заболевание встречается на слизистой полости рта, дыхательных путей, гортани, вульвы и шейки матки, мочевого пузыря и в области ануса. Главными предрасполагающими факторами в развитии данной патологии являются местное раздражающее действие негативных факторов на слизистой полости рта, например, курения и алкоголя. Витаминная недостаточность, в частности дефицит витамина А, травматизация металлическими коронками, термическое воздействие самой сигареты, сопутствующие нейродистрофические болезни слизистой, врожденный гиперкератоз также могут быть провоцирующими моментами. В случае лейкоплакии слизистой половых губ и шейки матки решающее значение отводится дисгормональным изменениям. В определенных условиях очаг лейкоплакии может подвергаться злокачественной трансформации.
Поэтому патогенетическое лечение начинается из коррекции образа мыслей.
Всё о плоскоклеточном неороговевающем раке шейки матки можно найти в этой статье .
Лечение патологии
Терапия заболевания комплексная. Она включает в себя лекарственную помощь, физиолечение, диету, консультацию психотерапевта по требованию. Выбор методики осуществляют, основываясь на возраст пациентки, степень поражения и анамнез.
- Гормональные мази с гидрокортизоном или преднизолоном наносят на пораженные участки дважды в день в течение 1-2 недель.
- Гормональные препараты внутрь: эстраген-гестагенные (КОК) или эстрогены и андрогены. Такие лекарственные средства подбираются строго индивидуально. Некоторые из них: Жанин, Норколут, Логест, Три-Мерси.
- Противозудные мази местно применяются не более недели: Акридерм, Белодерм, Тридерм.
- Антигистаминные лекарственные средства можно употреблять и внутрь: Супрастин, Кларитин, Фенкарол.
- Если все перечисленное выше не купирует зуд и жжение, назначают новокаиновую блокаду (в условиях поликлиники или стационара).
- Мази или свечи с антибиотиками и антисептиками снимают воспаление, их назначают, если есть сопутствующая патологическая микрофлора: Банеоцин, Полижинакс, Эльжина, Пимафукорт.
- По рекомендации психотерапевта возможно использовать седативные препараты и транквилизаторы для лечения бессонницы и раздражительности.
- Комплексные витамины и микроэлементы в течение 2-3месяцев.
Физиолечение включает в себя ультрафонофорез лекарственными препаратами, бальнеотерапию и оксигенотерапию.
Если все перечисленное выше лечение не помогает, прибегают к хирургическому лечению. Для единичных участков лейкоплакии применяют:
- криодеструкцию – разрушение очагов жидким азотом;
- лазеротерапию – испарение их с помощью лазера;
- радионож или скальпель – радикальное иссечение пораженных участков.
Если поражение наружных половых органов обширное, прибегают к экстирпации вульвы. Такую операцию выполняют, используя обычный скальпель и радионож.
Общие правила поведения женщины при лейкоплакии:
- подмываться нужно теплой водой без мыла, можно использовать отвары успокаивающих трав (ромашка, календула);
- нижнее белье должно быть из натуральных тканей;
- во время сна лучше укрываться легким одеялом;
- не принимать горячие ванны;
- заниматься лечебной физкультурой;
- совершать прогулки на свежем воздухе;
- на время лечения отказаться от сауны, бассейна и пр.
Диета при лейкоплакии включает в себя нежирные сорта мяса и рыбы, молочные продукты, овощи и крупы. Нужно полностью исключить жареное, соленое, пряное, а также алкоголя. Употребляйте достаточное количество жидкости (не меньше 2 л в день).
Пациентки с лейкоплакией наблюдаются не только у гинеколога, но и у онколога. Обязательно нужно проходить осмотр у доктора не реже 2 раз в год, сдавать анализы и цитологию.
Прогноз
Прогноз при начальной форме лейкоплакии считается благоприятным. Такой вид заболевания часто подвергается регрессии. А вот с веррукозной и эрозивной формой все гораздо сложнее.
Они очень часто малигнизируются (приводят к раку). Потому очень важно как можно раньше обнаружить патологические симптомы и начать лечение болезни.
Лейкоплакия – редкое заболевание, при котором происходят хронические деструктивные процессы в тканях. Оно трудно поддается лечению и со временем приводит к атрофии слизистой.
Что такое «лейкоплакия вульвы»?
Лейкоплакия – дистрофический процесс слизистой вульвы, который протекает в хронической форме. При лейкоплакии выражена пролиферация тканей, а также происходит чрезмерное ороговение эпителия, что впоследствии приведет к структурным изменениям и склерозированию
Лейкоплакия заметна как визуально, так и обнаруживается после инструментальных и лабораторных анализов. Это состояние считается предраковым и часто имеет неблагоприятный прогноз. Лечения, которое могло бы восстановить здоровье тканей, еще разработали, поэтому терапия несет больше поддерживающий характер (если не применяют хирургическое вмешательство).
Многослойный эпителий вульвы может поражаться по разным причинам, однако точной взаимосвязи с каким-либо фактором пока не обнаружено. Дистрофические изменения со временем приводят к образованию рогового слоя и гиперкератоза.
Это заболевание поражает преимущественно женщин, которые входят в период менопаузы или уже испытывают гормональную перестройку. Лейкоплакия часто наблюдается одновременно с краурозом вульвы – ее атрофическими изменениями. Дистрофические процессы, которые происходят в органе, в несколько раз повышают риск развития рака, поэтому своевременная диагностика очень важна для сохранения здоровья пациентки.
Стадии заболевания
Изменения при лейкоплакии происходят медленно. Без адекватного лечения проявления заболевания усугубляются, а прогноз ухудшается. В зависимости от стадии клинической картины, выделяют три формы лейкоплакии:
- Плоская. На вульве появляются белые бляшки, которые можно удалить ватным тампоном, но затем они возникают вновь. Кроме этого, видимых изменений в пораженной области нет. Площадь поражения может быть разной – от ограниченного участка до покрытия всей вульвы.
- Гипертрофическая. Пятна приобретают серо-белый оттенок. Ткани вульвы становятся выпуклыми в некоторых местах, а воспаленные очаги сливаются в большую область поражения. На этой стадии удалить пятна с поверхности слизистой невозможно.
- Бородавчатая. НА этом этапе лейкоплакию расценивают как предраковое состояние. Пятна превращаются в бородавки белого цвета и заметно выступают над поверхностью. Из-за выпуклого строения образования могут повреждаться, что приводит к появлению ссадин, трещин, усилению воспалительного процесса или инфицированию.
Постановка диагноза
Обследование начинается с осмотра на гинекологическом кресле. Лейкоплакия вульвы выявляется при осмотре на зеркалах, при этом видно округлое образование на слизистой вульвы белого цвета. В зависимости от формы лейкоплакии образование может быть покрыто ворсинками или изъязвлено. При исследовании под увеличительным стеклом (кольпоскопия или вульвоскопия) можно более отчетливо увидеть поверхность образования, провести пробу Шиллера. Проба основана на отсутствии окрашивания патологического участка вульвы при обработке слизистой влагалища раствором Люголя. Нормальная слизистая при обработке окрасится в коричневый цвет, в то время как участок лейкоплакии останется прежней окраски.
Обязательно берется мазок из влагалища на флору, онкоцитологию, бактериологическое исследование. В общем мазке из влагалища и шейки матки оценивается количество лейкоцитов, выявляются патогенные микроорганизмы, которые видны под микроскопом и не требуют дополнительного посева среды (трихомонады, гонококк, дрожжевые грибы).
Лейкоплакия шейки матки — это еще не рак. Мазок на онкоцитологию позволяет исключить опухолевый процесс.
Лейкоплакия вульвы требует исключения злокачественного процесса во влагалище. Подозрительные участки лейкоплакии исследуются на наличие атипичных клеток путем биопсии и гистологического исследования. Посев среды влагалища поможет выявить возможных возбудителей и определить их чувствительность к антибактериальной терапии. Дополнительно врач может назначить ПЦР-диагностику на вирус герпеса и цитомегаловирус. Проводится ультразвуковое исследование яичников и матки для исключения другой патологии.
В анализах крови, как правило, не выявляется каких-либо изменений. При воспалении может быть небольшой лейкоцитоз и повышение СОЭ. При нарушении менструального цикла может потребоваться сдать кровь на женские половые гормоны, гормоны щитовидной железы, сделать ее ультразвуковое исследование. При подозрении на сахарный диабет сдается кровь на сахар и гликированный гемоглобин. Тщательно собирается анамнез — не было ли предшествующих травм или приема лекарственных препаратов.
Первые признаки лейкоплакии вульвы
Патология развивается не остро, поэтому на начальных стадиях женщину может ничего не беспокоить. Характерные первые признаки отсутствуют. Иногда может появляться дискомфорт или жжение в области клитора и малых половых губ, так как эти места первые поддаются дистрофическим изменениям. Некоторые пациентки отмечают покалывание и онемение некоторых участков вульвы при отсутствии внешних видимых изменений. После этого начинают формироваться белые пятна, которые свидетельствуют о разгаре болезни.
Симптомы лейкоплакии вульвы
Дистрофические изменения начинаются с нехарактерных симптомов (покалывание, жжение), которые многие женщины объясняют другими, неправильными причинами (синтетическое белье, молочница). Через некоторое время на слизистой появляются белые пятна. Они легко удаляются с поверхности вульвы, из-за чего пациентки могут спутать их с выделениями или белями при кандидозе.
Однако пятна при лейкоплакии со временем не пропадают, а наоборот, образуют цепочки или занимают определенную область вульвы. С этого момента симптом должен насторожить пациентку и побудить срочно обратиться к врачу.
В области появления пятен происходят изменения в самих тканях, что проявляется их ороговением и утолщением. Белые области увеличиваются в размерах – теперь их они выступают над поверхностью слизистой и их можно нащупать пальцем. Некоторые участки вульвы отличаются повышенной сухостью и шелушением.
Одновременно с этими видимыми проявлениями, у пациентки усиливается зуд и дискомфортные ощущение, которые постепенно приобретают постоянный характер. Обострения обычно возникают ночью, а к ним могут присоединиться проблемы с мочеиспусканием и боль при половых контактах.
Зуд не проходит также после гигиенических процедур, использования средств для женской гигиены, а также после лечения, если на этом этапе оно было назначено неправильно. Расчесывая кожу и слизистые, женщина создает участки эрозий и ран, в которые попадет инфекция. Воспалительный и деструктивный процесс при этом только усугубляется – сильно отекают малые и большие половые губы, слизистая выделяет меньше секрета, женщина замечает сухость влагалища.
На последней стадии появляются выпуклые бородавки. Внутри них активно развивается очаг воспаления, а вокруг – побелевшая зона перерожденных клеток слизистой. Образования постоянно травмируются и очень плохо заживают. Из-за присоединенной инфекции трещины могут гноиться и болеть. Постоянный зуд, нарушения сна, отсутствие интимной близости и происходящие гормональные изменения оказывают негативное влияние на состояние нервной системы. Пациентка замечает общие симптомы – раздражительность, повышенную эмоциональность, напряжение, апатию.
Симптомы и признаки заболевания
К признакам лейкоплакии вульвы также относятся белесоватые пятна (очаги депигментации), расположенные ассиметрично. Такие пятна обычно размещаются на половых губах, на слизистой поверхности больших половых губ, на клиторе, а затем распространяются на паховые складки, промежность.
Лейкоплакию вульвы также часто сопровождают такие симптомы, как зуд (возникающий обычно ночью), чувство онемения, ползания мурашек, жжения, покалывания. Неприятные ощущения, боль при половом акте часто приводит к развитию психоневротических нарушений.
Лейкоплакия вульвы часто сопровождается зудом, усиливающимся в ночные часы
Причины и профилактика лейкоплакии вульвы
Точная взаимосвязь между каким-либо провоцирующим фактором и развитием лейкоплакии не установлена. Однако врачи большое значение в этом патологическом процессе отводят общим сбоям в работе организма, в частности, в эндокринной и иммунной систем. Хронические воспаления, которые могут возникать по различным причинам, приводят к плохому метаболизму тканей, а со временем и к деструктивным изменениям.
Наиболее вероятные причины истощения слизистой вульвы и ее последующего перерождения могут быть такими:
- Гормональные изменения, которые происходят у женщины в период менопаузы.
- Механические повреждения слизистой влагалища.
- Несоблюдение правил гигиены за половыми органами.
- Эндокринные нарушения (сахарный диабет, ожирение, проблемы с щитовидной железой).
- Хронические воспаления по гинекологии (папилломавирусная или герпетическая инфекция).
Не последнюю роль в развитии подобного заболевания отводят психоэмоциональному состоянию женщины. Хронические переживания, длительный стресс заметно влияет на самочувствие и тоже приводит к изменению гормонального фона. Перед обнаружением лейкоплакии пациентка может обращаться к врачам с жалобами на заболевания яичников, сбой менструального цикла, повышенную раздражительность.
Таким образом, лейкоплакия чаще возникает как ответная реакция на действие различных провоцирующих факторов. Сбои в работе различных систем органов, особенно те, которые продолжаются длительно, негативно влияют на метаболические процессы. Это приводит к плохой трофике тканей, недополучению питательных веществ и деструктивным изменениям.
Предугадать развитие лейкоплакии невозможно. Чтобы избежать заболевания, пациентке необходимо проходить регулярные обследования у гинеколога, а также заботиться об общем здоровье. Рекомендации врачей для профилактики лейкоплакии:
- Ежедневно соблюдать личную гигиену, а также отказаться от синтетического нижнего белья.
- Проходить ежегодные гинекологические осмотры.
- Стараться минимизировать стресс и переживания. Для этого можно сменить работу, записаться на йогу, пропить курс седативных лекарств.
- До конца лечить другие заболевания, чтобы они не перешли в хроническую форму.
- Избавиться от резких гормональных перепадов. Помочь в этом может правильный режим, в который будут сбалансированы работа и отдых. Кроме этого, эндокринная коррекция возможна с помощью лекарственных препаратов.
- Ежедневно заниматься физическими упражнениями. Даже обычная зарядка улучшит обменные процессы и кровообращение.
- Чтобы предупредить метаболические нарушения, необходимо поддерживать свой вес в пределах нормы, а также перейти на здоровое питание, которое будет обеспечивать организм необходимыми веществами при минимальной нагрузке на пищеварительный тракт.
Кроме этого, в рекомендации по профилактике и лечению можно включить общеукрепляющие процедуры:
- прием витаминных препаратов;
- физиотерапия;
- употребление кислородных коктейлей;
- гигиенические процедуры с травяными ванночками.
Лейкоплакия и беременность
Иногда патологию вульвы выявляют только во время беременности. Лейкоплакия влагалища при беременности не оказывает отрицательного воздействия на плод, однако при изменении гормонального фона женщины возрастает риск злокачественного перерождения патологического образования. Именно поэтому врачи рекомендуют готовиться к беременности заранее и пройти необходимое обследование.
Современная гинекология предлагает множество способов лечения лейкоплакии вульвы. Начинают лечение с медикаментозных методов, и только в случае обширного поражения, неэффективности консервативной терапии и угрозе перерождения клеток в злокачественные применяют оперативные способы.
Читайте
также:
- Крауроз вульвы: что это такое и как лечить. Почему развивается и какие симптомы?
- Что такое эрозия шейки матки
- Железистая гиперплазия эндометрия — что это такое
- Что такое гистероскопия матки
- Что такое метроэндометрит: причины, симптомы, лечение и профилактика
- Удаление кисты: бугорок или шишка внутри влагалища
Диагностика
Диагностика вульвы для выявления лейкоплакии включает следующие мероприятия:
- Осмотр гинеколога. Врач слушает жалобы пациентки, изучает анамнез и сопутствующие заболевания. Кроме этого, доктор проводит визуальный осмотр вульвы и пальпацию, при которой могут обнаруживаться возвышенные участки тканей и ороговевшие белые пятна.
- Кольпоскопия. Исследование проводится специальным аппаратом, который во много раз увеличивает область исследования и дает возможность сфотографировать полученное изображение. Метод применяется для уточнения характера новообразований и опровержения онкологии.
- Мазок. Полученный биоматериал исследуют в лабораторных условиях и выявляют штамм и количество микрофлоры. По результатам анализа доктор оценивает наличие патогенных микроорганизмов.
- Проба Шиллера – на участки воспаления наносится реагент, после чего пораженная область не окрашивается и остается белой.
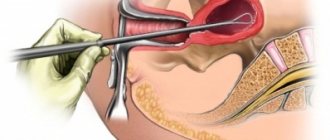
- Биопсия – небольшой образец пораженной ткани подвергают детальному исследованию, после которого точно определяется лейкоплакия и злокачественность образований.
Если по результатам обследования, у пациентки выявлены атипичные клетки, состояние считается предраковым.
Лечение лейкоплакии вульвы
Заболевание развивается медленно и редко выявляется на начальных стадиях. Лечение также предполагает комплексный подход в течение длительного периода времени.
Для составления правильной схемы лечения врач собирает полный анамнез, учитывает возраст пациентки, ее образ жизни, сопутствующие заболевания и стадию развития лейкоплакии. Основная терапия проводится под руководством онкологи и гинеколога, однако участие также могут принимать психотерапевт, эндокринолог и другие специалисты.
Лечебные мероприятия, которые рекомендованы при лейкоплакии:
- Медикаментозное лечение. Схема включает местную и системную терапию. Локально назначаются средства с противозудным, противовоспалительным, антисептическим, регенерирующим эффектом. Для нормализации гормонального фона используются свечи, содержащие эстроген или его комбинацию. Гормональные препараты также могут приниматься системно 2-3 месячными курсами. Антигистаминные средства помогут снять зуд и отек, в тяжелых случаях при сильном дискомфорте делают новокаиновые блокады.
- Соблюдение диеты. Предпочтение отдается молочным продуктам и растительной клетчатке, которой богаты овощи. Главными остаются принципы здорового питания – нежареная пища, нежирное мясо, исключение копченостей, красителей, алкоголя.
- Физиопроцедуры. Помогают усилить эффективность основного лечения и оказывают множество положительных действий. С помощью физиопроцедур удается получить противовоспалительный, десенсибилизирующий эффекты, активизировать обменные процессы в патологической области, укрепить иммунную систему, насытить ткани кислородом.
- Работа с психотерапевтом. Гормональные изменения в организме и неприятные симптомы, которые испытывает женщина, приводят к нарушению психоэмоционального состояния. Даже если неврологические сбои не являются основной причиной лейкоплакии, они требуют медицинской коррекции. Кроме общения с психотерапевтом, необходимо пройти курс лечения седативными препаратами.
- Физические упражнения. Рекомендуется делать лечебную физкультуру, которая укрепляет мышцы тазового дна и усиливает кровообращение в области половых органов. Пациенткам рекомендуется проводить как можно больше времени на свежем воздухе, чтобы ткани обогащались кислородом.
- Гигиенические процедуры. Они должны проводиться ежедневно минимум 1 раз в день. Рекомендуется отказаться от мыла и всех средств, которые содержат ароматизаторы. Достаточно будет подмывания кипяченой водой или травяным настоем. Использование спринцеваний и антисептиков нарушает баланс микрофлоры, снижает защитные свойства слизистой и способствует прогрессированию лейкоплакии. Заботиться нужно не только о здоровье слизистой, но и кожи – пациенткам следует носить белье белого цвета из натуральных материалов, исключить синтетические прокладки и тампоны. Вредными при лейкоплакии считаются длительное загорание под солнцем и горячие ванны.
Когда комплексная схема лечения не дает желаемых результатов, врач предлагает оперативное вмешательство. Хирургическим путем удаляют очаги с кератозом, а затем проводят лечение, чтобы предупредить изменения в соседних областях.
Среди предраковых дерматологических заболеваний лейкоплакия занимает одно из ведущих мест. Патология относится к группе дискератозов. В основе ее патогенеза – пролиферация клеток с их последующим ороговением.
На первых порах заболевание может протекать без выраженных клинических симптомов. Однако по мере прогрессирования появляются специфические симптомы, которые зависят от формы и локализации патологического процесса.
Причины
Этиология заболевания до сих пор неясна. Однако установлено, что оно возникает в результате постоянного раздражающего воздействия ряда внешних факторов, которые провоцируют хроническое воспаление слизистой. Они могут быть:
- механические (травмы);
- химические (алкоголь, курение, профвредности);
- температурные (употребление горячих напитков и еды, избыточная инсоляция).
Заболевание часто начинает развиваться при сопутствующих нейродистрофических изменениях. Усугубляют ситуацию и способствуют прогрессированию патологии:
- болезни пищеварительной системы;
- иммунодефициты;
- сбои в гормональном фоне;
- авитаминозы.
Важную роль в этиологии играет наследственная предрасположенность к болезни.
Формы лейкоплакии
Различают несколько клинических формы патологии.
- Плоская (простая) форма. Слизистую покрывает тонкая белесая пленка, которую невозможно соскоблить или удалить с помощью шпателя.
- Веррукозная (бородавчатая) форма. Имеет вид гладких бляшек белого цвета или бугристых разрастаний, напоминающих небольшие бородавки.
- Эрозивная лейкоплакия. В большинстве случаев возникает на фоне двух предыдущих видов патологии. На поверхности появляются неглубокие ранки, вызывающие довольно болезненные ощущения.
- Лейкоплакия курильщиков (лейкоплакия Таппейнера). Процесс ороговения затрагивает участок слизистой, покрывающей небо. Вся поверхность очага поражения поверх налета усеяна узелками с красноватыми точками в центре.
Отдельным видом является волосатая (ворсистая) лейкоплакия, развивающаяся на фоне какого-либо иммунодефицитного состояния. Ее вызывает вирус Эпштейна-Барра. Зона поражения имеет вид белесого или серого налета, который образует складки или бляшки.
Как появляются очаги лейкоплакии
Формирование очагов происходит следующим образом. Из-за постоянного травмирующего раздражения слизистой возникает воспалительный процесс. Постепенно на этом участке в качестве защитной реакции начинается ороговение. В результате чего появляется зона плоской лейкоплакии, имеющая вид тонкой пленки.
Если травмирующий фактор не устранен, патология прогрессирует. На фоне плоской лейкоплакии возникают очаги веррукозной формы заболевания. Происходит их утолщение и разрастание, из-за чего повреждения в результате воздействия травмирующего фактора только усугубляются. Появляются ранки и их осложнение – более глубокие трещины, характерные для эрозивного вида лейкоплакии.
Если и на данном этапе не исключить негативного влияния провоцирующих факторов, впоследствии возможна малигнизация патологического процесса – появление атипичных клеток и злокачественное перерождение очагов лейкоплакии.
Симптомы возникновения болезни
В контексте адекватных лечебных мероприятий лейкоплакия лечится успешно. Сама лейкоплакия редко заканчивается смертельным исходом, однако, риск развития рака существует. Особенно подвержены риску бородавчатая и эрозивная формы. Они могут расцениваться, как предраковые состояния.
Появление рака отмечается только в случаях, когда веррукозная и эррозивно-язвенные формы лейкоплакии принимают длительное хроническое течение, в период которых появляются устойчивые эрозии, склонные к кровотечению и быстрому увеличению в размерах.
Также провоцируют возникновение нарушений в эпителии герпес, вирусы папилломы, цитомегаловирусная инфекция и другие.
Со временем на фоне плоской лейкоплакии развивается веррукозная. При этом очаг поражения уплотняется и немного приподнимается над поверхностью слизистой. Формируется белесоватая бугристая бляшка с бородавчатыми разрастаниями высотой 2-3 мм. На фоне очагов ороговения могут возникать эрозии и болезненные трещины, характерные для эрозивной формы лейкоплакии.
Следует помнить, что простая лейкоплакия (т.е. без атипизма) – это доброкачественное заболевание, а вот лейкоплакия с атипизмом является предраковым состоянием. Исходя их этого врач должен составлять план лечения.
Лейкоплакией
называется поражение слизистых оболочек, при котором развивается разной степени выраженности ороговение покровного эпителия. Входит в группу
предопухолевых заболеваний.
Располагается на слизистой оболочке угла рта, нижней губы, дна полости щек и языка (в этих случаях, как правило, локализуется по линии смыкания зубов), рта, на клиторе, вульве, в шейке матки, во влагалище, в более редких случаях — в окружности отверстия заднего прохода, в области головки пениса и препуциального мешка. Как правило, заболевание поражает людей в возрасте примерно
30
лет.
На третьей степени болезни разрастаются очаги поражения. Бородавчатая форма осложняется, если ороговение слизистой оболочки разрастается, появляются эрозии, болезненные трещины, которые плохо заживают. К этим признакам ещё присоединяется развитие воспаления микробной инфекцией, отеки и гиперемией. Во время полового акта болезненные ощущения мешают женщине.
В профилактических целях рекомендуют проводить регулярную санацию полости рта и уделять повышенное внимание соблюдению личной гигиены.
Основной опасностью лейкоплакии является возможность ее злокачественной трансформации. Период времени, через который начинается злокачественное перерождение, очень индивидуален и зависит от формы заболевания. Лейкоплакия может существовать десятилетиями, не превращаясь в злокачественное новообразование. Наиболее склонны к переходу в рак веррукозная и язвенная формы, а самый высокий процент озлокачествления наблюдается при лейкоплакии языка.
Видео: Что из себя представляет лейкоплакия шейки матки
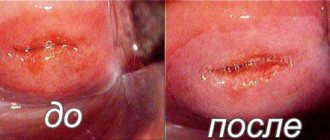
Внешний вид лейкоплакии довольно типичен, но, если у доктора возникают сомнения, он может порекомендовать проведение биопсии. Это позволяет изучить участок изменённой слизистой под микроскопом и удостовериться в диагнозе.
Основные симптомы болезни
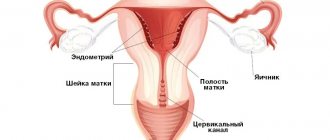
Лейкоплакия шейки матки
Лейкоплакия шейки матки фото
Лейкоплакия шейки матки характеризуется появлением зон пролиферации клеток многослойного эпителия экзоцервикса с их последующим ороговением. Визуально при кольпоскопии видны белесые бляшки, которые несколько возвышаются по сравнению со здоровыми участками слизистой. Иногда они могут располагаться и внутри цервикального канала. У трети пациенток патология подвергается злокачественному перерождению.
Основная причина развития лейкоплакии шейки матки – нарушение гормонального фона и в частности сбой функциональной связи в цепочке гипоталамус – гипофиз – яичники – матка. Это приводит к недостатку прогестерона и избытку эстрогенов, и как следствие – гиперпластическим процессам.
Заболевание часто возникает после перенесенных воспалительных процессов или при нарушениях менструального цикла. Травмирующие факторы (аборты и другие агрессивные вмешательства, затрагивающие шейку матки) значительно повышают риск развития патологии.
Различают две формы заболевания шейки матки – простую и пролиферативную. Простая лейкоплакия затрагивает только поверхностный слой, пролиферативная распространяется на все уровни эпителиальной ткани, вызывая в них усиленное деление клеток, в результате чего появляются атипичные элементы.
Патология протекает без яркой клинической картины. В большинстве случаев ее обнаруживают при прохождении профилактического осмотра у гинеколога. Лишь иногда женщину могут беспокоить бели с неприятным запахом и кровянистые выделения после полового акта.
Лечение
Метод радикального влияния на патологически измененный эпителий шейки матки (криохирургический, лазеровапоризация, электрохирургический), как и любая другая монотерапия, не принесет большого эффекта. Требуется комплексное лечение,
включающее в себя: антибактериальное (зависит от инфекционной патологии нижнего отдела половых органов), гормональное, иммуностимулирующее лечение, лазеро- или криодеструкцию очага поражения, коррекцию микробиоценоза.
Удаление пораженных участков слизистой может проводиться при помощи лазера или радиоволнового метода. путем диатермокоагуляции и электроэкзиции (иссечение электроножом). Нежелательно применение криодеструкции. поскольку после воздействия жидкого азота на слизистой остаются грубые рубцы. В отдельных случаях требуется хирургическое иссечение не только слизистой, но и участка пораженного органа (уретры, влагалища, мочевого пузыря), что влечет за собой проведение реконструктивно-пластической операции. Признаки злокачественной транформации лейкоплакии являются показанием для радикальных операций с последующей рентгентерапией.
При лейкоплакии шейки матки не наблюдаются практически никаких симптомов. Как правило, ее обнаруживают случайно при гинекологическом осмотре.
Cимптомы рака тела матки можно найти здесь .
При локализации лейкоплакии в доступных осмотру местах (ротовая полость, головка полового члена, клитор) диагноз обычно не вызывает затруднений. Окончательный диагноз устанавливается на основании цитологии и гистологического изучения материала, полученного во время биопсии участка измененной слизистой оболочки.
Причиной всех женских заболеваний являются паразиты! Узнайте что рекомендует Елена Малышева.» Читать далее >>>
Важно!
Важно! По статистике бородавчатая лейкоплакия в 50% случаев принимает злокачественный характер и становится причиной развития рака.