Пролиферация железистого эпителия представляет собой повышение количества железистых клеточных компонентов, которые локализуются в канале шейки матки. Это патологическое состояние не является самостоятельным заболеванием, а считается скорее комплексом цитологических изменений. Пролиферация железистых клеток не всегда является признаком серьезного патологического процесса. Во влагалищной части шейки матки присутствует многослойный плоский эпителий, который выполняет защитную и регенеративную функцию. В цервикальном канале располагаются цилиндрические эпителиальные клетки, содержащие железы для продукции цервикальной слизи. Таким образом, признаки пролиферации железистого эпителия – это повышение количества желез, аномальные изменения их формы и структуры.
Симптомы патологических изменений
Увеличение количества клеток железистого эпителия шейки матки и их аномально ускоренный рост имеют разные внешние проявления. Разнообразие симптомов зависит от причин и характера патологии.
Причины повышения пролиферации железистого эпителия делятся на патологические и непатологические.
Среди непатологических причин самой распространенной является прием оральных гормональных контрацептивов, которые при длительном употреблении провоцирует пролиферацию железистого эпителия. Сильно беспокоится на этот счет не стоит, так как участки с усиленной пролиферацией не имеют значительной площади.
Особо важно обратить внимание на патологические причины. Ними могут оказаться:
- Псевдоэрозия шейки матки.
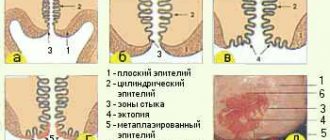
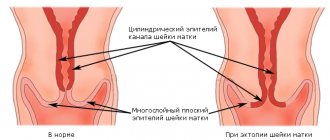
В этом случае ускоренное клеточное деление железистого эпителия наблюдается в зоне влагалищной части, где в здоровом организме должен располагаться многослойный эпителий. Диагностировать заболевание можно с помощью визуального гинекологического осмотра. Нездоровый участок хорошо заметен, так как имеет отличный от нормальной (розовой) слизистой оболочки цвет – красный (эпителий, который в норме локализируется в цервикальной полости, является однослойным, и через него просвечивают красные сосуды). Для более точного результата можно сделать мазок на цитологический анализ, который учтет количество железистых компонентов и их морфологию.
Важно! В случае патологических изменений формы клеточных структур нужно немедленно начать лечение, направленное на устранение причины заболевания, иначе процесс может превратиться из доброкачественного в злокачественный.
- Инфекционные и воспалительные процессы, протекающие в полости влагалища или в цервикальном канале (кольпит и цервицит).
Как уже упоминалось ранее, одной из функций железистых структур является защитная. При наличии инфекции железистый эпителий «включает» характерный для него защитный механизм: повышает секрецию, чтобы сменить зараженную микрофлору и вывести инфекцию наружу. Поскольку данные железистые структуры не приспособлены к резкому и продолжительному повышению функциональности, они начинают менять морфологию, увеличиваясь в размерах, удлиняясь и извиваясь, что и приводит к наглядному признаку заболевания – уплотнению железистых тканей.
Воспалительный процесс может также сопровождаться болями во влагалище и появлением выделений беловатого оттенка и слизистой консистенции (белями).
- Распространенной причиной также является гормональная дисфункция.
Эпителий шейки матки очень восприимчив к любым колебаниям гормонального фона, любое гормональное расстройство или болезнь эндокринной системы могут спровоцировать аномальную пролиферацию данного типа эпителия, все зависит от индивидуальных особенностей пациента.
У беременных женщин уплотнение эпителия в зоне шейки матки является следствием естественной гормональной диспропорции, из-за которой шеечный эпителий испытывает дефицит влияния эстрогена.
Симптомами в этом случае могут быть кровянистые выделения в период между менструациями, дисфункциональные кровотечения матки, продолжительное отсутствие менструаций (аменорея). Симптоматику дополняют также остальные внешние проявления нарушения гормонального фона.
- Травмы шейки матки тоже могут спровоцировать аномальную пролиферацию.
Они могут появиться после тяжелых родов, искусственного прерывания беременности, медицинских процедур, проведенных неквалифицированным специалистом. Вследствие травм целостность эпителия нарушается; во время восстановления структур тканей железистый эпителий может разрастись и локализироваться ниже цервикальной полости.
Морфологическая классификация
Согласно общепринятому делению покровных тканей, выделяется несколько типов эпителия. Каждый из них обладает набором индивидуальных характеристик, имеет особое строение и выполняет свойственные ему функции.
В морфологической классификации принято разделять однослойный и многослойный эпителий. В первом случае он состоит из одинаковых по размеру и форме клеток и считается однорядным. Однако, если его структура образована различными по виду клетками. Он является многорядным. В однорядном эпителии выделяют следующие клеточные структуры:
- кубическую;
- плоскоклеточную;
- призматическую.
Для многослойного эпителия характерно деление на несколько типов: плоский ороговевающий, неороговевающий и переходный. Первый выстилает поверхность кожи на теле человека и называется эпидермисом. По мере развития клетки здесь преобразуются в роговые чешуйки и остаются на поверхности. Постепенно они отшелушиваются, уступая место более молодым клеткам.
Неороговевающий эпителиальный слой находится на роговице слизистой ротовой полости, в пищеводе. Для структуры характерно многослойное расположение и трубчатая форма клеток.
Наиболее глубокий — базальный слой, состоящий из базальных клеток. В этой части от мембраны отходят длинные цервикальные каналы, которые проникают в дерму. Это обеспечивает прочную связь с нижерасположенными тканями. Именно здесь находятся стволовые клетки и меланоциты, в большом количестве содержатся гранулы меланина.
Переходный многослойный эпителий назван так из-за того, что может изменять структуру. Он является покровным в следующих органах:
- почечные лоханки;
- оболочка мочеточников;
- другие мочевыводящие органы.
Главной характеристикой этих клеток является кубическая форма и более крупный размер. Состояние меняется в связи с изменением объема мембраны, но при этом сохраняется соединение с ней клеточных канальцев.
Признаки заболевания и основные сведения о пролиферации железистого эпителия
Здесь собраны базовые сведения, которые необходимы для понимания природы и классификации данного заболевания:
- Существенное разрастание и уплотнение железистой ткани в медицине называют гиперплазией;
- Схему лечения в первую очередь определяет локализация гиперплазии; выделяют пролиферацию железистого эпителия на поверхности влагалища и в полости цервикального канала;
- Немаловажным фактором является также степень распространения патологии: очаговая (распространяется узлоподобными участками) или диффузная (равномерное «наступательное» распространение);
- Стадии эпителиальной пролиферации являются индикатором прогрессии патологического процесса (например, умеренная пролиферация характерна для образования очаговых воспалений);
- Эктопии (или псевдоэрозии) являются признаком нарушений железистого эпителия шейки матки, а железистые полипы (следствие очаговой гиперплазии) определяют патологические изменения эпителия в цервикальной полости.
Если железистая пролиферация эпителия шейки матки проходит без осложнений в виде воспалительных процессов, то у заболевания отсутствуют клинические проявления и выявить его можно только лабораторно.
Возможные последствия заболевания
При правильно назначенном лечении прогноз благоприятный. Доктора прибегают к хирургическому вмешательству только в крайних случаях.
При своевременно назначенной терапии все функции органов репродуктивной системы восстанавливаются достаточно быстро и в полном объеме. Женщина должна будет обязательно приходить на плановые осмотры к гинекологу раз в полгода.
Неблагоприятный прогноз возможен при запущенной форме заболевания или при неправильно назначенном лечении. Такое состояние приводит к развитию бесплодия. Связано это с отсутствием овуляции и изменением клеточных структур эпителия.
В случае рецидива болезни врач назначает другие препараты или те медикаментозные средства, которые дали положительный результат, но в больших дозировках.
Одним из самых негативных исходов заболевания может стать переход гиперплазии в раковое состояние. В этом случае чаще всего прибегают к хирургическому вмешательству. Чтобы исключить рецидивы патологии, женщина должна находится на постоянном контроле у врача-гинеколога.
Какие бывают формы эпителиальной гиперплазии?
В гистологии принято выделять 4 формы гиперплазии эпителия:
- Простая.
Увеличивается количество клеток железистого эпителия в сравнении с нормальными показателями. Стенки матки уплотняются, ткани меняют морфологию. Сосуды на внутренней поверхности матки в норме. Ядра клеток не претерпевают изменений.
- Сложная физиологическая.
Тесный сливной рост эпителиальных клеток. Клетки с отклонениями от нормы наблюдаются на поверхности всей цервикальной полости. Морфология клеток патологически видоизменена. Отклонения ядер от нормы не наблюдается.
- Умеренная.
Считается самостоятельным заболеванием. По описанию – переходная между злокачественной и доброкачественной формами гиперплазии.
- Атипичная сложная (дисплазия).
Самая опасная форма гиперплазии. Атипичность клеток наблюдается на тканевом и ядерном уровне, неограниченный рост ткани, отсутствует анатомическое деление на слои. С высокой вероятностью заболевание приобретает злокачественный характер (развивается и прогрессирует рак).
Диагностика: выявить патологию, протекающую без внешних симптомов
Как было обозначено, гиперплазия (без сопровождения воспалительного процесса) не имеет клинических симптомов, или имеет, но распространенные для большинства гинекологических заболеваний. Учитывая это, своевременно диагностировать патологические изменения довольно трудно.
Ниже приведен стандартный комплекс гинекологических диагностических процедур, предназначенных для выявления и классификации данного заболевания:
- Составление анамнеза путем подобного опрашивания пациента;
- Визуальный гинекологический осмотр на кресле;
- Кольпоскопия (кольпоскоп – увеличительный прибор для оптимизации оптического изображения шейки матки и влагалища);
- Мазок слизистой на анализ микрофлоры;
- Биопсия и гистологический анализ (анализ тканей с подозрением на патологические изменения);
- Диагностика органов малого таза с помощью ультразвука;
- Исследование гормонального фона;
- Общий анализ крови;
- Общий анализ мочи;
- При подозрении на злокачественный характер изменений пациента могут направить на КТ (или МСКТ).
Во время визуального гинекологического осмотра можно обнаружить «наботовы кисты» (небольшие полукруглые образования, сформированные из заполненных секретом наботовых желез). Пролиферирующий железистый эпителий перекрывает этим железам выводные протоки, таким образом закупоривая их и образуя кисты. Если во время осмотра были обнаружены наботовы кисты, то заболевание называют железисто-кистозной трансформацией.
Нужно иметь в виду, что пролиферации железистого эпителия зачастую сопутствует процесс пролиферации эндометрия. Поэтому, помимо эндоцервикса (эндоцервикс – канал шейки матки, который соединяет влагалище с полостью матки) нужно тщательно обследовать внутриматочную слизистую.
Обязательным пунктом диагностики должно быть гистологическое исследование, результаты для которого получают путем раздельного выскабливания поверхности матки и цервикальной полости.
Гиперплазия при беременности
Наступление беременности при гиперплазии практически невозможно. Яйцеклетка до конца не созревает, находясь в патологическом эпителии. Поэтому они не выходят за пределы яичников. Это становится частой причиной гормональных сбоев в организме женщины.
Даже если яйцеклетка смогла полностью созреть и выйти из яичника, беременность не развивается, поскольку эмбрион будет отторгнут эндометрием. Гиперплазия во время вынашивания плода может спровоцировать выкидыш. Если малыш все-таки родится, могут наблюдаться серьезные нарушения в развитии органов и систем ребенка.
Возможные методы лечения
Патологическая пролиферация железистого эпителия эффективно лечится только комплексной терапией, которая не просто ликвидирует следствие (гиперплазию), а нацелена на причину, спровоцировавшую заболевание.
Если были обнаружены возбудители инфекционных заболеваний, рекомендуется провести антибактериальную терапию. Адекватную схему терапии расписывает лечащий врач после идентификации возбудителя воспаления.
При нарушениях гормонального фона следует начать принимать гормональные препараты в соответствии с предписаниями лечащего врача.
Что касается самого пораженного железистого эпителия, то единственный вариант лечения этой патологии на сегодняшний день – деструкция участка слизистой с повышенной пролиферацией. Ее можно осуществить с помощью:
- Диатермокоагуляции (своеобразное «прижигание» слизистой с помощью электрического тока);
- Лазерная деструкция;
- Криодеструкция (вымораживание слизистой);
- Деструкция при помощи радиоволн.
После подобных процедур слизистая шейки матки обычно быстро регенерирует и восстанавливается без патологических отклонений от нормы.
В запущенных формах дисплазии шейки матки (при злокачественных процессах) требуется оперативное вмешательство, которое, в некоторых случаях, подразумевает проведение гистерэктомии (ампутации матки).
Важно! Учитывая сложность выявления патологии по внешним симптомам, необходимой мерой предосторожности должны стать регулярные визиты к гинекологу с целью профилактической консультации.
Если Вам понравилась эта статья, поделитесь ею с друзьями. Ведь только своевременное выявление заболеваний и регулярные профилактические мероприятия могут обеспечить здоровую и счастливую жизнь.
Видео: эпителиальные ткани. Железистые эпителии
Эпителиальные ткани. Железистые эпителии