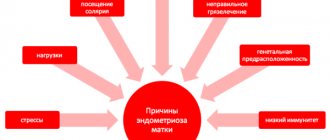
Нарушение менструального цикла, развитие спаечного процесса, хроническая постгеморрагическая анемия и даже бесплодие. Все это последствия эндометриоза. Согласно данным медицинской статистики, эндометриоз является одной из наиболее распространенных гинекологических патологий. Он занимает третье место по числу обращений, пропустив вперед лишь миому матки и воспалительные заболевания половой системы. Спровоцировать развитие данной патологии может сбой в работе иммунной системы, гормональный дисбаланс, осложненные роды или даже банальное переутомление.
Для лечения эндометриоза применяется как консервативная, так и оперативная терапия. Наиболее эффективным методом лечения данной патологии является эндоскопическая коагуляция эндометриозных очагов.
Если Вы задумываетесь об оперативном лечении эндометриоза, стоит отдать предпочтение многопрофильному медицинскому центру, который предоставляет весь комплекс услуг в данной области.
Центр акушерства и гинекологии ОН КЛИНИК оснащен новейшим эндоскопическим оборудованием экспертного уровня, что позволяет проводить весь спектр гинекологических операций, достигая максимального результата лечения. Эндоскопическая коагуляция очагов эндометриоза – это довольно сложная операция, которую качественно может выполнить лишь врач, обладающий достаточным опытом проведения подобных вмешательств. Именно такие специалисты работают в ОН КЛИНИК.
Коагуляция очагов эндометриоза
Коагуляция очагов эндометриоза может быть произведена в начальной стадии этого заболевания. Оно представляет собой разрастание эндометриоподобной ткани за пределами полости матки (только здесь она должна быть в норме). Атипичное расположенный эндометрий также обладает менструальноподобной функцией. Эндометриоз может поражать различные органы – как генитальные, так и экстрагенитальные. Опасность этого заболевания в следующем:
- Нарушение детородной функции в виде бесплодия
- Стойкий болевой синдром
- Развитие спаечного процесса между органами малого таза.
Показания
Коагуляция очагов эндометриоза проводится в следующих случаях:
- Поражение шейки матки
- Интраоперационно обнаруженные очаги на органах малого таза небольшие по размеру.
Чаще всего операция выполняется по поводу бесплодия, а после коагуляции эндометриоидных очагов и проведения соответствующего консервативного лечения репродуктивная функция обычно восстанавливается.
Общая характеристика процедуры
Коагуляция очагов эндометриоза выполняется после обезболивания. К эндометриоидным участкам подводится электрод и подается электрический ток. Это вызывает гибель патологических клеток. Однако для предупреждения рецидива заболевания обязательно провести комплексную консервативную терапию, которая направлена на системные причины этого патологического процесса.
Противопоказания
Противопоказаниями для коагуляции эндометриоидных очагов являются:
- Обострение воспалительного процесса в органах репродуктивной системы
- Распространенная форма заболевания
- Эндометриоидные кисты яичников, когда отсутствует техническая возможность проведения коагуляции.
Возможные осложнения
Осложнениями электрокоагуляции эндометриоидных очагов являются:
Эти осложнения встречаются не часто в сравнении с традиционным хирургическим иссечением, поэтому при наличии условий и показаний предпочтение отдается электрической коагуляции.
В заключение необходимо отметить, что коагуляция очагов эндометриоза представляет собой местное лечение данного заболевания. Однако ее можно провести только при определенной локализации патологических очагов. В сочетании с консервативной терапией коагуляция позволяет добиться хорошего терапевтического результата и восстановить репродуктивную функцию, а также справиться с синдромом хронической тазовой боли.
Поделитесь с друзьями:
Ключевые теги новости:
Другие новости по теме:
- Аптека представляет: Ребетол (Рибаверин)
- Возможные осложнения после аборта
- Эрозия шейки матки при беременности: опасна или нет?
- Тонзиллит у детей
- Замершая беременность. Причины
- Мужское бесплодие. Причины и лечение
П оказания
Основным показанием для проведения лечения является очаговый эндометриоз. Отсутствие эффективности медикаментозной терапии становится поводом для назначения коагуляции. Если у женщины отсутствуют признаки патологического процесса, врачи могут на время отложить проведение операции и попробовать справиться с недугом при помощи сильнодействующих гормонов.
Коагуляция эндометриоза назначается женщинам при таких жалобах:
- частые спонтанные маточные кровотечения;
- хронические боли в малом тазу;
- бесплодие;
- затяжные менструации, сопровождающиеся коричневой мазней;
- спаечный процесс;
- нарушение функции яичников;
- внематочная беременность в анамнезе, причиной которой стало поражение фаллопиевых труб.
Характеристика заболевания
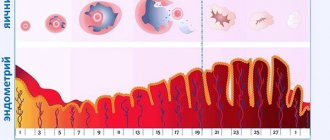
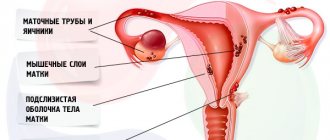
Чтобы понять суть заболевания, нужно разобраться в механизме его возникновения. Внутренний слой матки представлен слоем эндометрия. Если нет каких-либо патологических процессов, то верхняя часть эндометриального слоя во время месячных отделяется, и вместе с кровью выходит наружу через влагалище. Если в женском организме наблюдаются патологические сдвиги, эндометриальные элементы проникают во внутренние органы и оседают на их стенках, чего в норме быть не должно.
Эндометриальный слой с током крови может перенестись к маточным трубам, женским половым железам и другим органам. Здесь эти клетки оседают, начинают разрастаться, а в дни месячных – кровоточить, но кровь не находит выхода наружу. Это приводит к сдавливанию нервных окончаний, что провоцирует сильный болевой синдром, и часто приводит к спаечному процессу, являющемуся причиной бесплодия.
Симптомы эндометриоза:
- боли за несколько дней до менструации и во время неё (чем запущеннее заболевание, тем дольше во время месячных сохраняется боль);
- боль во время месячных направлена от живота к поясничной области и копчику;
- интенсивные кровянистые выделения во время менструации;
- кровотечения из матки, не связанные с менструальным циклом;
- нарушение менструального цикла;
- проблемы с зачатием.
В зависимости от места имплантации эндометриальных элементов могут появиться и специфические признаки:
- боли при отхождении каловых масс, если эндометриальный слой прорастает в стенку прямой кишки;
- боли в процессе мочеиспускания, если прорастание происходит в мочевой пузырь;
- боли во время полового акта при поражении шейки матки и влагалища.
Если эндометриоз не лечить при первых симптомах, развиваются дополнительные неприятные последствия:
- изменения нервной системы: раздражительность, плаксивость, резкие перепады настроения;
- частые головные боли, головокружения и тошнота неясной этиологии;
- боли в области органов малого таза;
- повышение температуры тела.
Факторы риска для развития эндометриоза включают:
- укороченный менструальный цикл,
- обильные менструальные выделения со сгустками крови,
- ожирение,
- использование внутриматочной спирали,
- возраст от 30 до 45 лет,
- высокую концентрацию эстрогенов в крови,
- наследственную предрасположенность к эндометриозу.
Подготовка
Для того чтобы вмешательство произошло максимально эффективно и пациентка легко его перенесла, нужно пройти небольшую подготовку. А именно:
- Не употреблять алкоголь как минимум за двое суток до вмешательства, и не пить его трое-четверо суток после него;
- После согласования с врачом, отказаться от приема препаратов, разжижающих кровь как минимум за неделю до вмешательства (по возможности, если к их приему нет жизненных показаний);
- Проведение исследований (УЗИ, МРТ, кольпоскопия и другие) и анализов (на гормоны, на свертываемость крови и т. д.);
- За пять дней до вмешательства необходимо начать пить активированный уголь;
- За четыре дня до операции прекратить прием пищи, вызывающей вздутие живота или газообразование;
- Накануне операции ставится клизма, иногда также делается промывание желудка;
- За несколько часов до операции нужно принять душ и удалить волосы на животе и в паховой области.
При соблюдении всех этих тонкостей операция пройдет легко, а период восстановления будет коротким.
Лечение эндометриоза
Эффективным способом избавления от эндометриоза считается лазерное удаление патологического очага, которое дополняется гормональной заместительной терапией.
В Клинике широко используется коагуляция очагов эндометриоза радиоволновым методом. Операцию проводят аппаратом «Сургитрон». Этот аппарат является своеобразным генератором высокочастотных электроволн, которые испускаются в области патологического очага. В результате «ненормальные» клеточные элементы «испаряются», а стенки операционной зоны коагулируются. При этом кровеносные сосуды запаиваются, что предупреждает развитие послеоперационного кровотечения.
Преимуществами радиоволнового метода перед остальными являются:
- безболезненность,
- отсутствие послеоперационных осложнений,
- быстрый период восстановления после операции.
Это связано с тем, что окружающие операционную зону ткани не повреждаются. А в зоне разреза ткани прижигаются, что приводит к антисептическому эффекту и быстрому заживлению в последующем.
С тоимость услуг
Стоимость коагуляции зависит от следующих факторов:
- клиники, предоставляющей услугу (в государственных медицинских учреждениях операция выполняется бесплатно при наличии страховки);
- региона, в котором проводится манипуляции;
- локализации очагов эндометриоза (во влагалище или брюшной полости);
- стадии патологического процесса;
- метода коагуляции (лазерное воздействие, обработка азотом или прижигание током);
- квалификации специалиста, предоставляющего услугу;
- дальнейшего наблюдения и контроля в период реабилитации.
В частных медицинских учреждениях, специализирующихся на лечении эндометриоза, стоимость операции начинается от 40-50 тысяч рублей.
Эндокоагуляция эндометриоидных гетеротопий
Эндокоагуляция — метод термической деструкции очагов эндометриоза применяют в качестве самостоятельного метода лечения наружного генитального эндометриоза или как этап в сочетании с гормональным лечением: комбинированными эстроген-гестагенными препаратами, гестагенными, антигонадотропными препаратами.
Наиболее безопасным и щадящим методом термической деструкции эндометриоидных гетеротопий является эндокоагуляция по методу Земма, проводимая при температуре 90-100°С.
К эндокоагуляции очагов эндометриоза следует приступать после тщательного осмотра всей доступной поверхности органов малого таза и париетальной брюшины, выявления и фиксации всех видимых очагов эндометриоза и всех подозрительных участков, определения степени распространения эндометриза.
Оптимальными днями менструального цикла для эндоскопической диагностики наружного генитального эндометриоза является поздняя лютеиновая фаза и первые дни после окончания менструации.
При проведении лапароскопии в другие дни менструального цикла, когда очаги эндометриоза не так четко видны, а также в сомнительных случаях, рекомендуется проводить так называемый «термо-цветовой тест». Нагретым до 100°С рабочим концом эндокоагулятора медленно проводят по подозрительным участкам. При этом здоровая брюшина приобретает вследствие ожога белый цвет, а эндометриозные гетеротопии за счет содержания гемосидерина и других продуктов распада гемоглобина становятся коричневыми или черными. Свежие кровоизлияния остаются красными, изменяется лишь интенсивность окраски. Перед началом процедуры эндокоагуляции необходимо уточнить глубину поражения, насколько очаги эндометриоидных разрастаний, расположенные на париетальной брюшине и брюшине, покрывающей дно мочевого пузыря и другие органы, спаяны с подлежащими тканями, особенно на участках проекции крупных сосудов и мочеточников. Для этого биопсийными щипцами Земма или атравматическими щипцами захватывают складку брюшины рядом с пораженным участком и, приподняв ее, смещают в разные стороны. При прорастании подлежащих тканей пораженные участки почти не смещаются относительно подбрюшинной клетчатки и приподнимаются вместе с ней.
При прорастании эндометриозом стенки мочеточника, эндокоагуляцию этих участков производить не следует.
От коагуляции очагов эндометриоза, располагающихся на стенке кишечника также следует воздержаться, так как эндометриоидные разрастания этой локализации, как правило, очень рано прорастают мышечный слой стенки кишки.
Необходимо помнить, что биопсию очагов эндометриоза с целью гистологического подтверждения диагноза следует производить лишь в сомнительных случаях, так как установлено, что визуальная эндоскопическая картина является достаточной для постановки диагноза наружного генитального эндометриоза.
Биопсию очагов наружного генитального эндометриоза производят с помощью двух инструментов следующим образом:
Атравматическими щипцами или биопсийными щипцами Земма захватывают брюшину в непосредственной близости от очага поражения и приподнимают ее таким образом, чтобы образовалась складка брюшины. На вершине складки при этом будет располагаться рубец с эндометриоидными разрастаниями. Введенными через второй операционный троакар биопсийными щипцами Франкенгейма захватывают вершину складки брюшины, содержащей очаг эндометриоза таким образом, чтобы захватить все слои эндометриоидного образования, и откусывают. Края образовавшегося дефекта брюшины с целью деструкции оставшейся эндометриоидной ткани тщательно коагулируют точечным коагулятором при температуре 100-120° С.
С тем, чтобы уничтожить все видимые эндометриоидные поражения, эндокоагуляцию очагов эндометриоза производят последовательно на всех участках брюшины, переходя от одного участка малого таза к другому, начиная с переднематочного пространства, по часовой стрелке. Лучше всего производить деструкцию с помощью точечного эндокоагулятора. Коагуляцию проводят плотно прикасаясь к очагу поражения при включенном коагуляторе. Медленно поглаживая рабочей частью эндокоагулятора, коагулируют пораженную поверхность на всей площади гетеротопии и отступая на 2-3 мм за ее пределы. Следует помнить, что при температуре 100-120°С в течение 10 секунд происходит коагуляция тканей на глубину примерно 1 мм. Эндометриоидные поражения маточно-крестцовых связок часто проникают в ткани на значительную глубину. Учитывая это, необходимо производить эндокоагуляцию разрастаний на всю их глубину. При невозможности проникновения конца точечного эндокоагулятора в глубь очага поверхностный слой можно рассечь ножницами.
М етодика
В зависимости от расположения очагов эндометриоза проводится влагалищная или лапароскопическая коагуляция. При очагах, расположенных на слизистой наружных половых органов или шейке матки прижигание проводится под местным наркозом. Этот метод применяется редко, так как данная форма эндометриоза распространена мало.
Коагуляция с помощью лапароскопии выполняется по алгоритму:
- пациентке делают анестезию;
- переднюю брюшную стенку приподнимают посредством введения газа;
- живот прокалывают в нескольких участках;
- через троакары (специальные трубки) вводят инструменты и прибор для коагуляции;
- патологический участок захватывают щипцами и обрабатывают лучом, током или замораживают низкими температурами;
- поочередно удаляют очаги эндометриоза;
- анализируют состояние органов малого таза – определяют проходимость труб, осматривают их яичники с одной стороны и с другой, брюшную полость и кишечник;
- проводят туалет брюшной полости и извлекают инструменты;
- отверстия ушиваются или заклеиваются пластырем.
Виды операций
Хирургическое вмешательство подразумевает иссечение или коагуляцию аномальных очагов. К распространенным методам терапии болезни относят:
- лапароскопию – малоинвазивную форму операции;
- лапаротомию – внедрение через брюшину к внутренним органам;
- через вагинальный доступ.
Операция по устранению очагов эндометриоза на брюшине малого таза
Терапия включает следующие этапы:
- полный диагностический осмотр проблемного участка;
- определение объемов и площади очагов патологии;
- предварительная подготовка к удалению разросшейся ткани – рассечение сформированных спаек и другие процедуры;
- прижигание или удаление проблемных участков при помощи электротоков, лазерного луча или термического воздействия.
Оперативное лечение эндометриоза яичников
Хирургическое удаление эндометриоза включает пошаговый алгоритм:
- проблемный яичник выделяют из спаек, которые разрезаются с помощью хирургического инструмента;
- врач проводит резекцию по границам непораженной ткани, тело очага патологической активности иссекается;
- место локализации очага обрабатывается лазерным лучом или электродами – с целью восстановления гемостаза;
- внутренние органы, расположенные в брюшной полости, промываются.
Тело кисты отправляется на гистологическое исследование. Удаление патологии целиком доступно при ее размерах, не превышающих 3 см в диаметре. Боле крупные новообразования удаляются по частям.
Хирургическое лечение ретроцервикального эндометриоза
В клиниках отдается предпочтение лапаровагинальной методике. Иссечение очага эндометриоза происходит через вагинальный доступ, в этот же время производится лапаротомия – для контроля над процессом удаления, оценки выраженности патологического процесса. По окончании манипуляции район вмешательства обрабатывается лазерной или электродной технологией.
Лапароскопическая операция
Является малоинвазивным методом хирургического вмешательства с минимальными повреждениями при осуществлении доступа к матке. На передней стенке брюшины проводятся три минимальных разреза, через которые осуществляется введение хирургических инструментов.
Полный контроль над процедурой и небольшие повреждения в ходе операции позволяют сохранить репродуктивную функцию пациентки, остановить дальнейшее прогрессирование недуга.
Выскабливание
Включает два варианта решения проблемы:
- раздельное вхождение – при операции изначально очищается шейка матки, за ней – полость;
- традиционное – подразумевает удаление всех новообразований вслепую, что часто способствует повреждениям и развитию осложнений.
Полученный материал проходит гистологическое исследование.
П ротивопоказания
Перечень противопоказаний для оперативного вмешательства большой. Перед проведением процедуры необходимо обследовать организм и исключить такие состояния:
- инфекционно-воспалительные заболевания в острой форме;
- снижение тромбоцитов, вызывающее ухудшение свертываемости крови;
- оперативные вмешательства, выполненные менее 3 месяцев назад;
- диабет сахарного типа;
- патологии сосудов, склонность к образованию тромбов;
- нарушение работы миокарда (неравномерное сердцебиение, скачки артериального давления);
- инфекции нижних и верхних отделов дыхательной системы;
- кожные заболевания, локализованные в местах доступа к очагам эндометриоза;
- ожирение или избыточная масса тела с большой жировой прослойкой в области брюшины;
- аллергические реакции на лекарственные средства, используемые во время операции;
- заболевание органов-фильтров (печень, почки);
- злокачественные новообразования;
- воспаление брюшной полости;
- беременность любого срока или подозрение на нее;
- грудное вскармливание (из-за применения анестезии).
Удаление матки и последствия
Иссечение пораженного органа при эндометриозе проходит несколькими способами: радикальным или лапароскопическим. После вмешательства пациентка наблюдается в стационаре. При лапароскопии выписка проходит на 3-5 сутки, при классической операции женщина задерживается на две недели, до снятия шовного материала.
После хирургической процедуры возможно развитие осложнений:
- воспалительно-гнойные процессы в области швов;
- перитонит;
- нарушенное мочеиспускание;
- легочная тромбоэмболия;
- внутренние или влагалищные кровотечения.
Для предотвращения последствий необходимо соблюдать советы врача, носить специальный бандаж для поддержки мышц брюшины. В течение двух месяцев женщина не должна использовать тампоны, принимать горячие ванны, посещать парные, бани и сауны.
Противопоказания
В каких же случаях проводить вмешательство такого типа противопоказано? Имеется ряд общих противопоказаний к лапароскопии. Так как этот метод используется при коагуляции, их также следует учитывать. Это:
- Плохая свертываемость крови;
- Воспалительные и инфекционные процессы в организме;
- Недавно перенесенная операция на органах малого таза;
- Склонность к образованию рубцов и спаек;
- Сахарный диабет;
- Заболевания сердечно-сосудистой системы;
- Заболевания дыхательных путей;
- Наличие заболеваний кожи или рубцов на ней в области прокола;
- Ожирение из-за невозможности получить доступ;
- Непереносимость наркоза;
- Угнетение функций печени и почек и другое;
- Обострение хронических заболеваний;
- Опухоли любой, в том числе неясной и доброкачественной, этиологии;
- Перитонит брюшной полости;
- Беременность, последний триместр;
- Нарушение мозгового кровообращения.
Жизнь после процедуры
Перед выпиской из медицинского учреждения больной подробно объясняют правила:
- первые два месяца должны быть исключены любые физические нагрузки и половая близость;
- переход на сбалансированное ежедневное меню, обогащенное растительной клетчаткой;
- исключение употребление алкогольной, слабоалкогольной продукции, наркотических веществ;
- спортивные тренировки по мере сил и возможностей организма;
- ежедневные прогулки на свежем воздухе;
- соблюдение требований к интимной гигиене;
- отказ от применения внутриматочных контрацептивов – спиралей.
Методика
Операция проводится так же, как и любая другая лапароскопия. Делается это в несколько этапов:
- Пациентку вводят в наркоз;
- В брюшину вводят углекислый газ;
- Лапароскопом прокалывают брюшную стенку в области пупка или чуть ниже его и в полость матки вводят таким образом камеру;
- Затем делается еще два прокола, по обеим сторонам живота, через которые вводятся инструменты для осуществления вмешательства (петля, аппликатор с жидким азотом или иное);
- С помощью показаний с камеры врач визуально оценивает объем работы, а затем проводит прижигание (наиболее популярный и простой метод – коагуляция по Земму);
- В полость матки вводится металлическая петля, рабочий конец которой с помощью электрического тока нагрет до температуры 60-90 градусов;
- Определяется расположение пораженных участков;
- Они поочередно захватываются специальными щипцами и прижигаются;
- Воздействие длительностью в 10 секунд позволяет испарить участок на глубину около 1 мм;
- Если участки слишком глубокие, то прижигание также дополняют иссечением или выскабливанием;
- При необходимости лигируются некоторые сосуды;
- Инструменты извлекаются;
- Швов не накладывается.
Визуализация очагов аденомиоза лучше всего осуществляется в первой фазе менструального цикла. Но вмешательство может проводиться и в другой период. Но если у врача возникают сомнения в том, где здоровые ткани, а где – разросшиеся, то он проводит термоцветовой тест. Это манипуляция при которой под воздействием высоких температур здоровые ткани приобретают светлый белый цвет, а пораженные – коричневый или черный.
Внешний вид очагов
В последнее время все чаще отказываются от применения метода электрокоагуляции по Земму в пользу использования методов лазерной хирургии. Считается, что лазерное лечение, при той же эффективности, менее опасно и травматично.
Лечение эндометриоза методом лапароскопии
Эндометриоз – 3-я по частоте распространения патология среди всех гинекологических заболеваний. Развитие болезни происходит за счет того, что клетки, идентичные внутреннему слою матки – эндометрию, начинают внедряться и функционировать на других органах и тканях, вне матки, приводя к нарушению функции этих органов и тканей. Это происходит по целому ряду причин, существует несколько теорий возникновения заболевания. Самая распространённая – обратный заброс менструальной крови в брюшную полость через маточные трубы. Менструальная кровь в норме во время менструации выходит через половые пути, но бывает и так, что эта кровь оказывается в маточных трубах и затем попадает в брюшную полость. При этом клетки эндометрия врастают в органы и ткани малого таза: брюшину, яичники, крестцово-маточные связки, кишечник, мочеточники и многие другие. Эндометриоз может поражать непосредственно само тело матки, такое состояние называется аденомиоз.
Очень важно отметить, что при эндометриозе основной жалобой является болевой синдром. Боли могут быть в обычном состоянии, во время полового акта, в период менструации, отдавать в поясницу или в задний проход. В нормальном состоянии женщина не должна принимать обезболивающие средства во время менструации. Если это происходит постоянно, то высока вероятность наличия эндометриоза. Менструации при эндометриозе не только болезненные, но и часто обильные, могут быть мажущие кровянистые выделения из половых путей перед менструациями. Эндометриоз может быть основной причиной бесплодия.
Диагностика эндометриоза – правильно собранные врачом жалобы пациентки о заболевании, обязательный гинекологический осмотр, лабораторные данные – анализ крови на углеводный антиген CA-125, специальные инструментальные методы исследования при нарушении функции органов: узи или мрт органов малого таза или матки и придатков при эндометриоидных кистах яичников, колоноскопия при эндометриозе толстого кишечника, экскреторная урография и цистоскопия при эндометриозе мочеполовой системы. Аденомиоз или эндометриоз тела матки можно обнаружить с помощью гистероскопии – эндоскопического метода исследования, при котором в полость матки через влагалище и шейку матки вводится оптический инструмент гистероскоп, к которому подключена видеокамера с монитором. При этом хирург сразу же видет на мониторе так называемые эндометриоидные ходы в полости матки, подтверждающие диагноз аденомиоза. В основном, инструментальные методы исследования ограничиваются ультразвуковой диагностикой. Во всех учебных пособиях «золотым стандартом» диагностики эндометриоза называют лапароскопию. Это действительно так, но важно отметить тот факт, что лапароскопия при эндометриозе – это не просто метод диагностики, а в правильных руках – лучшее средство борьбы с ним.
Эндометриоз – хирургическое заболевание, то есть для достижения цели вылечиться, необходимо удалить эндометриодные очаги. При этом орган или ткань освобождается от пораженного участка и восстанавливает свою функцию. Очаги эндометриоза вызывают изменения в тканях или органах подобно рубцовой ткани: стягивают на себя и изменяют нормальную структуру подлежащих тканей, это можно назвать одним термином – стриктура. Очень важно уточнять у будущего хирурга, как он планирует воздействовать на подобные очаги или инфильтраты эндометриоза. Исключительно «прижигание» или коагуляция в данном случае – очень посредственная операция, которая имеет высокий риск рецидивирования в ещё более худшей форме: такая коагуляция может усилить эффект стриктуры тканей, что в дальнейшем объединит между собой очаги эндометриоза в эндометриоидный инфильрат, а лечение такого рода это уже чрезвычайно сложная и другого уровня операция. Повторяю, очаги эндометриоза должны быть максимально удалены: иссечены или резицированы патологические образования до здоровых тканей. В этом кроется краеуголный камень проведенного оперативного вмешательства. В фармацевтической отрасли существует множество медицинских препаратов для лечения эндометриоза. Эти препараты могут прекратить распространение клеток на каком-то начальном уровне, но сформированный очаг или инфильтрат эндометриоза они не удалят – это возможно исключительно хирургическим путем. Современным и правильным является комбинированный подход к лечению: в первую очередь и главное – хирургическая операция по удалению очагов эндометриоза и последующая гормональная терапия в течение 6 месяцев.
П одготовка
Подготовительные мероприятия предполагают выполнение аппаратных, инструментальных и лабораторных диагностик. Поставить предварительный диагноз можно на основании жалоб пациентки. Подтвердить патологию позволяет сонологическое обследование (УЗИ).
На УЗИ очень часто эндометриоз принимают за миоматозные узлы, дермоидную кисту и другие патологии. Самым достоверным диагностическим методом считается лапароскопия (для наружного эндометриоза) и гистероскопия (для внутренней формы).
Если пациентка не имеет противопоказаний для коагуляции, назначается подготовка:
- отказаться от употребления спиртных напитков за несколько суток до операции, так как алкоголь способствует разжижению крови и может стать причиной осложнения;
- исключить прием лекарственных средств, если они не назначены врачом, особенно аспирина и НПВС;
- за 4-6 суток до коагуляции начать прием сорбентов и ветрогонных средств с целью очищения кишечника и предотвращения газообразования, которое может помешать визуализировать очаги;
- за 3 суток убрать из рациона продукты, провоцирующие метеоризм (свежие овощи и фрукты, бобовые, хлебобулочные изделия, сладости);
- накануне операции отказаться от ужина, а после полуночи не пить воду;
- в день проведения процедуры делается очистительная клизма, исключается употребление воды и еды.
Непосредственно перед выполнением коагуляции проводится премедикация (подготовка к процедуре при помощи медикаментов). Женщине вводятся инъекции спазмолитика, седативного средства, а также препаратов, снижающих активность желез внутренней секреции.