Что это такое?
Гистероскопия матки — метод инструментального оперативного диагностического обследования. Его делают для того, чтобы иметь исчерпывающее представление о том, каково состояние матки женщины, ее внутреннего функционального слоя. Это очень важно для оценки вероятности успешности процедуры. При истонченном эндометрии, при неровном и тонком функциональном слое вероятность имплантации подсаженных эмбрионов, увы, невысока.
Гистероскопию перед ЭКО делают для того, чтобы точно знать, может ли женщина забеременеть и выносить ребенка. Также это обследование считается обязательным после неудачной попытки ЭКО. Оно поможет установить причины, по которым беременность не состоялась.
Причины и преодоление трубного бесплодия
Трубное бесплодие является одной из ведущих причин, по которым женщина не может забеременеть. Оно развивается вследствие перенесенных ранее воспалительных процессов фаллопиевых труб, брюшной полости, эндометриоза, после перенесенных оперативных вмешательств по поводу эктопической беременности и абортов.
Сегодня наиболее эффективным и, пожалуй, единственным методом преодоления этого вида бесплодия является ЭКО. После гистероскопии имеется больший процент успешного оплодотворения, чем без применения этого метода исследования. Дело в том, что более чем у половины претенденток на проведение искусственного оплодотворения есть проблемы с состоянием эндометрия. Они не позволяют имплантироваться эмбриону и поэтому ЭКО беременность после переноса не наступает.
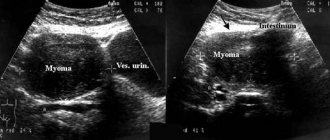
Обычно накануне экстракорпорального оплодотворения женщине выполняют такое исследования, как УЗИ. ОНО помогает выявить полипы матки, нарушение структуры эндометрия, миоматозные узлы. Но встречаются ситуации, когда ультразвуковое исследование не позволяет сделать однозначного заключения о состоянии эндометрия. Это бывает при аденомиозе, ановуляциях, синдроме поликистозных яичников. У этих пациенток нельзя при помощи эхоскопии исключить хронический эндометрит и установить причину того, что при безукоризненных состояниях всех этапов протокола ЭКО положительных результатов не наступает.
Как проводится?
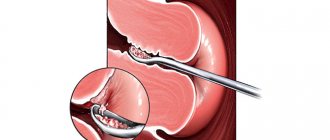
Проводится гистероскопия при помощи специального оборудования — гистероскопа, который представляет собой очень тонкий и изящный зонд со встроенной оптической системой. На конце зонда имеется крошечная видеокамера, которая и будет транслировать изображение на монитор. Зонд вводится в полость матки через цервикальный канал.
В диагностических целях гистероскопию делают самыми тонкими зондами, диаметр которых не превышает 7 мм. Такая процедура практически безболезненная для пациентки и в большинстве случаев не требует применения анестезии. Обследование, хоть и не самое приятное, но не мучительное и не продолжительное. Шейку матки при нем не расширяют, если у женщины наблюдается повышенная чувствительность, ей могут сделать обезболивание.
Более широкие в диаметре зонды гистероскопа используются в оперативной гистероскопии, когда необходимо не только провести визуальный осмотр эндометрия и стенок матки, но и взять образцы тканей на анализ методом биопсии.
Иногда возникает необходимость не только сделать биопсию, но и провести гистероскопию с выскабиванием, чтобы не просто оценить состояние, но и удалить некоторые узлы, спайки, новообразования.
Такие виды гистероскопии (с биопсией и раздельным диагностическим выскабливанием – РДВ) требуют расширения шейки матки и обязательного обезболивания.
Гистероскопия матки может быть диагностической или лечебной
Обычно, ее выполняют под местной анестезией, так как размер гистероскопа, который вводят через цервикальный канал в маточную полость, очень мал и не вызывает у женщины болевых ощущений. Врач вводит гистероскоп и осматривает полость матки изнутри. Показанием к гистероскопии бывает:
- клинические признаки миомы, эндометриоза, полипа, рака;
- кровотечение в период климакса;
- патологии развития;
- бесплодие;
- нарушения цикличности менструаций.
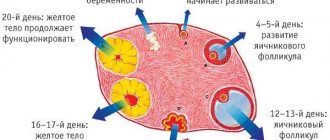
Перед обследованием нужно убедиться, что женщина не беременна, у нее нет инфекционных заболеваний. Исследование не делают, если имеет место маточное кровотечение. Как правило, ее делают на 5—8 день менструального цикла, в это время эндометрий только начинает нарастать, и хорошо видны все патологии базального слоя.
Во время диагностической гистероскопии можно обнаружить миоматозные подслизистые узлы, полип, опухоли, сделать биопсию и отправить полученный биоматериал на исследование. Полипы и миому можно иссечь в процессе гистероскопии, при этом их основание прижигают электрокоагулятором или лазером.
В некоторых случаях, если гистероскопию делают в середине цикла. Мелкие новообразования можно не заметить, поэтому, когда есть подозрение на них, проводят кюретаж. Повторно гистероскопия после выскабливания выявляет все изменения эндометрия.
Гистероскопия матки, последствия и осложнения при которой могут ухудшить состояние женщины, в то же время дает возможность выявить патологические процессы. Они препятствуют наступлению и вынашиванию беременности, либо опасны для жизни.
После процедуры
После выполненной гистероскопии пациентке разрешают вставать, ходить. Некоторое время у нее отмечается кровянистое отделяемое из половых путей, небольшой болевой синдром. Незначительная гипертермия после гистероскопии наблюдается в течении 3-4 дней. Если она повышается или сохраняется дольше, нужно обязательно обратиться к врачу, так как это может быть признаком осложнений.
Осложнения при гистероскопии следующие:
- кровотечения, при повреждении крупных сосудов;
- инфицирование и эндометрит;
- перфорация матки.
Чтобы избежать последствий, необходимо выполнять рекомендации врача. Нельзя принимать горячую ванну, посещать бассейн, следить за температурой и количеством и качеством выделений. Половую жизнь можно вести через 2—3 недели после вмешательства.
Сроки ЭКО
После гистероскопии диагностического назначения, если никаких патологий не выявлено, делать ЭКО можно уже через 15-30 дней, то есть в следующем менструальном цикле. Если выявлены патологии, требуется время, чтобы провести предварительное лечение, если врачи считают его целесообразным.
После гистероскопии с биопсией ЭКО можно назначать примерно через 2-3 месяца, а после процедуры с выскабливанием ЭКО планируют не раньше, чем через полгода. В каждом конкретном случае врач назначает сроки протокола экстракорпорального оплодотворения после гистероскопии с учетом индивидуальных рисков и результатов обследования.
Показания
Гистероскопия является большим подспорьем для врачей-репродуктологов. Можно смело сказать, что она увеличивает шансы на удачное ЭКО, поскольку позволяет врачу знать все «слабые» места женского организма. Назначается обследование не всегда, а только по определенным показаниям, среди которых:
- бесплодие, вызванное привычным невынашиванием плода (несколько выкидышей или замерших беременностей в анамнезе);
- бесплодие, вызванное эндометриозом;
- бесплодие на фоне нескольких абортов в анамнезе;
- при подозрении доктора на полипы, спайки, повреждения слизистых оболочек после перенесенных операций;
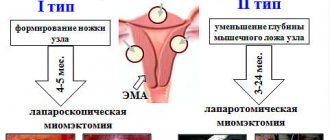
- бесплодие на фоне миомы матки;
- идиопатическое бесплодие, причина которого не установлена;
- бесплодие, связанное с нарушениями регулярного менструального цикла.
Обязательно проводится гистероскопия после нескольких неудачных попыток ЭКО. Результативность гистероскопии считается очень высокой, обследование относится к разряду высокоточных.
Преимущества и недостатки гистероскопии
Гистероскопическое обследование помогает уточнить и подтвердить предполагаемый диагноз патологии полости матки, а также в отдельных случаях устранить причину бесплодия, что позволит предупредить неудачу ЭКО.
К преимуществам метода относят:
- возможность визуальной оценки полости матки;
- малоинвазивность;
- отсутствие необходимости госпитализации;
- при необходимости осуществление микрохирургического лечения.
Результаты обследования дают возможность проанализировать факторы, препятствующие наступлению беременности, определиться с тактикой дальнейшей борьбы с бесплодием, временем направления на ЭКО. Но совершенства в природе не существует.
Специалисты указывают на определённые недостатки метода:
- отражает лишь изменения внутреннего слоя матки;
- противопоказан при отдельных состояниях;
- может сопровождаться неблагоприятными последствиями и осложнениями.
Перед процедурой важно обсудить с лечащим врачом особенности состояния женщины, наличие сопутствующих заболеваний, уточнить возможные противопоказания к гистероскопии.
Цели проведения перед ЭКО
Гистероскопическое обследование перед ЭКО назначается как с диагностической, так и с лечебной целью, помогает определиться с подготовкой организма пациентки к экстракорпоральному оплодотворению.
Гистероскопия позволяет:
- диагностировать отдельные заболевания;
- удалить небольшое новообразование полости матки;
- взять материал для гистологического исследования;
- осуществить диагностическое выскабливание;
- определиться с методом лечения бесплодия.
Диагностическая гистероскопия даст возможность подготовить эндометрий к ЭКО, а, возможно, позволит избежать оперативного вмешательства. В случае обнаружения патологических состояний, вполне вероятно, что врач назначит контрольную гистероскопию после окончания курса лечения с целью оценки эффективности терапии и подготовки к ЭКО.
Статистика утверждает: процедура ЭКО эффективна лишь в 35-40% с первой попытки. Отсутствие патологических состояний в полости матки увеличивает шансы на успех.
Гистероскопия позволяет не только диагностировать заболевания эндометрия, но и параллельно проводить хирургическое лечение: рассечение спаек, удаление полипов и субмукозных миом.
Противопоказания
Гистероскопию стараются не проводить в том случае, если у женщины имеются злокачественные опухоли в области матки или выраженный стеноз цервикального канала.
Диагностическая процедура не проводится женщинам, которые заболели на момент обследования гриппом, ОРВИ или любым другим заболеванием — требуется время на выздоровление, после этого временный запрет будет снят и женщина вполне сможет пройти обследование.
Противопоказанием к процедуре считаются некоторые заболевания сосудов и сердца, а также маточное кровотечение на момент проведения гистероскопии. Относительным противопоказанием считается отсутствие беременности и родов в анамнезе.
Некоторые врачи стараются не направлять на гистероскопию женщин, которым предстоит первая беременность.
Подготовка к процедуре перед ЭКО
Перед гистероскопией женщине обязательно нужно сдать все назначенные доктором анализы. Обычно назначают общие анализы крови и мочи, биохимический анализ крови, а также мазок из влагалища на микрофлору и инфекции. При положительных результатах лабораторной диагностики женщина направляется на УЗИ органов малого таза. И только потом она может проходить гистероскопию матки.
Перед ЭКО гистероскопию назначают в промежутке с 6 по 10 день менструального цикла, отчет ведется с первого дня последней менструации. Ложиться в больницу для проведения обследования нет никакой необходимости. Если гистероскопия проводится только в качестве диагностики и не сопровождается биопсией или выскабливанием, то пребывать в клинике женщина будет не более трех часов. Сама процедура занимает около 10-15 минут.
После выскабливания пребывание в стационаре может продлиться до суток или чуть более, если развиваются какие-либо осложнения. Процедура в этом случае может длиться до часа. Кстати, вероятность осложнений после процедуры не так высока — не более 1%.
Когда можно делать эко после гистероскопии – Гинекология
При подготовке к ЭКО женщина проходит немало обследований и сдает большое количество анализов.
Это не прихоть медицинских учреждений, а реальная необходимость: врач должен хорошо представлять себе, с какими трудностями может столкнуться при искусственном оплодотворении конкретной пациентки.
Одним из самых важных и информативных анализов считается гистероскопия. Что собой представляет это обследование, как проводится и что показывает, мы расскажем в этом материале.
Гистероскопия матки — метод инструментального оперативного диагностического обследования.
Его делают для того, чтобы иметь исчерпывающее представление о том, каково состояние матки женщины, ее внутреннего функционального слоя. Это очень важно для оценки вероятности успешности процедуры.
При истонченном эндометрии, при неровном и тонком функциональном слое вероятность имплантации подсаженных эмбрионов, увы, невысока.
Гистероскопию перед ЭКО делают для того, чтобы точно знать, может ли женщина забеременеть и выносить ребенка. Также это обследование считается обязательным после неудачной попытки ЭКО. Оно поможет установить причины, по которым беременность не состоялась.
Проводится гистероскопия при помощи специального оборудования — гистероскопа, который представляет собой очень тонкий и изящный зонд со встроенной оптической системой. На конце зонда имеется крошечная видеокамера, которая и будет транслировать изображение на монитор. Зонд вводится в полость матки через цервикальный канал.
В диагностических целях гистероскопию делают самыми тонкими зондами, диаметр которых не превышает 7 мм.
Такая процедура практически безболезненная для пациентки и в большинстве случаев не требует применения анестезии. Обследование, хоть и не самое приятное, но не мучительное и не продолжительное.
Шейку матки при нем не расширяют, если у женщины наблюдается повышенная чувствительность, ей могут сделать обезболивание.
Более широкие в диаметре зонды гистероскопа используются в оперативной гистероскопии, когда необходимо не только провести визуальный осмотр эндометрия и стенок матки, но и взять образцы тканей на анализ методом биопсии.
Иногда возникает необходимость не только сделать биопсию, но и провести гистероскопию с выскабиванием, чтобы не просто оценить состояние, но и удалить некоторые узлы, спайки, новообразования.
Такие виды гистероскопии (с биопсией и раздельным диагностическим выскабливанием – РДВ) требуют расширения шейки матки и обязательного обезболивания.
После гистероскопии диагностического назначения, если никаких патологий не выявлено, делать ЭКО можно уже через 15-30 дней, то есть в следующем менструальном цикле. Если выявлены патологии, требуется время, чтобы провести предварительное лечение, если врачи считают его целесообразным.
После гистероскопии с биопсией ЭКО можно назначать примерно через 2-3 месяца, а после процедуры с выскабливанием ЭКО планируют не раньше, чем через полгода. В каждом конкретном случае врач назначает сроки протокола экстракорпорального оплодотворения после гистероскопии с учетом индивидуальных рисков и результатов обследования.
Гистероскопия является большим подспорьем для врачей-репродуктологов. Можно смело сказать, что она увеличивает шансы на удачное ЭКО, поскольку позволяет врачу знать все «слабые» места женского организма. Назначается обследование не всегда, а только по определенным показаниям, среди которых:
- бесплодие, вызванное привычным невынашиванием плода (несколько выкидышей или замерших беременностей в анамнезе);
- бесплодие, вызванное эндометриозом;
- бесплодие на фоне нескольких абортов в анамнезе;
- при подозрении доктора на полипы, спайки, повреждения слизистых оболочек после перенесенных операций;
- бесплодие на фоне миомы матки;
- идиопатическое бесплодие, причина которого не установлена;
- бесплодие, связанное с нарушениями регулярного менструального цикла.
Причины женского бесплодия
Обязательно проводится гистероскопия после нескольких неудачных попыток ЭКО. Результативность гистероскопии считается очень высокой, обследование относится к разряду высокоточных.
Гистероскопию стараются не проводить в том случае, если у женщины имеются злокачественные опухоли в области матки или выраженный стеноз цервикального канала.
Диагностическая процедура не проводится женщинам, которые заболели на момент обследования гриппом, ОРВИ или любым другим заболеванием — требуется время на выздоровление, после этого временный запрет будет снят и женщина вполне сможет пройти обследование.
Противопоказанием к процедуре считаются некоторые заболевания сосудов и сердца, а также маточное кровотечение на момент проведения гистероскопии. Относительным противопоказанием считается отсутствие беременности и родов в анамнезе.
Некоторые врачи стараются не направлять на гистероскопию женщин, которым предстоит первая беременность.
Перед гистероскопией женщине обязательно нужно сдать все назначенные доктором анализы. Обычно назначают общие анализы крови и мочи, биохимический анализ крови, а также мазок из влагалища на микрофлору и инфекции. При положительных результатах лабораторной диагностики женщина направляется на УЗИ органов малого таза. И только потом она может проходить гистероскопию матки.
Перед ЭКО гистероскопию назначают в промежутке с 6 по 10 день менструального цикла, отчет ведется с первого дня последней менструации.
Ложиться в больницу для проведения обследования нет никакой необходимости.
Если гистероскопия проводится только в качестве диагностики и не сопровождается биопсией или выскабливанием, то пребывать в клинике женщина будет не более трех часов. Сама процедура занимает около 10-15 минут.
После выскабливания пребывание в стационаре может продлиться до суток или чуть более, если развиваются какие-либо осложнения. Процедура в этом случае может длиться до часа. Кстати, вероятность осложнений после процедуры не так высока — не более 1%.
Перед гистероскопией за 12 часов женщине рекомендуется воздержаться от приема пищи. В день проведения процедуры следует сделать клизму, опорожнить кишечник, а за полчаса до процедуры опорожнить мочевой пузырь. Прием аспирина и любых препаратов на основе ацетилсалициловой кислоты запрещен как минимум за неделю до гистероскопии, чтобы избежать кровотечения.
Если женщина принимала противосудорожные препараты или обезболивающие средства, об этом обязательно следует сообщить врачу перед гистероскопией. Секс не рекомендуется за 3-5 дней до проведения процедуры.
Как уже говорилось, не всем женщинам, которым предстоит ЭКО, доктор рекомендует гистероскопию. Современный подход Всемирной Организации здравоохранения к этому вопросу несколько другой — в этой организации настоятельно рекомендуют проводить гистероскопию всем, кто идет на ЭКО.
Во-первых, это улучшит протокол, поскольку исходной информации у врача-репродуктолога будет больше. Во-вторых, это позволит сэкономить пациенткам время и деньги.
После неудачной попытки гистероскопию все равно придется делать, и лучше сделать ее перед первой попыткой, чтобы повысить шансы на наступление беременности.
Если ваш доктор не назначил гистероскопию, можно обратиться к нему с этим вопросом и попросить добавить обследование в назначение перед ЭКО. Это право женщины.
Сделать гистероскопию по назначению врача можно совершенно бесплатно. Ее проводят в большинстве государственных больниц и поликлиник, а также на базе женских консультаций. Однако приготовьтесь к тому, что очередь на процедуру будет внушительной.
Если нужно сделать обследование быстрее, стоит обратиться в частную клинику, которая оказывает подобные услуги.
Стоимость может быть различной — от базовых 4-7 тысяч за диагностическую процедуру до 30 тысяч рублей за гистероскопию с РДВ и последующим гистологическим анализом тканей из полости матки.
Оптимальный вариант для женщины, планирующей ЭКО, – сделать гистероскопию у того доктора, который будет планировать протокол ЭКО.
Наиболее положительные отзывы у женщин об офисной гистероскопии, которую в диагностических целях можно пройти прямо в кабинете акушера-гинеколога на гинекологическом кресте. Это быстро, не больно и довольно информативно.
По словам женщин, которые прошли через эту процедуру, гистероскопия с выскабливанием существенно повышает шансы на беременность. Большинству женщин после неудачной попытки и последующей процедуры удается забеременеть во втором или третьем протоколе.
О том, каковы особенности гистероскопии перед ЭКО, смотрите в следующем видео.
Источник:
Эко после гистероскопии: когда можно делать?
Сегодня бесплодие становится все более актуальной проблемой у представителей женского пола. По статистике, женское бесплодие встречается в среднем в 19% случаев, более половины из этого числа сопровождается заболеваниями эндометрия. Одним из вариантов решения проблемы бесплодия является ЭКО (экстракорпоральное оплодотворение).
Но наличие у женщины внутриматочной патологии значительно снижает эффективность данной процедуры. При выборе метода выявления внутриматочных заболеваний специалисты останавливаются на гистероскопии – инвазивном исследовании полости матки. Этот метод служит «золотым стандартом» в диагностике патологии эндометрия.
О том, когда можно делать ЭКО после гистероскопии, можно судить только после получения результатов этого исследования.
По показаниям перед ЭКО женщине может быть назначена гистероскопия
Если обследование не назначили
Как уже говорилось, не всем женщинам, которым предстоит ЭКО, доктор рекомендует гистероскопию. Современный подход Всемирной Организации здравоохранения к этому вопросу несколько другой — в этой организации настоятельно рекомендуют проводить гистероскопию всем, кто идет на ЭКО. Во-первых, это улучшит протокол, поскольку исходной информации у врача-репродуктолога будет больше. Во-вторых, это позволит сэкономить пациенткам время и деньги. После неудачной попытки гистероскопию все равно придется делать, и лучше сделать ее перед первой попыткой, чтобы повысить шансы на наступление беременности.
Если ваш доктор не назначил гистероскопию, можно обратиться к нему с этим вопросом и попросить добавить обследование в назначение перед ЭКО. Это право женщины.
Стоимость
Сделать гистероскопию по назначению врача можно совершенно бесплатно. Ее проводят в большинстве государственных больниц и поликлиник, а также на базе женских консультаций. Однако приготовьтесь к тому, что очередь на процедуру будет внушительной.
Если нужно сделать обследование быстрее, стоит обратиться в частную клинику, которая оказывает подобные услуги. Стоимость может быть различной — от базовых 4-7 тысяч за диагностическую процедуру до 30 тысяч рублей за гистероскопию с РДВ и последующим гистологическим анализом тканей из полости матки. Оптимальный вариант для женщины, планирующей ЭКО, – сделать гистероскопию у того доктора, который будет планировать протокол ЭКО.
Отзывы
Наиболее положительные отзывы у женщин об офисной гистероскопии, которую в диагностических целях можно пройти прямо в кабинете акушера-гинеколога на гинекологическом кресте. Это быстро, не больно и довольно информативно.
По словам женщин, которые прошли через эту процедуру, гистероскопия с выскабливанием существенно повышает шансы на беременность. Большинству женщин после неудачной попытки и последующей процедуры удается забеременеть во втором или третьем протоколе.
О том, каковы особенности гистероскопии перед ЭКО, смотрите в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Гистероскопия – один из диагностических методов в гинекологии, который позволяет визуально оценить состояние полости матки пациентки. Он проводится под местным обезболиванием или под общим (внутривенным) наркозом с применением специального оптического прибора – гистероскопа.
Гистероскопия и ЭКО
Многие женщины интересуются, делать ли гистероскопию перед ЭКО. Во многих случаях данное обследование является обязательным.
- бесплодие невыясненной этиологии;
- признаки аномалий развития матки;
- повторяющиеся маточные кровотечения;
- привычное невынашивание;
- несколько неудачных попыток ЭКО в анамнезе.
Гистероскопия перед ЭКО обязательно проводится при подозрении на маточный фактор бесплодия. В этом случае диагностическая процедура может сразу же стать лечебной. Методика даёт возможность удалять некоторые образования в полости матки.
После проведения гистероскопии врач сразу же назначает лечение заболевания, снижающего фертильность. Если это миоматозный узел или полип, он удаляется. Если болезнь требует консервативной терапии, назначаются необходимые лекарственные препараты.
После окончания курса лечения проводится повторная гистероскопия перед ЭКО. Она нужна для оценки результата проведённого лечения. Если он удовлетворительный, тогда пациентка может вступить в протокол.
Особенности процедуры
При поиске причины бесплодия во многих случаях врач назначает диагностическую гистероскопию. Однако некоторые женщины бояться идти на процедуру и сомневаются, нужна ли гистероскопия перед ЭКО. Эта процедура действительно необходима, так как позволяет выявить заболевания, снижающие шанс успеха при проведении экстракорпорального оплодотворения.
- Полипы.
- Миоматозные узлы в полости матки.
- Гиперплазия эндометрия.
- Эндометриоз.
- Аномалии развития органа.
- Стриктуры, спайки, синехии в матке.
Гистероскопия матки перед ЭКО позволяет вовремя выявить эти заболевания и при необходимости тут же провести хирургическое лечение.
Процедура проводится с помощью специального оптического инструмента – гистероскопа. Она предусматривает использование анестезии для устранения болевых ощущений. Для диагностики патологии матки может использоваться офисная гистероскопия эндометрия. Перед ЭКО она проводится в амбулаторных условиях и не требует обезболивания и госпитализации.
Главными её особенностями являются:
- Отсутствие необходимости в общем наркозе.
- Отсутствие риска травматизации шейки матки
- Высокий профиль безопасности.
Гистероскопия после неудачного ЭКО назначается достаточно часто. Бывает так, что у женщины удаётся получить качественные яйцеклетки, они успешно оплодотворяются, но после переноса не происходит имплантации эмбриона в слизистую оболочку матки. В подобных случаях гистероскопия часто помогает установить причину неудач.
Проведение процедуры
В клиниках ВРТ при подозрении на патологию эндометрия многим пациенткам проводится гистероскопия перед ЭКО. На какой день цикла проводят диагностику? Чаще всего это 6-9 день цикла. В этот период эндометрий ещё тонкий и можно выявить большинство патологий.
Гистероскопия и ЭКО
Гистероскопия и ЭКО после этой манипуляции обсуждают на форумах по бесплодию. Женщин интересует, чем она может помочь, и когда можно делать ЭКО после гистероскопии?
Детальное изучение маточной полости поможет выявить мелкие спайки, полипы, которые на УЗИ не видны, но могут стать причиной неудачного ЭКО. Есть немало отзывов в интернете, когда после безуспешных попыток делали гистероскопию и находили незначительные изменения. А после их устранения женщины беременели после первого же протокола. Поэтому эта процедура перед ЭКО значительно повышает шансы забеременеть.
Причем, если женщина уже когда-то делала гистероскопию, это не означает, что повторная манипуляция бессмысленна. Если два года назад, во время исследования были рассечены синехии или удален полип, не означает, что они не могли возникнуть вновь. Поэтому при двух или трех безрезультатных ЭКО, репродуктологи советуют повторить процедуру.
Когда делать ЭКО после гистероскопии, решает врач. Это зависит от результата, полученного при исследовании. Если во время исследования, не было обнаружено никаких патологий, или была сделана только биопсия эндометрия, то в протокол можно вступать в последующем цикле, хотя репродуктологи советуют подождать, чтобы эндометрий полностью восстановился, ведь стресс после вмешательства, влияет на гормональный фон, что может неблагоприятно сказаться во время экстракорпорального оплодотворения.
Беременность после диагностической процедуры
Часто гистероскопия перед ЭКО либо в процессе поиска причин бесплодия выполняется не с лечебной, а с диагностической целью. В результате осмотра матки нередко оказывается, что никакие медицинские процедуры не требуются. Ведь вовсе не обязательно врач найдет внутри матки полипы, синехии или миому.
Современные гистероскопы имеют очень маленькие размеры. Трубка минимального диаметра вводится в матку без расширения цервикального канала. Процедура исследования маточной полости совершенно не травматична. Она не требует восстановления. Поэтому ЭКО после гистероскопии можно делать сразу. В реабилитационном периоде нет потребности.
Если же гистероскопия перед ЭКО выявила какие-то проблемы, ограничивающие возможность выполнения искусственного оплодотворения, может потребоваться лечение. Иногда оно консервативное, в иных случаях – хирургическое. В такой ситуации длительность реабилитации зависит от тяжести заболевания и выбранного метода лечения. Бывает так, что врач запрещает женщине беременеть в течение нескольких месяцев после проведения гистероскопии в связи с повышенным риском самопроизвольного аборта.
Снижает ли гистероскопия эффективность ЭКО?
Гистероскопия не снижает, а повышает эффективность ЭКО. Собственно, для этого процедура и проводится. Её выполняют именно для того, чтобы устранить препятствия на пути к достижению беременности.
В ходе манипуляции доктор может иссечб полипы, разрушить синехии или выполнить другие действия, которые приведут к формированию анатомически правильной маточной полости и улучшат состояние эндометрия. Операция может быть травматичной. В таком случае беременность невозможна до полноценного восстановления эндометрия. На это вряд ли уйдет более 2-3 месяцев. Затем проводится ЭКО, которое имеет гораздо больше шансов на успех.
Именно внутриматочные патологические процессы часто становятся причиной того, что беременность не наступает даже при переносе качественных эмбрионов. Ведь ЭКО влияет на множество этапов реализации репродуктивной функции (созревание яйцеклеток, оплодотворение, рост эмбриона до 3-5 дня), но имплантационные процессы врачи по-прежнему слабо контролируют. Поэтому без своевременного лечения болезней матки, в том числе гистероскопическим методом, беременность часто невозможна, либо вероятность её наступления гораздо ниже.
Таким образом, гистероскопия – эффективный метод лечения бесплодия. Негативных последствий для здоровья эта операция обычно не имеет. В умелых руках гистероскопия помогает женщине добиться желанной беременности.
Что такое гистероскопия
Если объяснять суть диагностической гистероскопии простым языком, то она сводится к осмотру матки (ее шейки, полости и устьев труб) с использованием оптических (оптико-волоконных) аппаратов (гистероскоп, гистерофиброскоп и гистерорезектоскоп).
В современной гинекологии гистероскопия перед ЭКО стала самым популярным эндоскопическим исследованием. Этот метод считается совершенно безопасным, не угрожает женскому здоровью и не мешает забеременеть. Это метод уникален тем, что он может обеспечить решение сразу нескольких вопросов по профилактике и нахождению неполадок в гинекологическом здоровье женщины. Данный оптический метод может использоваться в целях:
- хирургической;
- диагностической;
- контрольной.
Диагностическое исследование состоит в качественном осмотре матки.
При хирургическом исследовании нарушается целостность слизистой матки.
Контрольный метод проводится для оценки качества проведенного лечения.
Благодаря гистероскопии выявляются причины многих гинекологических патологий (воспалительные недуги, полипы эндометрия, бесплодие, кровотечение) и сразу же производится лечение выявленных патологий (удаляется полип, спайка и т.д.)
Зачем нужна гистероскопия перед ЭКО
Назначенная перед ЭКО гистероскопия позволяет заменить женщине сразу несколько неприятных процедур (например, выскабливание в условиях стационара). УЗИ , например, не способно выявить незначительные внутриматочные патологии. Метод же гистероскопии и его оптические возможности позволяют произвести:
- оценку проходимости цервикального канала;
- диагностику здоровья эндометрия;
- прижигание эрозий;
- биопсию шейки матки;
- рассечение спаек или внутриматочных перегородок;
- удаление полипов.
Также данный метод позволяет выбрать правильную схему протокола ЭКО и методику лечения для врача.
Гистероскопия перед ЭКО не обязательна но крайне полезна и желательна. Чаще всего данный метод используется с целью диагностики (офисная гистероскопия), но иногда он совмещается с небольшими хирургическими процедурами (выскабливанием).
Большинство женщин считает, что удачно проведенное ЭКО уже гарантирует результат по вынашиванию и рождению здорового ребенка в срок. Однако многие гинекологические патологии матери могу помешать успешному продолжению беременности и свести эту дорогостоящую процедуру на «нет».
Поэтому совершенно оправданно провести гистероскопию до того, как получен ряд отрицательных результатов подсадок эмбриона. Это максимально повысит шансы по благополучному вынашиванию и рождению ребенка.
После гистероскопии когда можно делать эко
катюньчик
Через сколько после гистероскопии можно делать ЭКО?
Девочки, всем приветик Подскажите, пожалуйста, через сколько после гистероскопии можно делать ЭКО? Всем спасибо. Читать далее →
Alina
Гистероскопия
Девочки, все ли делали гистероскопию перед ЭКО? Была одна попытка ЭКО к сожалению не удачная, у нас очень сильный мужской фактор, но врач настаивает на гистере.. показаний к ней у меня нет, но врач аргументирует свою настойчивость тем, что ЭКО у всех здоровых получается с ПЕРВОГО раза..  Читать далее →
Юлия
Гиперплазия , а точнее очаги железистой гиперплазии эндометрия
Девочки, делали гистероскопию диагностическую, не скоблили. Пришёл анализ, что найдены очаги железистой гиперплазии эндометрия. У кого было? Это мне снова надо делать гистеру ,но уже с чисткой и потом лечение? Или можно просто лечение? Подскажите плиз! Переживаю! В ЭКО – мама недавно ! Уже задумываюсь об ЭКО . Но теперь вот эта гиперплазия – преграда
Источник: https://www.BabyBlog.ru/theme/posle-gisteroskopii-kogda-mozhno-delat-eko
Что могут определить при гистероскопии
Назначая метод гистероскопии перед ЭКО, врач тем самым преследует цель подготовить эндометрий для максимально успешного экстракорпорального оплодотворения. Этот метод называется малоинвазивным, то есть максимально безвредным для здоровья женщины. Кроме того, как тщательно оценить состояние и качество слизистой матки, при этом эндоскопическом методе возможно одновременно произвести небольшие хирургические вмешательства по устранению препятствий закрепления эмбриона в маточной полости (доброкачественные новообразования, узлы, спайки и др.)
Благодаря данному малоинвазивному методу можно выявить такие виды патологий:
- гиперплазию, полипы или атрофические изменения эндометрия;
- врожденную патологию матки;
- аденомиоз;
- чужеродные предметы;
- внутриматочные синехии;
- субмукозные узлы.
Очень часто у женщин, страдающих бесплодием, встречается сразу несколько патологий гинекологических органов, которые реально выявить при исследовании.
Осложнения
Риск возможных осложнений гистероскопии минимален. Условно неблагоприятные явления данной манипуляции медики разделяют на механические и воспалительные. Возможно повреждение стенки матки гистероскопом, длительное маточное кровотечение, нарушение отхождения выделений, скопление крови внутри матки (гематометра), развитие воспалительных процессов женских половых органов.
При повышении температуры тела, интенсивных болях внизу живота, увеличении кровянистых выделений немедленно обратиться к специалисту.
Гистероскопия не только оправдана перед проведением ЭКО, но и позволяет значительно повысить качество искусственного оплодотворения. Соблюдение необходимых условий манипуляции поможет парам, страдающим бесплодием, испытать радость появления нового члена семьи.
Подготовка к исследованию
Существует ряд правил для подготовки к данному исследованию. Она включает и специальное обследование, и медикаментозное лечение. Перед гистероскопией необходимо тщательное обследование женщины, которое включает:
- гинекологический осмотр на кресле;
- флюорографию;
- исследование выделений (из влагалища, цервикального канала) на микрофлору и степень чистоты;
- анализ на определение глистных инвазий;
- УЗИ органов малого таза;
- общий анализ крови, определение группы крови и резус-принадлежности;
- исследование крови на опасные инфекции (сифилис, СПИД);
- другие виды исследований по показаниям (биохимия крови, анализ мочи, ЭКГ сердца, консультационный осмотр врачами других специальностей и т.д.)
Подготовка и проведение
Любая внутриматочная процедура может способствовать изменению нормальной микрофлоры вследствие нарушения шеечного барьера, повреждения эндометрия, стрессового состояния женщины во время проведения манипуляции. Всё это может способствовать развитию осложнений.
Гистероскопия не требует особой подготовки. Чтобы свести возможные неблагоприятные исходы до минимума, рекомендуется провести:
- общеклинические лабораторные исследования крови и мочи;
- определение группы крови, резус-принадлежности;
- исследование состояния системы свёртываемости;
- прохождение электрокардиографии и флюорографического обследования;
- взятие влагалищного мазка на предмет обнаружения патогенных микроорганизмов.
Возможность профилактической антибиотикотерапии следует обсудить с лечащим врачом. Данные доказательной медицины не подтверждают, что однократный приём антибиотика накануне процедуры поможет предотвратить инфицирование.
Процедуру проводят натощак. Необходимо отказаться от обильного ужина и не завтракать в день обследования, а также сократить до минимума приём жидкости. На протяжении суток до манипуляции нежелательно жить половой жизнью.
Контактные линзы и украшения лучше заранее оставить дома, а также не нужно накладывать макияж и курить перед процедурой. Если женщина опасается предстоящего обследования, имеет смысл спросить врача о возможном однократном приёме легкого успокаивающего препарата.
Манипуляция осуществляется подготовленным специалистом в условиях специализированного лечебного учреждения.
Перед гистероскопией женщина подписывает «Информированное добровольное согласие» на её проведение. Пациентка вправе не только ознакомиться с текстом документа, но и может задать врачу любые волнующие её вопросы.
Диагностическая эндоскопическая процедура требует общего обезболивания. Женщину вводят в кратковременный общий наркоз.
Время осуществления диагностической гистероскопии обычно не превышает получаса. После местного и общего обезболивания, специалист вводит расширители шейки матки, а затем гистероскоп в полость матки и осматривает внутренние стенки. Для сглаживания складок и повышения качества диагностики, матка наполняется стерильным физиологическим раствором. Перед извлечением гистероскопа жидкость из канала удаляется.
После процедуры отдельные женщины отмечают незначительные болезненные ощущения спазматического характера в надлобковой области, мажущие кровянистые выделения несколько дней после вмешательства. Поэтому врачи запрещают половые связи в этот период. После извлечения гистероскопа, пациентке рекомендуется несколько часов находиться в медицинском учреждении под наблюдением специалиста.
Время осуществления до ЭКО
Проведение гистероскопии информативно на 6-9 сутки месячного цикла, когда состояние эндометрия позволяет выявить наибольшее число заболеваний, препятствующих благополучному ЭКО. Вопрос о возможности ЭКО после процедуры гистероскопии решается строго индивидуально для каждой женщины.
В случае эндоскопического оперативного лечения, ЭКО будет эффективно лишь после нескольких месяцев. Необходимо время для восстановления эндометрия.
Если при гистероскопическом обследовании патологических процессов не выявлено, пациентке начинают подготовку к ЭКО. При нормальном состоянии слизистой оболочки матки, искусственное оплодотворение проводят после последующих месячных.
На какой день делают гистероскопию перед ЭКО
Чаще всего процедура гистероскопии проводится на 5-7 день цикла (пролиферативная фаза). Именно в это время слизистая матки менее всего подвержена кровоточивости.
В другое время проведение процедуры не рекомендовано по причинам:
- риска кровотечений;
- возможности осложнений;
- низкой информативности процедуры (из-за утолщения эндометрия).
Изредка процедура рекомендуется для проведения за 3-5 дней до начала месячных (в секреторной фазе).
Показания к гистероскопии перед ЭКО
Как и любое эндоскопическое исследование, гистероскопия имеет свои показания и противопоказания.
Данный метод может быть показан при:
- Нарушениях цервикального канала (участки сужения, инородные тела, полипы).
- Внутриматочных нарушениях (полипы, узлы, синехии, гиперпластические или дистрофические процессы, хронический эндометриоз).
- Нескольких неудачных попыток по ЭКО.
Противопоказания
Как бы хороша и результативна ни была гистероскопия, в ряде случаев ее поводить категорически нельзя.
Противопоказаниями для данного метода являются:
- Тяжелое состояние пациента при любых недугах (до полной компенсации состояния).
- Любые инфекционные недуги (из-за риска распространения инфекции в организме).
- Раковые образования на шейке матки (из-за риска распространения на окружающие ткани). Этому могут способствовать жидкие среды, используемые при манипуляции.
- Маточные кровотечения. При этом данная процедура будет иметь низкую результативность из-за наличия сгустков крови в матке.
- Патологии свертываемости крови (из-за риска мощных кровотечений после любых хирургических вмешательств).
- Менструация. Из-за низкой результативности исследования (плохой обзор) оно проводится не раньше 5-7 дня цикла.
- Воспалительные процессы в половых органах. При обострении хронических недугов этот метод не используется. Предварительно важно пролечить воспаления и снизить активность протекающих патологических процессов.
- Сужение (стеноз) шейки матки. Это может серьезно повредить целостность канала при введении эндоскопа.
Во всех подобных случаях гистероскопия проводится лишь по жизненным показаниям.
Восстановительный период
Первичное восстановление слизистой завершается на протяжении двух-трёх недель после манипуляции. Происходит заживление микроскопических повреждений эндометрия и цервикального канала. В этот период выделяются участки эпителия, сгустки крови и слизи.
Женщине не рекомендуется:
- выполнение спринцеваний;
- введение во влагалище тампонов, свечей и других приспособлений;
- посещение бани или сауны.
Полная реабилитация подразумевает формирование нового эндометрия, окончательное восстановление функций слизистой матки. Медики утверждают, что восстановление эндометрия после гистероскопии возможно через несколько месяцев, поэтому иногда рекомендуют на этот срок отложить проведение ЭКО.
Как проводится гистероскопия
Чаще всего перед ЭКО используют диагностическую гистероскопию . Процедура выполняется в гинекологической клинике или центре. Можно проводить манипуляцию и в амбулаторных условиях.
Ни одного разреза при этом исследовании не проводится. Оптическая аппаратура вводится в организм через влагалище.
Последовательность подобного исследования такова:
- Пациентка находится в гинекологическом кресле.
- Ранее эта операция проводилась без анестезии. Однако из-за болезненности, сейчас манипуляция производится с общим кратковременным наркозом (чаще внутривенно капельно). При противопоказаниям к внутривенному наркозу используется масочный наркоз.
- В редких случаях используются другие виды анестезий (эпидуральная, спинальная, эндотрахиальный наркоз).
- На протяжении исследования ведется мониторинг главных жизненных функций организма (сердечная деятельность, дыхание).
- Обработка наружных частей половых органов и поверхности бедер (внутренней) спиртовым раствором.
- Обнажение шейки матки с использованием вагинального зеркала.
- Введение зонда в полость матки с расширителями Гегара.
- Введение в полость специального состава, позволяющего рассмотреть аномалии матки.
После раскрытия цервикального канала введение гистероскопа.
- На мониторе поверхность матки увеличивается и идеально просматривается.
- При необходимости производятся микрооперации в полости (выскабливание слизистой матки, удаление полипов и др.)
- Изображение при манипуляции записывается на диск.
- По окончанию операции извлекается гистероскоп, и маточная шейка самопроизвольно закрывается.
- После выведения из наркоза за женщиной наблюдает анестезиолог не менее 2 часов.
- Обычно пациентка находится в стационарных условиях (от нескольких часов до 4 дней).
Экстракорпоральное оплодотворение – эффективная репродуктивная технология
Экстракорпоральное оплодотворение, или ЭКО, является одним из наиболее эффективных методов лечения бесплодия. Его применяют в том случае, когда у женщины выявлены заболевания, которые являются препятствием спонтанной беременности. Гистероскопии отводится важная роль в диагностике патологий.
При ЭКО оплодотворение яйцеклетки происходит вне женского тела. Ему предшествует стимуляция овуляции, получение яйцеклеток и их отмывание. Затем у мужчины получают эякулят, из которого выделяют сперматозоиды. Их помещают на питательную среду, где уже находится яйцеклетка.
Мужские половые клетки самостоятельно двигаются к ооциту, один из сперматозоидов оплодотворяет его. После оплодотворения яйцеклетку помещают в термостат, где и развивается эмбрион. На третий или пятый день его переносят в полость матки. Беременность наступает после имплантации эмбриона.
К сожалению, не во всех случаях ЭКО удаётся достичь желаемого результата с первого раза. Так, после первой попытки ЭКО беременность наступает примерно в тридцати процентах случаев. Это происходит по разным причинам. Одной из них является сопутствующая патология эндометрия, которая не была выявлена на этапе подготовки к ЭКО. Эту ситуацию можно исправить, если в комплекс диагностических обследований включить гистероскопию.
Как вести себя женщине после процедуры
После проведения процедуры женщине обычно рекомендуют такую линию поведения:
- принимать антибиотики по схеме, приписанной врачом;
- гигиеническое обмывание половых органов (дважды в день);
- ежедневно двукратное измерение температуры;
- при болезненных проявлениях использовать обезболивающие препараты, рекомендованные доктором;
- исключение купаний в ванной или водоемах (допустим лишь душ);
- исключение любых нагрузок (физических, психологических), половой жизни, тепловых процедур (сроком не меньше 2 недель);
- следить за видом и количеством выделений их половых органов.