Ультразвуковое исследование успешно используется в гинекологии уже более 50 лет. Это современный, информативный и эффективный метод диагностики множества патологий репродуктивной системы женщины. Комплексное гинекологическое УЗИ включает в себя сканирование матки, её придатков и яичников. Метод применяется для оценки состояния половых органов, околоматочного пространства и связок, поддерживающих матку.
Прием гинеколога — 1000 руб. Комплексное гинекологическое УЗИ — 1000 руб. УЗИ при беременности — от 1300 руб. Прием по результатам УЗИ или анализов — 500 руб (по желанию)
НАЖМИТЕ, ЧТОБЫ ЗАПИСАТЬСЯ НА ПРИЕМ, или анализы УЗИ
Показания для гинекологического УЗИ
Содержание статьи
Комплексное гинекологическое УЗИ проводится в целях профилактики и при наличии показаний. Профилактическое УЗИ рекомендовано проходить молодым женщинам минимум раз в год, а после 40 лет — дважды в год.
Показания для немедленного обследования девушек и женщин в любом возрасте:
- нерегулярный менструальный цикл (в том числе отсутствие месячных) или изменение его характера (обильные или скудные выделения, задержка менструации и т.д.);
- болезненные менструации;
- «внеплановые» кровотечения;
- частые боли внизу живота неизвестного происхождения;
- обильные слизистые или гнойные выделения с острым запахом;
- установление причины и терапия бесплодия;
- подозрение на патологию матки и яичников, например, аднексит, гидросальпинкс;
- подозрение на онкологию органов малого таза (миома, рак матки, рак мочевого пузыря);
- подозрения на врождённые аномалии развития;
- проверка проходимости маточных труб;
- инфекционно-воспалительные процессы в мочеполовой системе, например, цистит, ИППП;
- диагностика осложнений после родов или абортов;
- проведение ЭКО;
- угроза выкидыша, привычные выкидыши:
- хирургические вмешательства на матке, трубах, придатках;
- оценка положения внутриматочного контрацептива;
- беременность и контроль в скрининговые сроки — УЗИ плода;
- выявление осложнений беременности, замершей беременности.
Это минимальный набор показаний. По факту гинекологическое УЗИ нужно проходить при любом дискомфорте, связанном с половой сферой. Многие патологии протекают бессимптомно, появление первых признаков может говорить об уже затянувшемся процессе.
Показания к гинекологическому УЗИ
Направление на УЗИ обычно выписывает гинеколог, существует также профилактическая эхография. Основные показания для гинекологического УЗИ-сканирования – это:
- диспансеризация и профилактический осмотр;
- регулярные боль внизу живота;
- нерегулярный менструальный цикл (в том числе отсутствие месячных);
- подозрения на воспаления ОМТ;
- подозрения на заболевания матки и эндометрия;
- различные патологии яичников (киста, поликистоз, опухоль);
- оценка положения ВМС (если спираль не получается вынуть);
- диагностика и терапия бесплодия;
- подозрение на маточную или внематочную беременность;
- обследование опухолей, контроль их роста;
- диагностика осложнений после родов или аборта;
- проведение ЭКО.
Какие патологии выявляет УЗ-исследование
Возможности УЗИ действительно широки. А если учесть безопасность и доступность процедуры, сложно недооценить важность такого обследования.
УЗИ в гинекологии позволяет:
- выявить патологии органов женской мочеполовой системы на разных стадиях развития;
- изучить анатомические особенности органов, диагностировать врождённые аномалии развития;
- оценить эффективность терапии и состояние реабилитационного периода;
- оценить положение внутриматочной спирали, проконтролировать её установку и удаление;
- контролировать состояние пациентки и плода в период беременности во всех триместрах (скрининговое УЗИ);
- проведение динамического наблюдения за состоянием яичников и матки во время проведения ЭКО.
С помощью комплексного гинекологического УЗИ можно выявить множество состояний и патологий:
- беременность (маточная, внематочная — трубная, брюшнополостная);
- врожденные аномалии матки, яичников и маточных труб (двурогая матка, удвоение труб и др.);
- воспалительные процессы в матке и придатках;
- эндометриоз;
- гидро-, гемо- и пиосальпинкс — скопление в маточной трубе воспалительной жидкости, крови или гноя;
- осложнения после родов и абортов;
- злокачественные и доброкачественные образования;
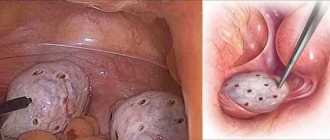
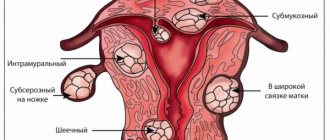
- миома матки и её стадия, состояние миоматозных узлов, влияние их на проходимость матки;
- кисты яичников различного вида (эндометриоидная, фолликулярная, лютеиновая);
- полипы эндометрия;
- перекрут ножки кисты яичника;
- скопление жидкости в малом тазу и фаллопиевых трубах.
Что показывает УЗИ сканирование у гинеколога?
Гинекологическое УЗИ широко используется для обследования женщин всех возрастов. Женщинам репродуктивного возраста медики рекомендуют делать один профилактический ультразвук раз в год (даже при отсутствии подозрительных симптомов).
У маленьких девочек и юных девушек эхография позволяет вовремя распознать и вылечить аномалии развития и расстройства репродуктивной системы. Для пациенток в период менопаузы ультразвук незаменим для выявления опухолей и других новообразований.
Ультразвук по направлению от гинеколога позволяет:
- выявить заболевания женских половых органов на разных стадиях;
- изучить анатомические особенности матки и придатков, распознать врожденные аномалии развития;
- оценить эффективность лечения и скорость восстановления;
- проконтролировать установку и удаление внутриматочной спирали;
- следить за состоянием будущей мамы и плода на протяжении беременности.
Гинекологическое ультразвуковое исследование показывает следующие заболевания и расстройства:
- врожденные аномалии матки, яичников и маточных труб (двурогая матка, удвоение труб и др.);
- миома матки и ее стадии;
- воспаления матки и придатков;
- эндометриоз;
- кисты яичников и их виды (эндометриоидная, фолликулярная и др.);
- скопления жидкости в малом тазу и фаллопиевых трубах;
- злокачественные опухоли;
- внематочная беременность любых видов.
Начиная с 5-7-й недели от зачатия ультразвук показывает плод в полости матки и позволяет установить факт беременности.
Когда проходить гинекологическое УЗИ: все варианты
Важно правильно выбрать день проведения процедуры. гинекологическое УЗИ в целях профилактики лучше проводить в первой половине цикла (на 3-5 день после месячных, но не позднее 7), чтобы максимально чётко визуализировать мелкие изменения.
При подозрении на опухоль или кисту идеальное время — сразу после менструации, на эндометриоз – вторая фаза цикла, на миому – дважды (в начале и в конце цикла). В экстренных ситуациях УЗИ проводится в день возникновения жалоб и как можно скорее.
Как проводится процедура
Существует несколько методик обследования матки и прилежащих органов), какой метод УЗИ выбрать, решает врач:
- Трансабдоминальный
(абдоминальное УЗИ матки, УЗИ шейки матки) – наружный способ сканирования через брюшную стенку. Женщина лежит на спине, врач наносит специальный гель на живот пациентке для улучшения проходимости УЗ-лучей и проводит осмотр с помощью датчика. Женщина не испытывает неприятных ощущений во время процедуры. Минусом метода является низкая информативность по сравнению с другими способами обследования этого органа. С его помощью можно выявить лишь грубое патологическое изменение. Обычно он применяется при общем осмотре, для девственниц и женщин, имеющих пороки развития влагалища. - Трансвагинальный
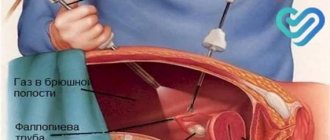
– путём введения внутриполостного датчика во влагалище. Женщина также занимает положение лёжа, согнув ноги в коленях. Врач надевает на датчик презерватив, наносит на него лубрикант для улучшения скольжения и минимизации неприятных ощущений во время введения датчика. Трансвагинальное УЗИ матки считается наиболее точным и информативным, поскольку аппарат находится в непосредственной близости к внутренним органам. Такой вид УЗИ противопоказан для девственниц и при пороках развития влагалища. - Трансректальный
– путём введения внутриполостного датчика (более тонкого, чем для ТВУ) в прямую кишку. Пациентка ложится набок и прижимает колени к телу. Врач надевает презерватив на датчик, так же наносит лубрикант и осторожно вводит через анальное отверстие. Пациентка может испытывать некоторый дискомфорт во время введения датчика. Такой способ УЗИ проводится в отдельных случаях, когда ТАУ оказалось недостаточно информативным, а ТВУ не может быть проведено по объективным причинам (девственность, атрезия (заращение), резкий стеноз (сужение) входа во влагалище и т.д.).
Дополнительно может назначаться детальное УЗ-исследование отдельных органов: УЗИ яичников, УЗИ придатков, УЗИ мочевого пузыря. А если есть подозрение, что в процессе затронуты другие органы, проводится комплексное УЗИ малого таза или УЗИ брюшной полости.
Разновидности гинекологического УЗИ
Независимо от назначения гинекологического УЗИ (обычное обследование или ведение беременности) диагностику делают 3 методами. Это трансабдоминальное, трансвагинальное и трансректальное исследования. Во время беременности используются только первые два способа. При медицинском обследовании применяют все виды ультразвука, в зависимости от возраста и физиологического состояния пациентки.
- Трансабдоминальное (наружное) сканирование.
Такой способ лучше всего подходит для общего осмотра у гинеколога. Делают его через низ живота, то есть брюшную стенку. Этот ультразвук для женщины комфортнее всего, он подходит для всех пациенток, но требует специальной подготовки. Во время беременности наружное сканирование применяют начиная с 12-й недели.
- Трансвагинальное (полостное сканирование).
При таком виде гинекологического ультразвука датчик УЗИ вводят непосредственно во влагалище (на инструмент обязательно надевается презерватив). Никакой боли пациентка не испытывает, но легкий дискомфорт почувствовать может.
Внутреннее сканирование незаменимо, когда нужно провести тщательную диагностику при подозрении на серьезные заболевания. В этом случае датчик находится максимально близко от матки и ее придатков, поэтому картинка на экран монитора выдается очень четкая. Полостное сканирование также применяют на ранних сроках беременности, когда плод слишком маленький и через слой кожи и подкожного жира его не разглядеть.
Однако трансвагинальная эхография не подходит для девственниц и для пациенток с маточными кровотечениями. В этом случае используют 2 другие разновидности ультразвука.
- Трансректальное сканирование.
Такой ультразвук делают с помощью особого датчика, который вводят в прямую кишку. Этот метод используют довольно редко. Он незаменим в тех случаях, когда необходимо очень тщательное обследование органов малого таза, но вагинальный ультразвук по каким-либо причинам невозможен. То есть при лечении девственниц и пациенток с кровотечениями.
Как подготовиться к процедуре
Подготовка зависит от способа, которым будет проводиться обследование.
Перед трансабдоминальным гинекологическим УЗИ
:
- За 3-4 дня исключить из употребления пищу, вызывающую метеоризм (чёрный хлеб, молочная продукция, газированные напитки, свежие овощи и фрукты и т.д.);
- При повышенной склонности к газообразованию за 1 день начать приём адсорбирующих препаратов (активированный уголь, смекта, эспумизан и т.д.);
- Отказаться от пищи за 7-8 часов до УЗИ. Больным сахарным диабетом разрешается лёгкий перекус (чай и сухарик);
- Кишечник должен быть пустым, поэтому накануне процедуры сходить в туалет. При склонности к запорам, поставить очистительную клизму;
- За 1 час до УЗИ выпить 1-1,5 литра негазированной жидкости.
Перед трансвагинальным гинекологическим УЗИ:
- Соблюдать вышеуказанную диеты;
- При повышенной склонности к газообразованию за 1-2 дня начать приём адсорбирующих средств;
- Кишечник и мочевой пузырь должны быть пустыми, поэтому непосредственно перед процедурой следует опорожнить их.
Перед трансректальным УЗИ:
- Соблюдение вышеуказанной диеты;
- При повышенной склонности к газообразованию за 1-2 дня начать приём адсорбирующих средств;
- За 8-9 часов очистить капсулу прямой кишки любым удобным способом (очистительная клизма, микроклизма, глицериновая свеча или слабительное средство).
УЗИ половых органов
Ультразвуковое исследование половых органов является наиболее распространенным методом обследования органов малого таза. Популярность метода связана с его безопасностью, безболезненностью, достаточной простотой и минимальной предварительной подготовкой.
Помимо УЗИ, для получения полного достоверного представления о возможных заболеваниях выделяют следующие диагностические процедуры:
- объективный осмотр врача-специалиста и сбор анамнеза;
- лабораторная диагностика (исследование анализов крови, мочи, мазков, семенной жидкости и др.);
- рентгенологическая (в том числе рентгеноконтрастная) диагностика;
- получение послойного изображения внутренних органов (компьютерная томография);
- исследование тканевого материала (биопсия);
- исследование стенок и полостей внутренних органов (эндоскопия).
Научные разработки второй половины XX века дали возможность применять ультразвуковые волны в медицине. Анатомическое расположение половых органов внутри полости таза значительно затрудняет их мануальное обследование, а рентгенологические обследования в данном случае могут быть достаточно сложными и вызывать развитие нежелательных осложнений.
Ультразвук позволяет без разрезов и введения контрастных веществ заглянуть в ткани внутренних органов, оценить их анатомические особенности, сделать выводы о развитии патологического процесса. Все это делает УЗИ одним из незаменимых и первоочередных исследований.
Также УЗИ является необходимым диагностическим мероприятием после аборта, родов или хирургического вмешательства. При обследовании беременных женщин УЗИ проводят 3 раза (по 1 разу в каждом триместре).
Для профилактики заболеваний половых органов рекомендуется их ультразвуковое исследование 1-2 раза в год.
УЗИ органов малого таза проводится несколькими клиническими способами:
Трансабдоминальное исследование — проводится ультразвуковым датчиком через переднюю брюшную стенку. Данное обследование результативно только при полном мочевом пузыре, поэтому для подготовки к нему за час до процедуры необходимо выпить 1-1,5 литра жидкости. Недержание мочи может служить относительным противопоказанием к данному виду УЗИ.
Трансвагинальное исследование — проводят женщинам с использованием специального влагалищного датчика. Этот способ не требует наполнения мочевого пузыря и является более информативным.
Трансректальное исследование — чаще проводят мужчинам для исследования репродуктивных органов и предстательной железы. Накануне процедуры рекомендуется постановка очистительной клизмы и прием энтеросорбентов при повышенном газообразовании.
Норма показателей при обследовании матки
В норме внешний контур матки должен иметь чёткие, ровные границы. В противном случае это свидетельствует о воспалении окружающих тканей и возможном развитии патологии. Форма матки – грушевидная. Положение органа – наклон вперёд. Однако наклон назад не означает патологию, в этом случае лишь возможны осложнения при беременности и родах.
Размеры до менопаузы:
| Длина | 45 – 67 мм |
| Ширина | 46 – 64 мм |
| Толщина | 30 – 40 мм |
Размер матки после менопаузы может значительно измениться, процесс трансформации происходит в течении 20 лет:
| Длина | 42 мм (максимум) |
| Ширина | 44 мм |
| Толщина | 30 мм |
Стенки матки должны быть однородными по структуре. Структура и толщина эндометрия изменяются на протяжении цикла:
| Около 4 дней | 3 – 9 мм |
| 5 – 15 день | 3 – 15 мм |
| Вторая половина цикла | До 20 мм |
Норма показателей при обследовании яичников
| Контур | Неравномерный, бугристый, чёткий |
| Структура | Однородная с включениями до 6 мм (фолликулы) и до 25 мм посредине цикла (созревший фолликул) |
| Длина | 20 – 37 мм |
| Ширина | 18 – 30 мм |
| Толщина | 14 – 22 мм |
| Объём | 20 – 80 мм3 |
Норма показателей при обследовании фаллопиевых труб
В норме на УЗИ не визуализируются, иначе – признак патологии.
Норма показателей при обследовании шейки матки
| Структура | однородная |
| Контур | ровный, чёткий, без искривлений |
| Длина | 30 – 40 мм |
| Цервикальный канал | до 3 мм, содержит слизь |
Норма показателей при обследовании позадиматочного пространства
Возможно наличие нескольких миллилитров жидкости в середине цикла, после овуляции.
Патологические показатели: когда потребуется лечение у гинеколога
Для постановки диагноза врач не полагается исключительно на полученные данные сонографии. Специалист назначает сдачу дополнительных анализов, с помощью которых может подтвердить или опровергнуть подозрение на патологию.
| Признаки на УЗИ | Возможные патологии |
| Отклонение матки от нормальных положений, жидкость в позадиматочном пространстве | Спаечный процесс, воспаление |
| Новообразования в полости матки (нередко увеличивается размер органа) | Киста, миома, полипы |
| Утолщение эндометрия | Гиперплазия |
| Визуализирующиеся фаллопиевы трубы | Воспаление, внематочная беременность, развивающаяся в этой зоне |
| Размытые участки контуров матки | Воспалительный процесс |
| Неровные контуры матки | Миома, рак или другой вид опухоли |
| Неоднородная структура цервикального канала или его беспричинное расширение | Инфекционно-воспалительный процесс |
| Искажённый контур яичников | Воспаление |
| Увеличенный размер яичников | Поликистоз, единичное новообразование |
В расшифровке гинекологического УЗИ обязательно присутствуют термины по эхогенности. Что такое эхогенность можно узнать на нашем сайте в разделе Услуги — УЗИ.
Альтернатива исследования
Гинекологическое обследование может быть проведено несколькими способами: УЗИ, гистероскопия, лапароскопия, компьютерная и магнитно–резонансная томография и т.д.
Альтернативные методы подбирают для каждого конкретного гинекологического заболевания. Универсальным методом исследования является именно УЗИ. Ценность и популярность метода, по сравнению с другими, подтверждается следующими положениями:
- высокая достоверность и информативность полученных результатов (85-100%);
- неинвазивность;
- безболезненность;
- простота и доступность метода;
- оценка состояния органов в «реальном времени», благодаря чему можно диагностировать даже острое заболевание, не прибегая к пункции заднего свода влагалища и биопсии;
- безвредность (в отличие от рентгена, УЗИ основано не на опасном излучении, а на законах распространения звуковой волны);
- относительно небольшая стоимость исследования.
Дополнительно с гинекологическим УЗИ рекомендуется проходить УЗИ молочных желез с детальным обследование регионарных узлов. Так как патологии матки и груди у женщин тесно связаны.