Показания и противопоказания
Процедура пункции яичников назначается пациенткам, лечение бесплодия которых проводится с помощью экстракорпорального оплодотворения. Существует еще целых ряд несвязанных с ЭКО случаев, когда пункция нужна. Однако в рамках этой статьи они не будут рассмотрены как интересующие. Одним из условий получения яйцеклеток методом пункции является отсутствие противопоказаний этой процедуры.
Пункция яичников – это миниоперация, проводимая в операционной комнате с анестезиологическим и прочим оборудованием. Противопоказанием может быть недопустимость общего наркоза, аллергические реакции на используемые препараты, чрезмерное кистозное образование кисты яичника, заболевания, препятствующие проведению операции.
Осложнения после ЭКО
Любая процедура, которая проводится без подготовки или неопытным специалистом, может иметь негативные последствия. Касается это и ЭКО. Так, стимуляция овуляции иногда приводит к гиперстимуляции. В результате может развиться асцит – скопление жидкости в брюшной полости.
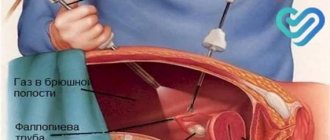
Осложнения иногда возникают и после такой простой процедуры, как пункция фолликулов. Отзывы некоторых пациентов имеют пугающий характер – жуткие боли, обильные кровотечения. Всё потому, что во время прокола фолликула могут быть затронуты и другие органы малого таза.
Не менее распространённым последствием искусственного оплодотворения является инфекция. Основная причина – халатность врачей, нестерильные условия.
Поэтому выбирать клинику для ЭКО необходимо очень тщательно. И если такая манипуляция, как пункция фолликулов, отзывы пациентов имеет негативные, то и больницу, которая её проводит, стоит обойти стороной.
Подготовка к пункции
Получение яйцеклеток может производиться как для непосредственного оплодотворения, так и для забора генетического материала для криохранения. Размороженные яйцеклетки также используются для ЭКО. Вероятность успеха в этой программе повышается, если в оплодотворении участвует сразу несколько яйцеклеток.
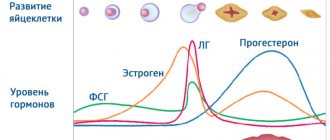
Во время нормального менструального цикла в яичниках женщины созревает одна яйцеклетка. Чтобы одновременно получить сразу несколько ооцитов предварительно проводят гормональную симуляцию суперовуляции. Количество ооцитов, получаемых путем пункции, зависит от индивидуальных показаний пациентки, а также от избранного врачом протокола ЭКО. Репродуктивные способности женщин различаются. Они зависят от возраста, состояния здоровья, наследственных факторов. По-разному реагируют на женщин и гормональные инъекции. У некоторых одновременное созревание достаточного количества яйцеклеток не происходит.
Гормональные инъекции назначаются врачом. Используется комплекс препаратов, дозировка которых и режим введения описывается схемой стимуляции. Для каждой пациентки подбирается индивидуальная схема, предполагающая список препаратов и периоды их введения. При составлении схемы учитывается:
- возраст женщины,
- ее репродуктивные особенности и ресурсы,
- диагностированные причины бесплодия.
Период стимулирования суперовуляции длится от одной до трех недель. В некоторых случаях инъекции могут быть заменены на пероральные средства (таблетки).
Полезное видео
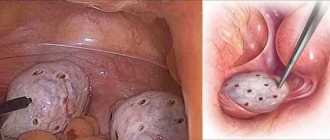
Пункция яичников возможна до момента наступления естественной овуляции. Пик роста фолликулов оценивается при помощи УЗИ. Процедуру извлечения яйцеклеток (пункцию) назначают, когда доминантный фолликул достигает размера 16-20 миллиметров. Слишком большие фолликулы зачастую становятся кистами, но это не становится противопоказанием для пункции. Процедура получения яйцеклетки в таком случае остается стандартной. При пункции кисты снижается вероятность получения полноценной здоровой яйцеклетки. Но процент успешных пункций все же велик.
Врач-репродуктолог определяет время проведения пункции. Очень важно, особенно в случае кистозных фолликулов, определить его максимально точно. Для этого нужно периодически проводит ультразвуковое исследование и следить за ростом фолликулов, их реакцией на используемые гормональные препараты. Сравнивая результаты с прошлыми сканограммами, врач также определяет количество увеличивающихся в размере фолликулов. Перед пункцией пациентки проходят комплексное и специальное медицинское обследование, включающее в себя анализы крови, УЗИ, электрокардиограмму, осмотр терапевта. В обязательном порядке сдается анализ флоры влагалища и цервикального канала, мазок на исследование заболеваний передающихся половым путем.
За 3-4 дня до процедуры исключаются половые акты, посещение сауны, прием всех видов алкогольных напитков.
За 1-2 дня до назначения пункции пациентке нужно отказаться от продуктов, способствующих газообразованию в кишечнике. В основном это продукты с высоким содержанием клетчатки, а также сладости. За три-четыре часа перед процедурой отменяется питье воды и любых жидкостей.
Обезболивание
Есть два типа обезболивания этой процедуры:
- общая анестезия при помощи маски;
- внутривенный наркоз.
Местный тип не предусмотрен. Решение принимается совместно, но ответственность все же лежит на вас. Доза не так велика, наркоз кратковременный, поэтому сильного вреда он вам не причинит.
Ориентироваться при решении нужно на вашу впечатлительность, готовность терпеть боль до конца (может быть болезненно), болевому порогу и психологической готовности к операции.
В любом случае это вмешательство и будет производиться нарушение целостности тканей. Реально оценивайте ситуацию.
ВАЖНО! Если вы решили отказаться от наркоза, а в процессе вмешательства передумали – ничего страшного, доктор может вам ввести его.
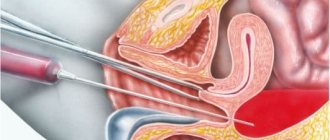
Как происходит операция
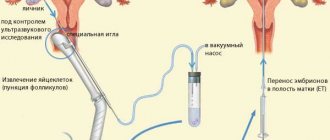
Общая анестезия, используемая при пункции фолликулов, гарантирует отсутствие каких-либо ощущений. Правильнее, если пациентка будет воспринимать эту операцию, не как хирургическую, а как кратковременную манипуляцию, чем она собственно и является. Никаких разрезов и швов после нее не остается. Общий наркоз в данном случае необходим для отключения двигательных и рефлекторных функций пациентки, которые могут помешать точности попадания иглой в ооцит. Для пациенток процедура выглядит как погружение в анестезию и выход из нее. Сама операция длится 10-20 минут, во время которых врач вводит трансвагинальную пару (головку аппарата УЗИ и иглу-манипулятор), производит прокол и извлечение содержимого фолликулов.
В стандартной практике врачи пытаются получить сразу много яйцеклеток, которые могут быть оплодотворены и заморожены уже на стадии эмбриона. Наличие нескольких оплодотворенных яйцеклеток многократно увеличивает успех ЭКО, поскольку не каждая трансплантация заканчивается беременностью. Если понадобятся повторные попытки, то используются ранее замороженные эмбрионы и повторная пункция не нужна.
Способы увеличения шансов на оплодотворение
Увеличение возможности удачного ЭКО можно осуществить следующими путями:
- усиление активности и продукции сперматозоидов (прием БАДов хорошего качества, витаминов, сбалансированного питания или же специально назначенных лекарственных препаратов);
- насыщения будущей мамы аналогичными полезными веществами (строго по назначению специалиста);
- полное соблюдение лабораторных условий процесса (это уже зависит от квалификации клиники и лаборантов, ответственных за оплодотворение).
Послеоперационный период и восстановление
Женщинам, которым предстоит процедура отбора ооцитов, не стоит беспокоиться. Не стоит бояться и болевых ощущений, поскольку максимум, что ощущается, – это введение анестезиологом катетера в вену. Выход из состояния наркоза происходит несколько часов, которых пациентка проводит в клинике. На этом этапе ощущается рассеянное внимание, слабость, легкое головокружение. Эти расстройства быстро проходят, поэтому пациентка обычно отправляется домой. Рекомендуется сопровождение родственников или близких, поскольку в крови еще присутствуют препараты наркоза, а под их воздействием запрещается управление автомобилем.
Манипуляции при получении яйцеклеток малотравматичны, поэтому серьезных болевых ощущений в послеоперационный период чаще всего нет. Могут быть тянущие боли при движении, небольшие следы крови на белье. Лечащий врач может назначить обезболивающие и противовоспалительные препараты в первое время.
Осложнения после пункции встречаются очень редко. Но все же, если пациентка ощущает сильные боли внизу живота, вестибулярные расстройства, чрезмерную слабость, – необходимо срочно обратиться к врачу. Чаще всего это симптомы внутреннего кровотечения. Соблюдение всех правил проведения данной процедуры сводят вероятность такого осложнении к очень низкой.
После пункции в течение первых нескольких дней у пациенток возможна гиперстимуляция яичников. Этот синдром сопровождается тошнотой, болевой чувствительностью внизу живота, вздутием. В отдельных случаях организм реагирует рвотой, задержками мочеиспускания, запорами или диареей. О наличии таких симптомов необходимо сообщить врачу.
Первые сутки после операции пациентке рекомендуется провести лежа. Лучше всего поспать, не заниматься домашней работой, не поднимать ничего, нагибаться лишний раз.
Процедура донорства
В современное время каждая пара, имеющая проблемы с зачатием ребенка может обратиться к медицинским технологиям и осуществить свою мечту. Один из важнейших аспектов в решении данной проблемы – процедура донорства яйцеклеток. Женщина, решившая стать донором не подвергает свой организм сильным или длительным изменениям, не наносит вреда здоровью. Кроме того, она помогает решить по-настоящему трудную и очень важную задачу. Крайне актуальные вопросы, пугающие будущих доноров – что такое донорская яйцеклетка? как это происходит?
Что делают с извлеченными яйцеклетками?
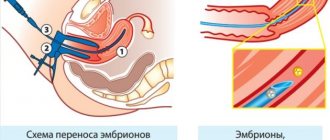
При помощи микроскопа в жидком содержании фолликулов находят яйцеклетки, отмывают и переносят в чашку Петри с подготовленной питательной средой. Помещенные в инкубатор, они будут ожидать скорого оплодотворения сперматозоидами. В зависимости от выбранного метода в дальнейшем производят оплодотворение invitro (в стекле) или ИКСИ (интроцитоплазмическая инъекция сперматозоидов). Эмбрионы культивируются в лабораторных условиях.
Культивация длится от двух до пяти дней, после чего один или пара эмбрионов трансплантируются в матку, а остальные (если они есть) подвергаются криоконсервации и могут быть использованы в дальнейшем. Это означает, что уже всего через несколько дней после пункции пациентке предстоит еще одна процедура – перенос эмбриона в матку.
В каких случаях проводится?
Есть множество причин, по которым женщина не может забеременеть, при этом яичники функционируют нормально.
Сюда относится:
- непроходимость маточных труб (в результате не леченных и перешедших в хроническую форму воспаления и простуды органов малого таза);
- нарушения гормонального фона (когда репродуктивные органы, в целом, работают исправно, но к ним поступает недостаточный гормональный импульс для активизации процессов);
- гипофункция, или удаление части яичника (в таком случае фолликулы созревают, но их очень мало, и шанс, что какая – то будет оплодотворена, практически равен нуля);
- частичное «изнашивание» или повреждение эндометрия (внутриматочной оболочки), из-за частых абортов или других оперативных вмешательств);
- со стороны отца – это может быть недостаточная активность сперматозоидов.
В целом, ни одна из вышеперечисленных, не является препятствием к рождению ребенка. Все они корректируются при помощи современной медицины, методом ЭКО.
ИНТЕРЕСНО! Биологическая несовместимость (когда организм обоих родителей функционирует нормально, но в теле женщины происходит отторжение чужеродной белковой фракции партнера) не является препятствием к проведению оплодотворения in vitro.