Во время вынашивания ребенка состояние беременных постоянно контролируется докторами и за весь период беременности женщины проходят большое количество обследований, сдают множество анализов. Благодаря своевременно полученным результатам, можно обнаружить различные патологии и болезни, которые находятся в начальных стадиях, что позволяет сразу же заняться лечением или госпитализировать беременную для предотвращения возможных осложнений.
- Что такое и для чего делают
- Безопасность процедуры
- Кому назначают
- На каком сроке делают
- Как проводится
- Нормы и расшифровка результатов
Сегодня мы рассмотрим описание такого исследования, как цервикометрия, которое часто осуществляется при беременности, а также узнаем, как проводят данную процедуру специалисты.
Показания к проведению
Биометрия шейки матки назначается комплексно с простым ультразвуковым скринингом на 20–22 неделе. Измерение назначается для профилактики преждевременных родов. Но если существуют соответствующие показания процедура назначается независимо от срока. Если присутствует угроза выкидыша, процедуру проводят начиная с 11 недели.
- Беременность, осложненная многоплодием.
- Болезненные ощущения внизу живота.
- Маточный гипертонус.
- Частые позывы к мочеиспусканию.
- Дискомфорт и болезненность во влагалище.
- Прогестероновая недостаточность.
- Маточное кровотечение.
- ИЦН при беременности (истмико-цервикальная недостаточность).
- Аномальное строение половой системы.
- Швы на детородном органе.
- Самопроизвольные выкидыши в анамнезе.
- Хирургические вмешательства на матке.
Если в анамнезе жизни родильницы имеется один выкидыш, то риск повторного самоаборта составляет 5%. При втором и последующем – 20%.
При осложненной беременности акушер-гинеколог может назначить дополнительные обследования, одним из которых является – цервикометрия.
Кому назначают
Цервикометрия показана к проведению в следующих случаях:
- Если предыдущая беременность закончилась преждевременной родовой деятельностью, либо же случился поздний выкидыш.
- Если существуют предпосылки невозможности удерживать плод, такая патология называется истмико-цервикальной недостаточностью.
Важно! Истмико-цервикальная недостаточность является довольно частым осложнением, которое может развиваться, если у женщины существует недостаток гормонов, что часто может приводить к прерыванию беременности.
- Беременность является многоплодной.
- У женщины проводились операции шейки матки.
- На шейку матки были наложены швы.
Очень важно проводить цервикометрию женщинам, которые имеют первую беременность, для того чтобы оценить состояние шейки матки и убедиться в том, что не происходит ее раскрытия.
С помощью данной процедуры можно еще раз провести обследование половых органов и оценить как развивается плод.
Узнайте, можно ли делать флюорографию при беременности.
Таблица норм
Проводить цервикометрию, могут только высококвалифицированные специалисты, которые разбираются в медотологии. При беременности норма, может варьироваться в зависимости от срока.
| Срок в неделях | 10–14 | 15–19 | 20–24 | 25–29 | 30–34 | 35–40 |
| Средняя длина в зависимости от срока | 35.4 | 36.2 | 40.3 | 41 | 36.4 | 28.6 |
| Вторая и последующие беременности | 35.6 | 36.7 | 40.1 | 42.3 | 36.3 | 28.4 |
| Первая беременность | 35.3 | 36.5 | 40.4 | 40.9 | 35.8 | 28.1 |
| Показатели нормы | 28–45 | 30–48 | 32–48 | 34–49 | 34–43 | 20–37 |
Если необходимо отслеживание размеров в динамике, проведение цериквометрии можно проводить неограниченное количество раз. При соответствующих показаниях процедуру рекомендуется повторять 2–3 раза в неделю.
Длина шейки матки с увеличением срока укорачивается, это связано с увеличением размеров плода. Длина шейки менее 25 мм, считается недостаточной, а если она менее 15 мм, то это является тревожным сигналом. Низкие показатели свидетельствует об угрозе преждевременных родов.
Как часто можно делать цервикометрию при вынашивании ребенка?
При угрозе выкидыша, биометрию систематически повторяют для контроля показателей в динамике. Частота проведения манипуляций зависит от состояния: шейки матки, роженицы, плода. На репродуктивный орган, накладывают швы.
Подробное описание исследования
Цитология (греч. <�цитос> — клетка, <�логос> — наука) — наука о клетке. Изучает строение и функции клеток, их связи и отношения в органах и тканях, исследует клетку как важнейшую структурную единицу живого. Диагноз цитолога может звучать «атипические клетки не обнаружены» — это норма. Атипические клетки – это измененные по форме, размерам, строению ядер клетки. Изменения могут быть вызваны злокачественным процессом или воспалением.
Цитологический метод исследования является одним из наиболее точных методов диагностики патологии шейки матки (предраковых и раковых процессов). Мазки на цитологическое исследование соскоба шейки матки должны браться у всех женщин старше 18 лет независимо от клинических данных. Частота цитологического исследования определяется врачом — гинекологом (не реже 2 раз в год). Материал для цитологической диагностики получают различными способами (аспирацией и соскобом содержимого заднего свода влагалища, шейки матки или получением мазка-отпечатка). При наличии клинически выраженных патологических изменений шейки матки клеточный материал берется прицельно. Взятые клетки с определенного участка шейки матки распределяют и фиксируют на стекле.
Цитологический скрининг рака шейки матки представляет собой комплекс организационных и медицинских мероприятий, направленных на раннее выявление предопухолевых и опухолевых заболеваний этой локализации. По Клиническим рекомендациям Минздрава РФ (2017г) женщины 21 — 29 лет обследуются 1 раз в 3 года, с 30 до 69 лет — ежегодно, при трехкратном получении нормального мазка (3 года подряд) обследование проводится далее раз в 3 года. Женщинам старше 69 лет скрининг не требуется, если результаты двух последних исследований были отрицательными. Рак шейки матки по распространенности занимает 3-е место среди всех злокачественных опухолей у женщин (после рака молочной железы и толстой кишки). Он встречается у 15-25 из 100 000 женщин. К факторам риска развития рака шейки матки относятся следующие: инфицирование вирусом папилломы человека (онкогенные серотипы 16, 18, 31, 33, 45 и т.д.), курение, хламидийная или герпетическая инфекция, хронические воспалительные гинекологические заболевания, длительное применение противозачаточных препаратов, случаи рака шейки матки в семье, раннее начало половой жизни, частая смена половых партнеров, недостаточное поступление с пищей витаминов А и С, иммунодефициты и ВИЧ-инфекция. Для приготовления обычного мазка на цитологию и определения атипии не применяются фиксаторы и используются простые красители. Исследуется соскоб, полученный при помощи специальной цитощетки из эндоцервикса и экзоцервикса . В мазок должен попасть материал из зоны трансформации. При выполнении мазка на онкоцитологию также могут быть выявлены признаки инфекции, патологии эндоцервикса и эндометрия. При правильном заборе материала в препарате обнаруживается оба типа эпителия. Адекватным считается мазок, содержащий 8-12 тыс. клеток многослойного плоского эпителия (включая клетки метаплазированного эпителия); Количество клеток эндоцервикального эпителия и/или метаплазированного эпителия (из зоны трансформации) должно быть не менее 10 клеток (одиночных или в кластерах). Если более 75% клеток многослойного плоского эпителия покрыто эритроцитами, лейкоцитами и т.д., то качество мазка считается неудовлетворительным.
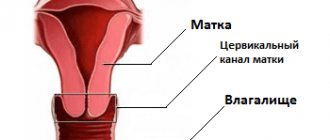
Укорачивание шейки
Судить о том что шейка матки укорочена, можно если ее длина менее 25 мм. В медицинской практике, показатель 25–30 мм является границей между нормой и патологией. Существуют случаи когда низкие показатели являются нормой, это случается если индекс массы тела родильницы ниже нормы. Не стоит паниковать, это не свидетельствует о развитии преждевременных родов.
Чтобы удостовериться в наличии патологии, специалисты должны прослеживать изменение длины в динамике. А также важно обращать на любые негативные симптомы: схваткообразные или тянущие боли внизу живота, кровянистые выделения из половых путей. Если такие факторы диагностируются в комплексе, то специалисты принимают меры по сохранению беременности.
При угрозе прерывания беременности, на репродуктивный орган накладывают швы, которые удаляются только к 38 неделе. На более поздних сроках, производится установка влагалищного кольца, которое способствует снятию нагрузки на матку и сохранению плода. Кроме того, некоторым женщинам назначается пероральный прием прогестерона.
Что такое и для чего делают
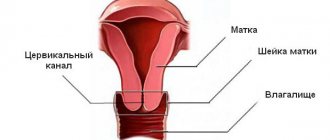
Цервикометрия относится к ультразвуковому исследованию, позволяющему измерить длину шейки матки при беременности и оценить данный показатель, сравнивая норму по неделям. Такое ультразвуковое исследование необходимо для того, чтобы оценить риск возникновения преждевременной родовой деятельности. При выявлении каких-либо отклонений, доктора смогут вовремя начать лечение, сохранить плод и предотвратить возникновение возможных осложнений.
Знаете ли вы? Первые УЗИ в медицинских целях были проведены в 1920-х годах для лечения различных заболеваний, а в качестве диагностического метода УЗИ стали применять немного позже, с 1947-го года, первым такое исследование провел К.Т. Dussik.
Во время исследования доктор должен определить:
- Существуют ли у беременной швы и где они располагаются.
- Существует ли наличие плодных оболочек в цервикальном канале.
- Расширенный или нет цервикальный канал.
- Размеры и длину цервикального канала.
Подготовка
Цервикометрия – простое обследование, которое требует особой подготовки. Все манипуляции проводятся на пустой мочевой пузырь, поэтому его рекомендуется опорожнить заранее. Кроме того, в кишечнике не должно быть, скопившихся газов.
Чтобы избавиться от вздутия перед обследованием, необходимо за двое суток до проведения процедуры, исключить из своего рациона пищу, вызывающую повышенный газообмен: хлеб и другая выпечка, молочные и кисломолочные продукты, фрукты, ягоды, овощи.
Перед проведением всех манипуляций, пациентка может поесть, но неплотно.
Как проводят процедуру
УЗИ – метод проведения
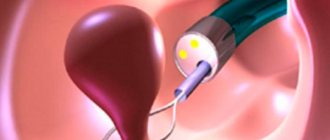
Сама процедура проводится двумя способами: трансвагинальным и трансабдоминальным. В обоих случаях используется обычный аппарат УЗИ.
- Трансвагинальный – введение датчика УЗИ во влагалище.
- Трансабдоминальный – процесс измерения проводится наружно через живот женщины.
Провести необходимые замеры трансабдоминально иногда невозможно, поскольку мочевой пузырь мешает полностью осмотреть репродуктивные органы пациентки. Именно поэтому гинекологи рекомендуют проводить трансвагинальное обследование. Несмотря на способ проведения процедуры, она не приносит никакого вреда роженице и плоду.
Если каких-либо осложнений после проведения процедуры не зафиксировано, это позволяет судить о ее безвредности для будущей матери и плода.
Обычно обследование проводят 2–3 раза, но если существуют показания, возможно, ее повторение неограниченное количество раз. Кроме того, женщине рекомендуется посетить кабинет патологии шейки матки.
Расшифровка результатов цериквометрии
В процессе проведения цериквометрии, оценивается степень зрелости органа, результаты которых исчисляются в баллах.
| Симптом | 0 баллов | 1 балл | 2 балла |
| Структура органа | Структура плотная | Мягкая, наблюдается уплотнение в зоне внутреннего зева. | Мягкая |
| Длина | Более 20 мм | 10–15 мм | Длина меньше 10 мм |
| Проходимость канала | Зев сомкнут, но пролабирует на 1 палец | Зев сомкнут, но один палец спокойно пролабирует | Зев приоткрыт и пропускает 2 пальца |
| Расположение органа | Сзади | Спереди | Посередине |
После этого все полученные баллы суммируются и специалист, может определить состояние репродуктивного органа женщины и снизить риск преждевременных родов.
- 0–3 балла – незрелая.
- 4–6 баллов – созревающая.
- 7–10 – зрелая.
До 37 недель, репродуктивный орган должен оставаться в незрелом состоянии. После этого срока, он постепенно переходить в зрелое состояние. Если после 38 недель, шейка не сформировалась, то речь идет о патологии, препятствующей естественному родоразрешению. Такое отклонение от нормы требует: контроля, коррекции. Специалистам придется подбирать метод родоразрешения, поскольку из-за неготовности организма, женщина не сможет родить самостоятельно.
Профилактические мероприятия
При исключении угрозы преждевременных родов, особое значение имеет – профилактика ИЦН (истмико-цервикальная недостаточность). Как показывает статистика, эта патология возникает на фоне нескольких раздражающих факторов:
- нехватка прогестерона;
- травматизация шейки матки;
- аборты и выкидыши в анамнезе;
- швы на детородном органе;
- психологические стрессы и нервные потрясения;
- маточное кровотечение;
- особенности строения репродуктивной системы;
- аномальная структуризация маточных тканей;
- воспалительный процесс в мочеполовой системе женщины.
Чтобы избежать угрозы преждевременных родов, необходимо по максимуму исключить раздражающие факторы из жизни женщины. Кроме того, специалисты рекомендуют придерживаться определенных рекомендаций:
- избегать повышенных физических нагрузок;
- нормализовать свой режим дня, беременная женщина должна спать не менее 8 часов в сутки;
- принимать поливитамины для беременных;
- избегать стрессовых ситуаций;
- правильно питаться, в рационе должны присутствовать только полезные продукты (фрукты, овощи, злаковые, нежирные сорта мяса, несладкие соки, молочные продукты);
- в сутки выпивать не менее двух литров жидкости;
- чаще пребывать на свежем воздухе, рекомендуемое время прогулок составляет 2–4 часа, в зависимости от времени года длительность может меняться;
- воздерживаться от сексуальной близости начиная с 30 недели и до самых родов;
- соблюдать правила интимной гигиены, для подмывания лучше использовать средства без красителей и отдушек;
- избегать переохлаждения;
- делать гимнастику для беременных;
- избегать контакта с людьми, страдающих от различных заболеваний (грипп, ОРВИ, ветряная оспа, краснуха, венерические патологии);
- выполнять все предписания специалиста и пить прописанные им препараты.
Цериквометрия – абсолютно безопасная процедура, которая необходима для исключения угрозы преждевременных родов. При назначении трансвагинального обследования не стоит бояться, оно не принесет вреда будущему малышу. При проведении такого способа обследования, специалист получает более точные результаты, нежели при трансабдоминальном.
Если присутствуют симптомы выкидыша, роженица должна в срочном порядке проинформировать об этом специалиста. Лечащий врач осмотрит женщину и если существуют соответствующие показания, выпишет направление на цервикометрию.
При угрозе выкидыша, роженицу госпитализируют для контроля ее состояния в динамике. Кроме того, ей могут назначить медикаментозные препараты для купирования угрозы преждевременных родов.
Показания к проведению цервикометрии:
- завершение предыдущей беременности преждевременными родами (раньше 34 недель беременности) и/или поздним выкидышем (13–27 недель беременности);
- подозрение на истмико-цервикальную недостаточность (невозможность удержать плод);
- многоплодная беременность;
- перенесенные хирургические вмешательства на шейке матки, в том числе наложение швов.
Именно поэтому единственно правильного ответа на вопрос, как часто делать цервикометрию, не существует: при отягощенном акушерском анамнезе или многоплодной беременности динамический мониторинг оценки состояния шейки матки может осуществляться регулярно на 16, 18, 20 и 22 неделе.