Ручное обследование матки после родов
Задержка в матке частей последа является грозным осложнением родов. Последствием его бывает кровотечение, которое возникает вскоре после рождения последа или в более поздние сроки. Кровотечение может быть сильным, угрожающим жизни родильницы.
Задержавшиеся кусочки плаценты, способствуют также развитию септических послеродовых заболеваний. При гипотоническом кровотечении данная операция направлена на остановку кровотечения.
В клинических условиях перед операцией проинформировать пациентку о необходимости и сущности операции и получить согласие на оперативное вмешательство.
Показания:1) дефект плаценты или плодных оболочек;
2) контроль целости матки после оперативных вмешательств, длительных родов; 3) гипотоническое и атоническое кровотечение;
4) роды у женщин с рубцом на матке.
Оснащение рабочего места:1) иодин (1% раствор иодоната);
2) ватные шарики; 3) корнцанг; 4) 2 стерильные пеленки; 5) лоток; 6) стерильные перчатки; 7) катетер;  фантом; 9) бланк согласия на медицинское вмешательство, 10) наркозный аппарат, 11) пропафол 20 мг, 12) стерильные шприцы.
фантом; 9) бланк согласия на медицинское вмешательство, 10) наркозный аппарат, 11) пропафол 20 мг, 12) стерильные шприцы.
Подготовительный этап выполнения манипуляции.
1. Убрать ножной конец кровати Рахманова.
2. Произвести катетеризацию мочевого пузыря.
3. Одну стерильную пеленку положить под роженицу, вторую – на ее живот.
4. Наружные половые органы, внутренние поверхности бедер, промежность и анальную область обработать иодином (1% раствором иодоната).
5. Операции проводятся под внутривенным наркозом на фоне ингаляции закиси азота с кислородом в соотношении 1: 1.
6. Надеть передник, обработать руки, надеть стерильную маску, халат, перчатки.
Основной этап выполнения манипуляции.
7. Левой рукой раздвигают половые губы, а правую руку, сложенную в виде конуса, вводят во влагалище, а затем в полость матки.
8. Левую руку помещают на переднюю брюшную стенку и стенку матки снаружи.
9. Правой рукой, расположенной в матке, проводят контроль стенок, плацентарной площадки, маточных углов. При обнаружении долек, обрывков плаценты, оболочек, их удаляют рукой
10. При выявлении дефектов стенок матки руку выводят из полости матки и производят чревосечение, ушивание разрыва или удаление матки (врач).
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения:Увлечёшься девушкой-вырастут хвосты, займёшься учебой-вырастут рога
9714 — | 7629 — или читать все.
91.146.8.87 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock! и обновите страницу (F5)
очень нужно
В гинекологии часто применяются разные методики диагностики с помощью инструментов и без. Процедура относится к не инструментальным. Перед началом роженице вводится общее обезболивание. Акушер – гинеколог проводит ручное обследование матки после родов, вводя в детородный орган руку, для внутреннего исследования. Способ осмотра считается достаточно информативным.
Показания
Манипуляция осуществляется на завершающем этапе родовой деятельности. Во время процедуры исследуется внутренняя поверхность органа, проверяется состояние стенок. При проведении требуется соблюдение всех правил асептики. Руки врача, половые органы роженицы тщательно обрабатываются.
Подготовка к обследованию:
- акушер катетером удаляет мочу;
- анестезиолог вводит наркоз;
- гинеколог обрабатывает поверхность снаружи плюс внутреннюю часть бедер.
Ручной осмотр матки после родов проводится, если:
- имеется кровотечение;
- плацента не отделилась;
- родовая деятельность прошла естественным путем, тогда как предыдущая была с оперативным вмешательством;
- разрыв шейки 3 степени;
- требуется проверка стенок на целостность;
- потеря малыша в процессе рождения;
- матка имеет недостатки в развитии;
- применение акушерских щипцов.
Манипуляция обследования провоцирует ответ со стороны детородного органа. Он начинает активнее сжиматься. Когда этого не происходит, проводятся массажные действия. Акушер массирует переднюю стенку, сжатой в кулак рукой.
Ручное обследование полости матки после родов сопровождается заметными болевыми ощущениями. Требуется наркоз. Если в ходе родовой деятельности вводилась перидуральная анестезия, дополнительно обезболивание может не делаться, в редких случаях в легкой форме.
Выполнение осмотра
При проведении осмотра врач вводит руку, сжатую в кулак, во влагалище. Затем проникает в полость матки с целью обследования внутреннего состояния. Ощупываются стенки органа, изучается плотность. Особенное внимание уделяется углам.
При ручном исследовании используют 3 вида обезболивания:
- ингаляционное;
- внутривенное;
- продленное региональное.
В ходе осмотра определяется положение плацентарной площадки. При обнаружении сгустков крови, остатков оболочки их удаляют. Если плацента к этому моменту не отделилась, происходит выведение. Когда части благополучно вышли, ручная ревизия полости матки после родов завершает процесс. Далее проводится бережный наружновнутренний массаж детородного органа.
- определяется общее состояние здоровья роженицы, объем потери крови;
- вводится наркоз;
- рука акушера входит во влагалище, далее внутрь матки;
- убираются сгустки крови, оставшиеся части последа, когда таковые имеются;
- определяется тонус матки, целостность стенок;
- осматриваются мягкие родовые каналы;
- ушиваются повреждения, если они случились;
- состояние роженицы оценивается повторно;
- возмещается кровопотеря.
Иногда вывести плаценту данным способом не получается. Диагностируется прочное присоединение. Тогда попытки удаления прекращаются. Роженицу перемещают в операционный зал.
Особенности
Действие считается сложным, травматичным, масштабным. Занимает оно значительный временной промежуток. Неудовлетворительное самочувствие роженицы в период реабилитации часто связано с последствиями наркоза, а не с вмешательством. Ручной контроль полости матки после родов выполняет 2 задачи:
диагностическую, лечебную.
Первая состоит в анализе стенок детородного органа, установлении их целостности, определении оставшейся части плаценты. Вторая заключается в стимулировании нервных окончаний мышечного аппарата методом аккуратного массажного воздействия снаружи, изнутри.
Чтобы проверить сократимость детородного органа, одновременно с началом манипуляции, вводится 1 мл окситоцина. При удовлетворительном результате проб, массажные действия продолжаются.
После серьезных показаний к осмотру может назначаться дополнительное обследование. Следующим шагом будет проведение терапии. Схема устанавливается индивидуально каждой роженице. Продолжительность зависит от показаний.
Лечение после процедуры:
- введение элементов, повышающих сократимость матки;
- если происходит большая кровопотеря, назначают железосодержащие средства;
- проводится противовоспалительная терапия;
- укрепляется иммунная система;
- делается УЗИ послеродового периода.
Источник: https://vsedlyavasdamy.ru/info/ruchnoe-obsledovanie-matki-posle-rodov/
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА В ПОСЛЕДОВОМ ПЕРИОДЕ
РУЧНОЕ ОТДЕЛЕНИЕ ПЛАЦЕНТЫ
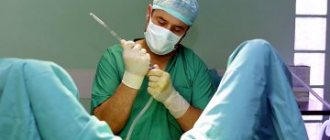
Ручное отделение плаценты — акушерская операция, заключающаяся в отделении плаценты от стенок матки рукой, введённой в полость матки, с последующим удалением последа.
Ручное выделение плаценты.
ПОКАЗАНИЯ
Нормальный последовый период характеризуется отделением плаценты от стенок матки и изгнанием последа в первые 10–15 мин после рождения ребёнка. Если признаки отделения последа отсутствуют в течение 30–40 минут после рождения ребёнка (при частичном плотном, полном плотном прикреплении или приращении плаценты), а также при ущемлении отделившегося последа, показана операция ручного отделения плаценты и выделения последа.
МЕТОДЫ ОБЕЗБОЛИВАНИЯ
Внутривенная или ингаляционная общая анестезия.
ТЕХНИКА ОПЕРАЦИИ
После соответствующей обработки рук хирурга и наружных половых органов пациентки правую руку, одетую в длинную хирургическую перчатку, вводят в полость матки, а левой рукой фиксируют её дно снаружи. Ориентиром, помогающим найти плаценту, служит пуповина. Дойдя до места прикрепления пуповины, определяют край плаценты и пилообразными движениями отделяют её от стенки матки. Затем левой рукой потягиванием за пуповину производят выделение последа; правая рука остаётся в полости матки для проведения контрольного исследования её стенок.
Задержку частей устанавливают при осмотре выделившегося последа и обнаружении дефекта ткани, оболочек или отсутствии добавочной дольки. Дефект плацентарной ткани выявляют при осмотре материнской поверхности плаценты, расправленной на ровной поверхности. На задержку добавочной доли указывает выявление оборванного сосуда по краю плаценты или между оболочками. Целостность плодовых оболочек определяют после их расправления, для чего плаценту следует поднять.
После окончания операции до извлечения руки из полости матки внутривенно одномоментно вводят 1 мл 0,2% раствора метилэргометрина, а затем начинают внутривенное капельное введение препаратов, оказывающих утеротоническое действие (5 МЕ окситоцина), на надлобковую область живота кладут пузырь со льдом.
ОСЛОЖНЕНИЯ
В случае приращения плаценты попытка произвести её ручное отделение оказывается неэффективной. Ткань плаценты рвётся и не отделяется от стенки матки, возникает обильное кровотечение, быстро приводящее к развитию геморрагического шока в результате маточной атонии. В связи с этим при подозрении на приращении плаценты показано хирургическое удаление матки в экстренном порядке. Окончательный диагноз устанавливается после гистологического исследования.
РУЧНОЕ ОБСЛЕДОВАНИЕ МАТКИ
Ручное обследование матки — акушерская операция, заключающаяся в ревизии стенок матки рукой, введённой в её полость.
Чистка после родов: как происходит, каковы причины выскабливания и последствия его проведения?
Мед.Консультант Хирургия Чистка матки после родов: всё, что необходимо знать о процедуре
Рождение ребёнка — самое счастливое событие для каждой женщины.
Казалось бы, все муки позади,вот оно счастье… К сожалению, это не всегда так. Ведь роды проходят в 2 этапа: рождение малыша и рождения последа.
Если послед не родился самостоятельно, то врачу приходится удалять его с помощью других техник, например, выскабливания, вакуумной аспирации.
- Современные методы чистки маткиВыскабливание полости маткиТехника проведения манипуляции
- Тактика дальнейшего лечения и возможные осложнения
- Обезболивание при выскабливании полости матки
- Вакуумная аспирация Техника проведения процедуры
Главные критерии успешности проведенной чистки матки
Об успешности проведенной операции выскабливания после родов свидетельствуют (это стоит запомнить!):
- отсутствие значительного повышения температуры тела родильницы (норма – до 37,5˚);
- отсутствие кровотечения, нормой считаются умеренные кровянистые выделения в течение нескольких суток (иногда до недели), они постепенно становятся коричневыми, а потом светлеют; выделения не имеют неприятного запаха;
- болезненность внизу живота – она постепенно уменьшается, но сохраняется до полного сокращения матки;
- общее состояние женщины удовлетворительное, но может беспокоить легкое головокружение; все эти симптомы говорят о том, что очищение идет правильно.
Важно обращать внимание на следующие симптомы и сообщать о них врачу:
- усиление кровотечения;
- полное отсутствие выделений в первые дни после чистки с одновременным усилением болей; это говорит о нарушении очищения;
- выделения приобретают неприятный гнилостный запах – признак инфекции;
- повышается температура до 38˚ и выше.
Осложнения 3 периода
30 минут еще не прошли, но из матки появились обильные кровянистые выделения, говорящие о том, что процесс отделения плаценты нарушен. Выход один – необходимо ручное отделение плаценты. Его под ингаляционным или внутривенным наркозом выполняет врач, введя свою руку в полость матки. Не надо этого бояться – если уж прошел ребенок, то рука врача тем более пройдет.
Ручное отделение плаценты выполняется и тогда, когда 30 минут прошли, а признаков отделения плаценты нет. Но все эти 30 минут врач не должен прикасаться к матке, надавливать на нее с целью ускорить 3 период. Только ждать появления признаков отделения, после чего выделить послед осторожным потягиванием за пуповину.
Послед подлежит тщательному осмотру на предмет установления целости долек плаценты и оболочек.
При дефекте плаценты или подозрении на него, врач обязан произвести ручное обследование полости матки. Рваные плодовые оболочки не являются показанием к этой операции.
Как проходит реабилитация и выздоровление
Некоторое время (4-6 дней) после чистки родильница находится в стационаре под наблюдением врача. Он проводит ежедневный осмотр для своевременного выявления возможных осложнений. Назначается медикаментозное лечение:
- лекарственные препараты для сокращения матки – это является профилактикой повторных кровотечений;
- антибиотики – для предупреждения развития инфекций.
Если реабилитационный период проходит нормально, женщину через 5 -6 дней после чистки выписывают, и дальнейшее наблюдение за ее состоянием осуществляет врач женской консультации. Выделения после выскабливания (так же, как и после родов) продолжаются около 6 недель, постепенно светлея и уменьшаясь в объеме. Через два месяца после родов происходит полное очищение и восстановление.
Ранний послеродовой период
Да, роды завершились, но предстоит убедиться в том, нет ли разрывов, то есть предстоит осмотр родовых путей в зеркалах.
Тщательно осматривается с применением специальных инструментов шейка матки, разрывы ее сразу ушиваются.
Разрывы мягких тканей влагалища также ушиваются самостоятельно рассасывающимися впоследствии нитками, на разрывы кожи накладывают шелковые швы, которые снимаются на 5 сутки.
В течение 2 часов после родов родильница остается в родзале под наблюдением:
- Осуществляется контроль за самочувствием, частотой пульса, АД и состоянием матки.
- На животе у нее грелка со льдом, чтобы обеспечить гипотермию матки и предотвратить маточное кровотечение.
Этот период опасен гипотоническим кровотечением, для остановки которого может потребоваться операция с вхождением в брюшную полость и возможно даже удаление матки.
Осложнения и последствия после выскабливания матки
Как и после любой другой операции, осложнения возможны. Осложнения могут быть ранними и поздними. К ранним осложнениям относятся:
- кровотечения при повреждении сосуда, расположенного в стенке матки; в этом случае обильное кровотечение может быть из половых путей, а может проявиться в виде гемометры – скопления крови в полости матки из-за закрытия выхода из полости; для профилактики гемометры назначаются спазмолитики – лекарственные препараты, снимающие спазм гладкой мускулатуры;
- перфорация (нарушение целостности) стенки матки острым инструментом – небольшой прокол может зарасти самостоятельно, а крупный зашивают; неприятный последствий, как правило, не бывает.
Эти последствия устраняются на операционном столе или при повторной операции в течение первых суток. В современных клиниках есть все возможности справиться с такими последствиями.
К поздним осложнениям, которые могут развиваться через несколько дней поле операции и продолжаться длительное время, относят инфицирование и связанные с ним последствия.
При нарушении очищения матки развивается инфекционно-воспалительный процесс – острый эндометрит, который протекает с высокой температурой, болями внизу живота, изменением характера лохий (они становятся зловонными, очищение нарушается).
Вовремя назначенная антибактериальная терапия позволяет быстро остановить этот процесс и предупредить тяжелые последствия.
Важно! Сложнее проходит очищение и лечатся эндометриты у женщин, страдающих какими-то скрытыми инфекциями, – хламидиозом, уреаплазмозом и др.
Поэтому акушеры-гинекологи всегда настаивают на полном обследовании и лечении инфекции в период планирования беременности. В таких случаях эндометрит приобретает хроническое течение и сопровождается развитием спаек.
Воспалительный процесс переходит на маточные трубы и органы малого таза, где также постепенно развиваются последствия воспаления — спайки.
Спаечный процесс в матке и маточных трубах является основной причиной бесплодия. Спайки в маточных трубах могут препятствовать зачатию, а в полости матки – вынашиванию ребенка и родам. Лечение таких процессов длительное. Оно начинается с выявления и лечения инфекции, которая, как правило, при длительно протекающем воспалении является смешанной, вызванной разными возбудителями.
После устранения инфекции проводится рассечение спаек, которое чаще всего проводится эндоскопическими (без больших разрезов, с использованием специальных эндоскопических инструментов) методами. И только после этого последствия инфекции устраняются, и у женщины вновь может наступить беременность.
Источник: https://MedLazaret.ru/ginekologiya/chistka-matki-posle-rodov.html
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА В ПОСЛЕРОДОВОМ ПЕРИОДЕ
Послеродовый период наступает с момента рождения последа и продолжается в течение 6–8 нед. Послеродовый период разделяют на ранний (в течение 2 ч после родов) и поздний.
ПОКАЗАНИЯ
Показанием для оперативного вмешательства в раннем послеродовом периоде служат: · разрыв или разрез промежности; · разрыв стенок влагалища; · разрыв шейки матки; · разрыв вульвы; · образование гематом вульвы и влагалища; · выворот матки.
В позднем послеродовом периоде показанием для оперативного вмешательства служат: · образование свищей; · образование гематом вульвы и влагалища.
РАЗРЫВ ШЕЙКИ МАТКИ
По глубине разрывов шейки матки выделяют три степени тяжести данного осложнения. · I степень — разрывы длиной не более 2 см. · II степень — разрывы, превышающие 2 см по своей протяжённости, но не доходящие до свода влагалища. · III степень — глубокие разрывы шейки матки, достигающие сводов влагалища или переходящие на него.
МЕТОДЫ ОБЕЗБОЛИВАНИЯ
Восстановление целостности шейки матки при разрыве I и II степени обычно производят без анестезии. При III степени разрыва показан наркоз.
ТЕХНИКА ОПЕРАЦИИ
Техника зашивания больших трудностей не представляет. Обнажают влагалищную часть шейки матки широкими длинными зеркалами и осторожно захватывают пулевыми щипцами переднюю и заднюю маточную губу, после чего приступают к восстановлению шейки матки. От верхнего края разрыва по направлению к наружному зеву накладывают отдельные кетгутовые швы, причём первую лигатуру (провизорную) несколько выше места разрыва. Это даёт возможность врачу без труда, не травмируя и без того повреждённую шейку матки, низводить её, когда это необходимо. В ряде случаев провизорная лигатура позволяет избежать наложения пулевых щипцов. Чтобы края разорванной шейки при зашивании правильно прилегали друг к другу, иглу вкалывают непосредственно у края, а выкол производят, отступя от него на 0,5 см. Переходя на противоположный край разрыва, иглу вкалывают отступя от него на 0,5 см, а выкалывают непосредственно у края. Швы при таком наложении не прорезываются, так как прокладкой служит шейка матки. После сращения линия швов представляет собой тонкий, ровный, почти незаметный рубец.
При разрыве шейки матки III степени дополнительно выполняют контрольное ручное обследование нижнего маточного сегмента для уточнения его целостности.
РАЗРЫВ ВУЛЬВЫ
Повреждения вульвы и преддверия влагалища во время родов, особенно у первородящих, отмечают часто. При трещинах и лёгких надрывах в этой области обычно не отмечают какихлибо симптомов и вмешательства врача не тpe6yется.
ТЕХНИКА ОПЕРАЦИИ
При разрывах в области клитора в уретру вводят металлический катетер и оставляют там на всё время операции. Затем производят глубокое обкалывание тканей раствором новокаина или лидокаина, после чего отдельным и узловыми или непрерывным поверхностным (без подлежащих тканей) кетгутовым швом восстанавливают целостность тканей.
РАЗРЫВ СТЕНКИ ВЛАГАЛИЩА
Влагалище может быть повреждено во время родов во всех частях (нижней, средней и верхней). Нижняя часть влагалища разрывается одновременно с промежностью Разрывы средней части влагалища, как менее фиксированной и более растяжимой, отмечают редко. Разрывы влагалища обычно идут продольно, реже — в поперечном направлении, иногда проникая довольно глубоко в околовлагалищную клетчатку; в редких случаях они захватывают и кишечную стенку.
ТЕХНИКА ОПЕРАЦИИ
Операция заключается в наложении отдельных узловых кетгутовых швов после обнажения раны с помощью влагалищных зеркал. В случае отсутствия ассистента для обнажения и зашивания разрывов влагалища можно раскрыть его двумя разведёнными в стороны пальцами (указательным и средним) левой руки. По мере зашивания раны в глубине влагалища пальцы, расширяющие его, постепенно извлекают наружу. Наложение швов иногда представляет значительные трудности.
ГЕМАТОМЫ ВУЛЬВЫ И ВЛАГАЛИЩА
Гематома — кровоизлияние вследствие разрыва сосудов в клетчатку ниже и выше главной мышцы тазового дна (мышцы поднимающей задний проход) и её фасции. Чаще гематома возникает ниже фасции и распространяется на вульву и ягодицы, реже — выше фасции и распространяется по околовлагалищной клетчатке забрюшинно (вплоть до околопочечной области).
Симптомы гематом значительных размеров — боль и чувство давления в месте локализации (тенезмы при сдавлении прямой кишки), а также общая анемизация (при обширной гематоме). При осмотре родильниц обнаруживают опухолевидное образование синебагрового цвета, выпячивающееся наружу в сторону вульвы или в просвет входа во влагалище. При пальпации гематомы отмечают её флюктуацию.
В случае распространения гематомы на параметральную клетчатку при влагалищном исследовании определяют оттеснённую в сторону матку и между ней и стенкой таза неподвижное и болезненное опухолевидное образование. В этой ситуации трудно дифференцировать гематому от неполного разрыва матки в нижнем сегменте.
Неотложное хирургическое лечение необходимо при быстром увеличении гематомы в размерах с признаками анемизации, а также при гематоме с обильным наружным кровотечением.
МЕТОДЫ ОБЕЗБОЛИВАНИЯ
Операцию проводят под наркозом.
ТЕХНИКА ОПЕРАЦИИ
Операция состоит из следующих этапов: · разрез тканей над гематомой; · удаление сгустков крови; · перевязка кровоточащих сосудов или прошивание 8образными кетгутовыми швами; · закрытие и дренирование полости гематомы.
Кому и когда необходимо УЗИ после родов, как его делают и расшифровывают
› УЗИ при беременности
07.05.2019
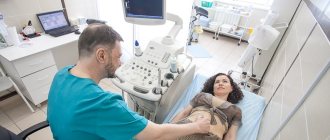
В послеродовый период организму женщины нужно быстро перестроиться, адаптироваться к кровопотере, восстановить размеры матки, начать лактацию. УЗИ после родов помогает врачам отследить, как организм родильницы справляется с перестройкой, нет ли сбоев, не нужна ли помощь.
Показания и противопоказания
Всем роженицам проводят УЗИ на 3-и сутки после родов — врачи перед выпиской смотрят, что матка сокращается, риска кровотечения нет, шов состоятелен. При необходимости УЗИ делают и на 1-й день.
Противопоказаний нет, ведь УЗИ безопасный и информативный способ отследить состояние половых органов в послеродовый период.
Показаниями к экстренному послеродовому УЗ-исследованию являются:
- кровотечение в ранний послеродовый период;
- болезненность и покраснение послеоперационного шва, гнойное отделяемое;
- ручное обследование полости после родов;
- появление слишком обильных, с неприятным запахом выделений из влагалища;
- повышение температуры выше 38 °С (измерять в локтевом сгибе);
- сильные боли внизу живота в первые сутки после родов.
После кесарева сечения, если нет причин для беспокойства, исследование проводят также на 3-й день. Оценивают не только состояние половых органов, но и состояние шва. После кесарева сечения матка сокращается медленнее, но, если процесс все же идет, никаких вмешательств не требуется. Снова беременеть можно после полного заживления шва и его абсолютной состоятельности, обычно через 1,5–2 года.
Через 1 месяц после родов необходимо явиться в женскую консультацию, при необходимости врач направит на повторное исследование. Если жалоб и повышения температуры нет, выделения прекратились, тогда прием проходит в обычном режиме. Обычно рекомендуют начать прием противозачаточных средств.
Смотрите видеообзор от врача-гинеколога по данной теме:
Как подготовиться к исследованию
Перед исследованием обычно предупреждают, что мочевой пузырь должен быть полным. В редких случаях, когда УЗИ необходимо по экстренным показаниям, жидкость вводят в мочевой пузырь через катетер.
Возьмите с собой полотенце и пеленку. Полотенце понадобится, чтобы протереть гель после исследования, а пеленку стелют на кушетку.
Как делают УЗИ женщинам после родов
Исследование проводят через живот, трансабдоминальным датчиком. На кожу наносят специальный гель, чтобы ультразвук не искажался. Датчиком водят по животу, исследуя матку, придатки (маточные трубы и яичники), послеоперационный шов, состояние брюшной полости.
На исследовании в роддоме смотрят размеры матки, нет ли патологического содержимого, как она сокращается. Процедура занимает в среднем 10 минут.
Перед выпиской из родильного дома всегда смотрят не только результаты исследования, но и анализы, состояние швов, температуру тела. Если все в порядке, женщину отпускают домой.
Расшифровка результатов послеродового УЗИ
Критерии нормального состояния матки по УЗИ в послеродовом периоде (3-и сутки):
- Форма близка к шаровидной, тонус повышен.
- Полость щелевидная, с четкими контурами, ширина в верхней части до 1 см, в нижней до 1,5 см.
- Допустимо небольшое количество сгустков крови.
- Дно над лонным сочленением на высоте 10–13 см.
- Эндометрий (внутренний слой матки) имеет складчатую структуру.
- Вес около 600–700 г.
- На месте отторжения плаценты имеется шероховатая раневая поверхность с затромбированными сосудами.
- Допустимо небольшое количество газа, отторгающейся децидуальной ткани (слой между плацентой и маткой).
- Норма размеров матки: длина 125–135 мм, ширина 120–130 мм, передне-задний размер 65–68 мм.
Патология по УЗИ:
- Субинволюция матки — патологическое замедление сокращения. На УЗИ размеры превышают норму, есть гиперэхогенные (темно-серые) включения в полости (большое количество сгустков крови и остатков плаценты). Это состояние может привести к инфицированию. Форма матки шарообразная.
- Признаки эндометрита (инфицирование полости матки) — на УЗИ выявляют снижение тонуса (истончение стенки матки), большое количество сгустков крови, плацентарной ткани, скопление газов в полости (выглядит как гипоэхогенное образование — светло-серое, белое).
- Остатки плацентарной ткани и плодных оболочек могут вызвать послеродовые кровотечения, их важно вовремя удалить. Кровотечения могут возникнуть и через 6–8 недель после родов.
Также смотрите УЗИ патология после родов:
Сколько стоит послеродовое УЗИ
УЗИ после родов бесплатное, проводится в роддоме всем родильницам. При желании можно пройти обследование платно, в частной клинике. Цены варьируют от 600 до 2000 руб.
Никогда не отказывайтесь пройти исследование после родов, осложнения от инфицирования и кровотечения могут быть фатальными. Здоровье мамы очень важно, особенно для новорожденного ребенка.
Делитесь статьей, оставляйте комментарии со своим опытом. Проводили ли вам УЗИ после родов и в какие сроки? Всего доброго.
Кому и когда необходимо УЗИ после родов, как его делают и расшифровывают Ссылка на основную публикацию
Источник: https://uziman.ru/pri-beremennosti/uzi-posle-rodov
Ручное обследование полости матки, техника, осложнения
Матка – непарный орган, состоящий из гладкой мускулатуры, отвечающий за вынашивание и развитие эмбриона. Место расположения матки: малый таз. Рядом с маткой находится мочевой пузырь и прямая кишка. Книзу матка закругляется, переходя в шейку матки. Это подвижный орган. При этом ее положение напрямую зависит от того, в каком положении находятся мочевой пузырь и прямая кишка.
Ручное обследование полости матки невозможно, если мочевой пузырь наполнен. Также при подготовке к осмотру специалистом необходимо освободить прямую кишку. Наличие в ней фекалий не даст возможности специалисту провести полноценный осмотр.
Что такое ручное обследование полости матки?
Обследование без привлечения каких-либо посторонних предметов и технологий – ручное обследование. Это операция, которая требует максимального соблюдения правил гигиены. То есть перед началом такой процедуры врачу необходимо тщательно обработать антисептиком руки и полость матки.
Подобное обследование специалист проводит при наличии определенных показаний. Также показано ручное обследование полости матки после родов.
Показания к проведению ручного обследования матки
В послеродовой период ручное обследование проводится в обязательном порядке. Особое внимание медики уделяют роженицам, у которых послед не выходит из полости органа в течение 30 минут. Такое явление считается показанием к отделению последа вручную.
Также специалисты выделяют такие показания для проведения ручного обследования, как:
- кровотечения в полости матки;
- послеоперационный период;
- задержка плаценты внутри матки после родов;
- миомы;
- рубцевание органа;
- дефекты в развитии околоплодной оболочки.
Опытные специалисты знают, что ручное обследование полости матки должно быть качественным. Для этого необходимо провести рукой по кругу, ощупывая поверхность органа. Иначе есть вероятность того, что хорошо обследована, будет только одна сторона – та, которая была под ладонью врача.
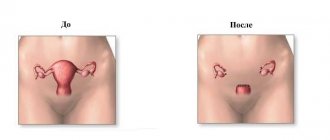
После полного ручного обследования зачастую женщинам, которые только что рожали, назначают дополнительное выскабливание.
Такая процедура нужна для того, чтобы полностью очистить матку от остатков плаценты.
Показания к ручному обследованию матки могут быть и более серьезными, но в таких случаях назначается дополнительное обследование, а затем лечение. Нельзя в подобных случаях заниматься самолечением.
Необходимо обратиться за помощью к квалифицированным специалистам, и четко следовать их рекомендациям.
Техника ручного обследования полости матки
Прежде чем приступить к осмотру пациентки, врач обязан обработать руки антисептиком. Также обработать поверхность осматриваемого органа – матки. Затем врач одевает на правую руку стерильную перчатку и вводит ее в полость органа.
При этом левой рукой он придерживает ее дно. Если доктор обследует только что родившую пациентку, он обязательно должен проверить матку на наличие остатков плаценты и удалить их при необходимости. В зависимости от состояния пациентки, врач принимает решение об обезболивании перед проведением процедуры.
Если перед родами было введено обезболивающее средство, пациентка не нуждается в дополнительной анестезии. По завершению обследования необходимо ввести окситоцин для улучшения сократительной деятельности матки. Делать это нужно до того момента, когда врач достанет руку из обследуемого органа.
Осложнения
Одним из основных и самых серьезных последствий при ручном обследовании полости матки может оказаться приращивание плаценты к стенкам органа. Тогда специалист при попытке отделить ее вручную должен быть готов к тому, что может открыться кровотечение, которое нередко приводит к печальным последствиям из-за халатности медиков.
Чтобы этого избежать, опытный врач рекомендует пациентке хирургическое вмешательство по удалению матки. Такая операция не приговор на сегодняшний день. И есть масса способов сохранить детородный орган. Однако нужно тщательно следить за женским здоровьем и регулярно проходить обследование гинеколога и остальных специалистов.
Профилактика
Избежать многих неприятностей, касающихся здоровья женщин, помогут также профилактические меры. К примеру, периодически нужно принимать витаминные комплексы, которые нацелены на сохранение женского здоровья. Также сегодня большой популярностью пользуются специальные упражнения, способствующие укреплению матки и ее шейки.
Источник: https://FB.ru/article/392444/ruchnoe-obsledovanie-polosti-matki-tehnika-oslojneniya
Профилактика
Избежать многих неприятностей, касающихся здоровья женщин, помогут также профилактические меры. К примеру, периодически нужно принимать витаминные комплексы, которые нацелены на сохранение женского здоровья. Также сегодня большой популярностью пользуются специальные упражнения, способствующие укреплению матки и ее шейки.
В гинекологии часто применяются разные методики диагностики с помощью инструментов и без. Процедура относится к не инструментальным. Перед началом роженице вводится общее обезболивание. Акушер – гинеколог проводит ручное обследование матки после родов, вводя в детородный орган руку, для внутреннего исследования. Способ осмотра считается достаточно информативным.
Ручное исследование матки после родов
Матка – непарный орган, состоящий из гладкой мускулатуры, отвечающий за вынашивание и развитие эмбриона. Место расположения матки: малый таз. Рядом с маткой находится мочевой пузырь и прямая кишка. Книзу матка закругляется, переходя в шейку матки. Это подвижный орган. При этом ее положение напрямую зависит от того, в каком положении находятся мочевой пузырь и прямая кишка.
Ручное обследование полости матки невозможно, если мочевой пузырь наполнен. Также при подготовке к осмотру специалистом необходимо освободить прямую кишку. Наличие в ней фекалий не даст возможности специалисту провести полноценный осмотр.