Бывает так, что при самообследовании или случайно женщина может выявить какую-то шишку в области влагалища. Подобная ситуация не на шутку встревожит и выведет из эмоционального равновесия. Станут появляться различные догадки, чаще всего с негативным подтекстом. Но что на самом деле означает образование во влагалище, можно узнать лишь после консультации врача. А до этого лучше не переживать напрасно.
После родов во влагалище наросты
Наросты во влагалище могут оказаться рубцами.
Они формируются в результате разрывов.
Разрывы часто наблюдаются у женщин после родоразрешения через естественные родовые пути.
При повреждении глубоких слоев слизистой даже ушивание повреждений в итоге может привести к рубцеванию.
В дальнейшем эти рубцы могут вызывать дискомфорт.
Появляется боль при половом контакте.
Эти наросты внутри влагалища можно удалить хирургически.
Используется лазер, электрокоагуляция, радиоволновое удаление.
Процедура проходит без боли, потому что применяется инфильтрационная анестезия.
Патология
Аномалии развития
Аплазия — отсутствие влагалища — диагностируется обычно в период полового созревания. Лечение аплазии В.— см. Кольпопоэз. Другими пороками развития В. являются перегородки В., удвоение его, нередко сочетающееся с удвоением матки (см.).
Повреждения
При механическом повреждении (во время coitus, при падении на острые предметы, во время родового акта) нарушается целость его стенки.
В родах чаще всего повреждается нижняя часть Влагалища, к-рая разрывается обычно одновременно с промежностью. Средняя часть повреждается реже, гл. обр. при акушерских операциях (наложение щипцов). Верхняя часть В. может повреждаться одновременно с разрывом матки — разрывы влагалищного свода и нижнего маточного сегмента. Чрезвычайно редко встречается отрыв В. от матки (кольпорексис). При длительном прижатии стенок В. к костям таза предлежащей частью плода в родах вследствие нарушения кровообращения может наступить некроз с образованием свищей, соединяющих В. с соседними органами (см. Мочеполовые свищи). У пожилых женщин при ношении пессариев в связи с выпадением матки и влагалища могут образоваться пролежни в стенке В.
Повреждение В. может наступить при введении в него инородного тела, в частности при попытке прерывания беременности (см. Инородные тела, влагалища и матки). Открытые повреждения могут быть результатом несчастного случая — падения на острые предметы, автомобильных и железнодорожных катастроф, огнестрельных ранений. В результате травмы В. может образоваться гематома, к-рая вначале обычно локализуется в верхней половине В., а в последующем распространяется на наружные половые органы.
Больным, получившим травму Влагалища, необходимо ввести противостолбнячную сыворотку; при разрыве стенок В.— зашить рану. Не поддающиеся консервативному лечению большие плотные рубцы, образовавшиеся в результате травмы, препятствующие оттоку менструальной крови, половым сношениям, рождению плода, следует иссекать с особой осторожностью во избежание повреждения соседних органов.
Заболевания
Наиболее частыми заболеваниями Влагалища являются вульвовагинит (см.), кольпит (см.), которые могут осложниться сужением и заращением В. (см. Гинатрезия), особенно у девочек и пожилых женщин. У пожилых женщин встречается опущение и выпадение В. (см. Выпадение матки, влагалища).
Хирургическое лечение при смещении половых органов — см. Кольпопексия, Кольпоперинеопластика, Кольпорафия.
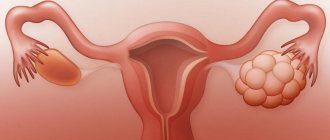
Опухоли
Доброкачественные опухоли
Влагалища возникают редко. Из них на первом месте по частоте стоят кисты, которые располагаются преимущественно в боковых отделах, развиваясь из остатков продольных протоков придатка яичника, по средней линии (из парамезонефральных протоков) или атипично в толще стенки В. Обычно они однокамерны, круглой или овоидной формы, размером редко более 7—9 см. Содержимое серозное. Кисты В., особенно небольшие, обычно протекают бессимптомно и выявляются при обследовании женщины; при больших кистах больные отмечают затруднение или болезненные ощущения при половых сношениях. При распознавании кисты необходимо исключить цистоцеле (см.), ректоцеле (см.), дивертикул уретры (см. Мочеиспускательный канал).
Фибромиомы развиваются из соединительной и мышечной ткани. Опухоль обычно представляет собой одиночный узел различной величины: от горошины до головки новорожденного. Консистенция узла плотная. Маленькие опухоли протекают бессимптомно. По мере роста они выпячивают стенку В. или располагаются в просвете его, будучи связаны со стенкой широким основанием или тонкой ножкой. Большие опухоли, особенно расположенные близко ко входу во В., вызывают неприятные ощущения инородного тела во В., затрудняют половые сношения, могут обусловить сдавление соседних органов и вызвать нарушение мочеиспускания и дефекации. Может наблюдаться гиалиновое перерождение опухоли, ее обызвествление, изъязвление и некроз. Распознавание основано на пальпаторном обнаружении узла. При расположении опухоли в верхнем отделе В. трудно определить, из какого органа она развивается, и это уточняется только на операции.
Папилломы представляют собой одиночные или множественные узелки, которые, разрастаясь, имеют вид цветной капусты; их трудно отличить от рака. Полипы, особенно при изъязвлении их поверхности, напоминают рак или саркому. Уточняют диагноз с помощью цитол. и гистол, методов.
Очень редко встречается гемангиома — опухоль синевато-багрового цвета, мягкой консистенции.
Лечение доброкачественных опухолей хирургическое. Кисты и фибромиомы вылущивают. При затруднении вылущивания кисты допустимо частичное оставление стенки, края к-рой обшивают, оставшееся плоское основание дренируют; в дальнейшем оно покрывается многослойным плоским эпителием В.
Полипы и папилломы соскабливают острой ложечкой или срезают ножницами.
Рис. 1. Рак влагалища. Рис. 4. Рак верхней трети влагалища (матка и влагалище в разрезе).
Злокачественные опухоли
В. бывают первичные и вторичные. Первичный рак Влагалища составляет ок. 2—3% всех злокачественных опухолей гениталий; он возникает преимущественно в возрасте 40—60 лет. Поражается чаще задняя стенка В. в верхней ее трети (цветн. рис. 1 и 4). Форма роста экзофитная, реже эндофитная. При гистол. исследовании определяется плоскоклеточный рак, редко адено-карцинома (из дистопий — остатков мезонефральных и продольных протоков). Опухоль ограничена, плотна, легко ранима. До изъязвления опухоли часто больная не отмечает никаких симптомов, заставляющих обратиться к врачу. Лишь иногда бывают жалобы на кровянистые выделения при половом сношении. При образовании язвы из В. появляются водянистые, сукровичные, кровянистые выделения, временами возникают кровотечения; позднее присоединяются боли и нарушаются функции соседних органов, отмечается анемия, общая слабость, кахексия. Распространяется опухоль обычно по протяжению и по лимф, путям. При локализации рака в верхней или средней трети В. поражаются внутренние подвздошные и крестцовые (глубокие и поверхностные) лимф. узлы, в нижней трети — паховые. Отдаленные метастазы (в легкие, печень и другие органы) редки. Возможен переход опухолевого процесса на прямую кишку или мочевой пузырь. Деление по стадиям распространения рака В.: I стадия — опухоль до 2 см в диаметре без метастазов; II стадия — опухоль больших размеров с инфильтрацией околовлагалищной клетчатки, в паховых лимфатических узлах одиночные подвижные метастазы; III стадия — опухоль занимает более двух третей В. с инфильтрацией паравагинальной клетчатки и переходом на стенку таза, множественные метастазы в регионарные лимф, узлы; IV стадия — опухоль распространяется на мочевой пузырь, прямую кишку или имеются отдаленные метастазы. Диагноз обычно не труден.
Дифференциальный диагноз следует проводить с доброкачественными и другими злокачественными опухолями, с эндометриозом, туберкулезом, сифилисом, мягким шанкром, кольпитом и медикаментозным ожогом. Окончательный диагноз ставится после биопсии. В процессе клинического обследования показано выскабливание шейки и тела матки.
Лечение преимущественно сочетанное лучевое (дистанционное и внутриполостное). Хирургическое лечение — как редкое исключение.
Вторичный рак В. возникает либо по протяжению из соседних органов, либо метастатическим путем при первичной локализации в теле матки, яичниках и других органах.
Рис. 3. Метастаз хорионэпителиомы в стенку влагалища.
Из вторичных опухолей по частоте после рака стоит хорионэпителиома (см. Трофобластическая болезнь), метастазы к-рой чаще локализуются в нижних отделах В. (цветн. рис. 3).
Саркома В. наблюдается крайне редко, по своей форме совершенно различна у детей и взрослых.
Саркома В. у детей возникает до трех лет. Характеризуется быстрым ростом и склонностью к распаду, появляется в виде небольшого узелка, быстро разрастается и принимает полипозную или гроздевидную форму. Опухоль умеренно кровоточит при дотрагивании, развивается обычно на передней стенке В., рано прорастает мочевой пузырь, уретру и шейку матки; проявляется появлением грязноватых, позднее кровянистых выделений из В. Диагноз основывается на обнаружении в области входа во В. полипозных образований, кровоточащих при дотрагивании, на данных цитологического исследования выделений из В. и гистол, исследования подозрительной ткани. Хирургическое лечение не эффективно.
Прогноз неблагоприятный.
Рис. 2. Саркома влагалища с некрозом.
Саркома Влагалища у взрослых развивается в различных отделах В. Выделяют две формы роста: узловатую и диффузную. При первой форме развивается небольшой узелок плотной консистенции (мягче, чем при фибромиоме). Опухоль связана со стенкой ножкой различной ширины. В дальнейшем узелок изъязвляется. При диффузной форме опухоль имеет вид плотного инфильтрата, распространяющегося по стенке В. и суживающего его просвет; в последующем наступает изъязвление (цветн. рис. 2). Саркома у взрослых в соседние органы прорастает редко, чаще образуются метастазы в регионарные лимф, узлы и отдаленные органы (напр., легкие). Клинические проявления скудные. При изъязвлении появляются серозно-кровянистые и гнойные бели с примесью крови. По мере роста опухоли присоединяется ощущение инородного тела во В., кровотечение, расстройство мочеиспускания.
При постановке диагноза следует учитывать возможность рака В., распадающейся фибромиомы, сифилитической язвы, метастаза во В. при саркоме и хорионэпителиоме матки.
Лечение преимущественно сочетанное лучевое (дистанционное и внутриполостное). Больным с узловатой формой саркомы В. можно рекомендовать радикальную операцию (удаление опухоли в пределах здоровых тканей) с последующей лучевой терапией.
Для создания благоприятных условий при внутриполостной кюритерапии иногда удаляют опухолевый узел или рассекают ножку, соединяющую его со стенкой В.
Прогноз неблагоприятный, но лучше, чем при саркоме В. у детей. Описаны случаи излечения.
Онкологические заболевания и наросты во влагалище
Рак вульвы или влагалища – одна из причин появления больших наростов возле влагалища или внутри него.
Эти образования могут выглядеть по-разному.
Некоторые женщины жалуются на плотный, будто хрящевой нарост во влагалище.
В иных случаях обнаруживается лишь эрозия.
Такие эрозивные наросты при входе во влагалище очень опасны.
Они могут свидетельствовать о том, что начался распад опухоли.
Одновременно отмечаются субъективные ощущения.
Это боль, жжение.
Может сформироваться достаточно выраженный отек.
Методы исследования
Рис. 15. Первая степень — присутствие клеток эпителия и палочек Дедерлейна. Рис. 16. Вторая степень—уменьшение количества палочек Дедерлейна, появление лейкоцитов. Рис. 17. Третья степень —мало палочек Дедерлейна, увеличение количества лейкоцитов и микрофлоры. Рис. 18. Четвертая степень— палочки Дедерлейна отсутствуют, много лейкоцитов и микробов.
Методы исследования Влагалища: при помощи зеркал, кольпоскопия (см.), внутреннее пальцевое исследование, комбинированное прямокишечновлагалищное исследование с использованием лабораторных методов (важными показателями состояния В. являются степень чистоты, Цитологическая картина влагалищного содержимого), при необходимости следует прибегнуть к гистологическому исследованию материала. Для осмотра В. у девственниц можно использовать вагиноскоп с осветительной системой, кольпоскоп системы А. Г. Кана, торакоскоп с прямой оптикой. Рентгенологическое обследование женщин при аномалиях В. позволяет видеть размеры, положение В., выявить аномалии развития других органов. Для суждения о функциональном состоянии В. можно использовать динамическую рентгенокольпографию.
Флора влагалища. Во В. здоровых женщин обычно присутствуют палочки Дедерлейна, которые могут быть неодинакового видового состава. У женщин вне беременности чаще встречаются Lactobacillus fermenti и Lactobacillus plantarum, у беременных — Lactobacillus acidophilus.
В соответствии с характером клеточного содержимого и микрофлоры В. различается четыре степени его чистоты (цветн. рис. 15—18). При первой степени чистоты в нем присутствуют только клетки эпителия и палочки Дедерлейна; реакция влагалищного содержимого кислая (pH 4,0—4,5). При второй степени чистоты палочек Дедерлейна во В. содержится меньше, в небольшом количестве появляются лейкоциты, грамположительные диплококки; в мазке по-прежнему много клеток эпителия, реакция содержимого В. кислая (pH 5,0—5,5). Третья степень чистоты характеризуется наличием малого количества палочек Дедерлейна, значительным увеличением в мазке лейкоцитов, а также разнообразной микрофлорой; реакция содержимого В. слабокислая или слабощелочная (pH 6,0—7,2). При четвертой степени чистоты палочки Дедерлейна во В. отсутствуют, вместо них в большом количестве обнаруживаются различные микробы: стрептококки, стафилококки, кишечная палочка; нередко возможны влагалищные трихомонады. Из клеточных элементов преобладают лейкоциты. Реакция влагалищного содержимого щелочная (pH свыше 7,2). Первая и вторая степени чистоты считаются признаком здорового состояния В., а третья и четвертая свидетельствуют о воспалительном процессе.
Наросты во влагалище при механических повреждениях
Механическое раздражение может вызывать нарост на входе во влагалище.
Причиной его могут стать:
- введение свечей Бетадин или любых других
- слишком грубый половой контакт
- медицинские процедуры
- депиляция
- самостоятельное использование различных приспособлений с интравагинальным введением (тренажеры Кегеля, пессарии и т.д.)
Сами наросты на слизистой влагалища представляют собой рубцы.
Это также могут быть элементы сыпи.
Они возникают в результате воспалительных процессов в тех местах, где имело место повреждение.
Причины
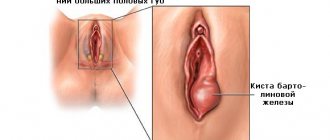
Объемное образование в области наружных половых органов женщины может иметь различное происхождение. И нужно разобраться со всеми причинами, чтобы не упустить действительно важные. Шишка во влагалище, как ее называют обычные люди – это результат воспалительных, гиперпластических или иных процессов. Источником патологического роста могут быть железы вульвы, вагинальная стенка (слизистая, мышечная, серозная оболочки) или близлежащие ткани. Причиной такого образования чаще всего становятся доброкачественные заболевания:
- Бартолинит.
- Киста.
- Фиброма.
- Липома.
Бывают случаи, когда за шишку принимают шейку матки, которая из-за слабости тазовых мышц опускается вплоть до самого преддверия влагалища. Но подобная ситуация чаще наблюдается в пожилом возрасте у женщин, перенесших не одни роды и в прошлом занимавшихся тяжелой физической работой. Но молодые девушки больше всего боятся онкологии, хотя это также маловероятно, ведь злокачественные процессы более характерны для периода менопаузы, когда снижается активность гормонального контроля. Тогда и возможно появление карциномы влагалища.
Происхождение шишки в области влагалища чаще всего связано с доброкачественными процессами, но в определенных случаях нельзя исключать и онкологию.
Кондиломы как наросты во влагалище
Очень часто нарост между влагалищем и анусом является кондиломой.
По-другому эти образования называются аногенитальными бородавками.
Их появление вызвано вирусом папилломы человека.
Эти вирусы проникают в клетки и повреждают их ДНК.
В результате начинается их слишком активное деление.
Сосочковый слой дермы разрастается.
Формируются характерные наросты вокруг влагалища и внутри него.
Заражение происходит половым путем.
Инкубационный период может быть достаточно длительным – несколько месяцев.
В процессе роста бородавки могут возникать неприятные субъективные ощущения.
Нередко имеет место активное воспаление.
Ткани отекают, чешутся, иногда появляются трещины.
Затем возникают наросты во влагалище, которые постепенно увеличиваются в размерах.
Сколько их будет, и какого размера, зависит в первую очередь от состояния иммунитета.
Наиболее тяжелые поражения наблюдаются при иммунодефицитных заболеваниях, в том числе при ВИЧ.
В этом случае количество кондилом может достигать сотен, либо они приобретают огромные размеры.
Но у большинства женщин это единичные образования.
В дальнейшем вирус может самостоятельно покинуть организм.
Хотя кондиломы при этом остаются.
Их самопроизвольное исчезновение наблюдается не более чем в 20-30% случаев.
Причем, это происходит через несколько месяцев или даже лет.
Поэтому большинству приходится их попросту удалять в медицинской клинике.
Вирус папилломы может быть опасным.
Потому что некоторые его типы повышают риск злокачественных новообразований.
Возрастные и функциональные особенности
Влагалище новорожденных сочно, слизистая оболочка развита хорошо, реакция влагалищного содержимого кислая. Это состояние В. новорожденной объясняется влиянием половых гормонов, которые вырабатываются плацентой (эстрогены и прогестерон) и передаются плоду. Уже к первому месяцу жизни и до начала полового созревания половые органы девочки, в т. ч. и влагалище, находятся в инфантильном состоянии. Содержимое В. скудное, реакция щелочная или нейтральная. С развитием функции яичников возникают изменения и во В.: происходит циклическое кровенаполнение стенок В., толщина эпителиального покрова увеличивается. В эпителии В. также наблюдаются циклические изменения.
Рис. 19. Гликоген (красного цвета вверху рисунка) в цитоплазме многослойного плоского эпителия влагалища.
Возрастные особенности в строении эпителия В.: у новорожденных — низкий, однослойный эпителий; в детородном возрасте — высокий, многослойный; у женщин в климактерическом периоде — многослойный, утолщенный соответственно циклическим колебаниям еще полностью не угасшей функции яичников; в преклонном возрасте — низкий многослойный. В цитоплазме многослойного плоского эпителия В. содержится гликоген, что связано с насыщением организма женщины эстрогенами. У девочек и у женщин в менопаузе гликогена в эпителиальных клетках В. очень мало. Максимальное его количество обнаруживается у женщин зрелого возраста в первой фазе менструального цикла (цветн. рис. 19). Имеется прямая связь между толщиной эпителиального пласта и уровнем содержания в нем гликогена. В соединительной ткани В. в детородном периоде женщины много эластических волокон, в периоде менопаузы преобладают коллагеновые волокна.
В функциональном отношении В. делится на два отдела. Верхняя, расширенная, часть В. обладает способностью активно сокращаться, нижняя, суженная,— более пассивная. В. может менять свою форму, диаметр и глубину при сокращении мышц тазового дна, матки и мышечных элементов ее связочного аппарата.
В. играет активную роль в процессе оплодотворения. В период полового возбуждения происходит резкое кровенаполнение его вен, увеличивается транссудация в просвет В., несколько увеличивается pH его содержимого, происходит удлинение верхних двух третей В. Слизистая оболочка В. способна всасывать плазму спермы после coitus, простогландины E и F, вырабатываемые семенными пузырьками.
В родах Влагалище сильно растягивается; через неделю после родов благодаря эластичности стенок происходит сокращение влагалищной трубки, хотя просвет ее остается более широким, чем до родов.
Половой герпес возле влагалища
Генитальный герпес – это инфекция с половым путем передачи.
Она вызывает появление наростов во влагалище, причины возникновения которых заключаются в вирусном поражении кожи и слизистых.
Возникают пузырьки с прозрачной жидкостью.
Патология сопровождается жжением и другими неприятными ощущениями в проблемной области.
Нередко возникают общие интоксикационные симптомы.
У женщины увеличивается температура тела.
Симптомы полового герпеса проходят даже без лечения.
Хотя это занимает в полтора-два раза больше времени, чем при получении адекватной противовирусной терапии.
Особенно опасны такие наросты во влагалище при беременности.
Потому что герпес относится к числу наиболее неблагоприятных для плода вирусов.
Он часто вызывает самопроизвольные аборты или врожденные уродства.
В случае выявления герпеса при беременности обязательно проводится лечение женщины.
Это необходимо, чтобы предотвратить заражение плода.
Содержимое влагалища
В просвете В. содержится 0,5—1,5 мл жидкости, образующейся за счет транссудата из кровеносных и лимфатических сосудов, и слизи, к-рая вырабатывается эпителиальными клетками желез эндометрия и слизистой оболочки цервикального канала. Содержимое В. имеет беловатый цвет, что обусловлено примесью клеток влагалищного многослойного плоского эпителия, и специфический запах, связанный с наличием триметиламина; кислая реакция обусловлена молочной к-той, к-рая образуется из гликогена под воздействием палочек Дедерлейна. Молочная к-та уничтожает патогенные микробы, способствуя процессу самоочищения В. Содержание молочной к-ты составляет 0,5% влагалищного отделяемого.
Наросты во влагалище при венерических инфекциях
При ЗППП (хламидиозе, гонорее, сифилисе) тоже могут появляться воспалительные очаги.
Некоторые женщины называют их наростами.
Причиной заражения становится незащищенный половой контакт с источником инфекции.
Слизистая влагалища отекает.
Она покрасневшая, болезненная.
Симптомы этих инфекций появляются после инкубационного периода.
При гонорее он длится 5-7 дней.
При хламидиозе может продолжаться 2-4 недели.
При отсутствии адекватного лечения эти инфекции хронизируются.
В будущем они могут приводить к осложнениям, в том числе к бесплодию.
Терапия
После того как будет установлена причина, провоцирующая возникновение шишки во влагалище, а также её принадлежность к группе доброкачественных либо же злокачественных новообразований, врач выбирает соответственную терапию, которая поможет как можно быстрее избавится от возникшей проблемы.
В основном все доброкачественные новообразования протекают без возникновения каких-либо симптомов, поэтому за ними ведётся постоянное наблюдение. В случае появления перспективы роста используют хирургический метод терапии и новообразование иссекается. Если шишка находится непосредственно на слизистом слое влагалища, её просто вылущивают из него.
При наличии злокачественного опухолевого образования основными методами лечения являются оперативное вмешательство с последующим облучением.
Помимо этого, женщине могут быть назначены препараты, принадлежащие к группе антибиотиков, которые помогут устранить инфекционные и воспалительные процессы, а также предотвратить развитие осложнений. В комплексе с медикаментозными лекарственными средствами рекомендуется применение антибактериальных ванн.
Анализы при наростах во влагалище
Некоторые виды наростов во влагалище врач может определить после одного только осмотра.
Но в любом случае необходимы анализы.
Они позволяют:
- установить точную причину, почему во влагалище появился нарост
- провести дифференциальную диагностику
- подтвердить диагноз, даже если он был установлен после осмотра
- уточнить диагноз (например, определить тип ВПЧ при появлении кондилом)
Анализы позволяют выбрать оптимальную терапевтическую тактику и оценить риск возможных осложнений.
Кроме того, они дают врачу 100% уверенность в диагнозе.
Какие исследования будут назначены, зависит от данных клинического обследования.
Разные патологии диагностируются разными способами.
Для диагностики контагиозного моллюска применяется соскоб кожи с микроскопическим исследованием.
В образце врач видит моллюсковые тельца.
Они представляют собой включения в цитоплазме клеток.
При подозрении на кондиломы проводится вначале проба с уксусной кислотой.
Она позволяет дифференцировать кондилому от других образований.
Затем выполняется ПЦР.
Материалом служит соскоб кожи.
ПЦР позволяет узнать, какой тип ВПЧ вызывал наросты во влагалище.
Это важно для определения прогноза и терапевтической тактики.
Потому что некоторые виды вирусов не опасны.
Тогда как другие могут вызывать онкологические заболевания.
При обнаружении высокоонкогенных типов ВПЧ за женщиной устанавливают динамическое наблюдение.
Она приходит к врачу для обследования через каждые полгода до тех пор, пока в её организме находится папилломавирус.
При подозрении на половые инфекции выполняется ПЦР.
В качестве клинического материала используют мазки из уретры и влагалища.
Благодаря ПЦР удается установить любых возбудителей, включая герпес, хламидиоз, гонорею.
В случае неспецифического инфекционного процесса проводят бак посев.
Определяют чувствительность к антибиотикам.
Антибактериальное лечение может быть назначено ещё до получения результатов анализов.
Но в дальнейшем врач может поменять схему.
Цитологическая картина влагалища
Рис. 11. Первый тип —в мазке базальные клетки и лейкоциты, характеризующие резкую недостаточность эстрогенов. Рис. 12. Второй тип —в мазке базальные и промежуточные клетки, а также лейкоциты — значительная недостаточность эстрогенов. Рис. 13. Третий тип —в мазке преобладают промежуточные клетки, небольшое количество поверхностных неороговевающих клеток—умеренная недостаточность эстрогенов. Рис. 14. Четвертый тип —в мазке только ороговевающие клетки — высокое содержание эстрогенов.
Эпителий В. подвергается изменениям в зависимости от фаз менструального цикла. Клеточный состав вагинального содержимого является биол, тестом гормонального влияния половых желез. В содержимом В. различают три основных вида эпителиальных клеток: поверхностные, промежуточные и базальные. Поверхностные клетки делятся на ороговевающие и неороговевающие. Кроме базальных клеток, выделяют еще парабазальные. Клетки поверхностного слоя эпителия имеют , относительно большие размеры, слабо окрашивающуюся цитоплазму, пикнотичное ядро. Обнаружение этих клеток свидетельствует о фолликулиновой фазе менструального цикла. Промежуточные клетки из поверхностного отдела шиповатого слоя имеют меньшую величину, более крупное ядро, могут присутствовать в мазках во всех фазах менструального цикла, но преимущественно в лютеиновой фазе. Базальные клетки, источником которых является внутренний отдел шиповатого слоя, небольшого размера со сравнительно крупными ядрами. Они встречаются при гипофункции яичников, в менопаузе. При полихромной окраске мазков возможно определение соотношения между числом ацидофильных и базофильных клеток. Эстрогены повышают число ацидофильных клеток во влагалищных мазках, прогестерон вызывает увеличение количества клеток с базофильно окрашивающейся цитоплазмой. Для определения цитол. картины В. проводят цитологическое исследование (см.). В практической деятельности принято различать четыре типа влагалищных мазков (цитол. реакций), характеризующих содержание эстрогенов в организме. (цветн. рис. 11—14). Первый тип характеризуется наличием базальных клеток и лейкоцитов; он является проявлением резкой недостаточности эстрогенов в организме. При втором типе в мазке обнаруживаются базальные и промежуточные клетки и лейкоциты. Такая цитол. картина свидетельствует о значительной эстрогенной недостаточности. Третьему типу присуще преобладание в мазке промежуточных клеток и небольшое число поверхностных, неороговевающих клеток, что говорит об умеренной эстрогенной недостаточности. При четвертом типе в мазке обнаруживаются ороговевающие клетки; парабазальные клетки и лейкоциты отсутствуют. Эта реакция характерна для высокого содержания эстрогенов в организме женщины. См. также Гинекологическое исследование, Ректальное исследование (в гинекологии).
Наросты во влагалище: препараты и схемы лечения
При разных патологиях лечение применяется разное.
Наросты во влагалище в большинстве случаев удается убрать при помощи консервативной терапии.
При герпесе назначают ацикловир.
При неспецифических воспалениях или бактериальных ЗППП – антибиотики.
При лобковом педикулезе назначают обработку перметрином.
От некоторых вирусных заболеваниях, таких как контагиозный моллюск и кондиломы, специфических лекарств нет.
Поэтому применяются схемы лечения, состоящие из иммуномодуляторов и противовирусных препаратов общего действия.
Они позволяют уменьшить вирусную нагрузку.
В результате появляется вероятность исчезновения наростов.
Хотя в большинстве случаев их приходится удалять лазером или электрокоагуляцией.
Тогда иммуномодуляторы назначаются лишь для того, чтобы предотвратить повторное формирование элементов сыпи.
Нужно ли лечить партнера?
Большинство наростов во влагалище появляются в результате инфекционных причин.
Это может быть герпес, папилломавирус, контагиозный моллюск и т.д.
Поэтому в таких случаях половой партнер наверняка имеет то же самое заболевание.
Лечить его нужно одновременно с женщиной.
Иначе в будущем наверняка произойдет повторное заражение.
И тогда все результаты лечения пойдут насмарку.
В некоторых случаях лечить партнера нет необходимости.
Ведь наросты могут быть вызваны механическими травмами, аллергией, ожогами, неспецифическими воспалениями.
Такие патологии не заразны.
У партнера аналогичные заболевания вряд ли будут обнаружены.
Злокачественные образования: разновидности
Существует несколько классификаций рака влагалища. Злокачественные опухоли влагалища отличаются по гистологическому строению, форме роста, стадии. В зависимости от вида рака определяется прогноз и тактика лечения. По гистологии злокачественные опухоли во влагалище делят на следующие варианты:
- Плоскоклеточные образования. Этот вид рака встречается в 95% случаев. Зачастую он развивается постепенно на фоне предопухолевых процессов. Чаще всего рак локализован в месте перехода влагалища в шейку матки.
- Меланома. Это образование относится к пигментным опухолям. Оно отличается выраженной агрессивностью, быстрым развитием и склонностью к метастазированию. Зачастую, меланома прорастает во влагалище из вульвы. Реже, является первичной опухолью.
- Светлоклеточная аденокарцинома. Встречается у женщин молодого возраста. Относится к ДЭС-зависимым опухолям.
- Вторичные аденокарциномы. Эти новообразования являются метастазами опухолей из других органов.
- Саркома. Зачастую, это опухоль стенки влагалища. Она может развиваться из гладкой или поперечнополосатой мускулатуры (встречается у детей раннего возраста).
- Герминогенная опухоль влагалища. Данный гистологический вариант рака характеризуется тем, что атипичные клетки формируются в зародышевом периоде из половых желез. Может встречаться в любом возрасте, чаще – у детей.
В зависимости от характера роста выделяют эндо- и экзофитные новообразования. Первые – развиваются в стенке органа. Экзофитный рак растёт наружу, то есть – в полость влагалища. Считается, что этот вариант реже распространяется гематогенным путем (метастазирует).
Осложнения при наростах во влагалище
При отсутствии лечения могут возникнуть осложнения.
Папилломавирус может вызывать дисплазию шейки матки.
В дальнейшем она может переродиться в рак.
При неспецифических воспалительных заболеваниях возможны местные и общие осложнения.
К местным относится формирование абсцесса или флегмоны.
Иногда гнойник прорывается в кровь, и тогда возникают бактериальные поражения других органов.
При половых инфекциях нередки случаи бесплодия.
Могут развиваться реактивные артриты – воспаления крупных суставов.
Чтобы защитить себя от осложнений, обратитесь своевременно к врачу и пройдите курс терапии.
Дополнительная диагностика
Чтобы установить природу шишки в области влагалища, требуются дополнительные методы. Диагностический процесс может включать различные методики, помогающие врачу определиться с причиной образования. К ним относят:
- Общие анализы крови и мочи.
- Биохимия крови (антитела к инфекциям, онкомаркеры).
- Анализ выделений из влагалища (микроскопия, бакпосев, ПЦР).
- Мазок на онкоцитологию.
- Кольпоскопия.
- Биопсия с гистологией.
Получив все результаты, специалист делает окончательное заключение и может определенно сказать, стоило ли женщине переживать. А с учетом характера патологического процесса и клинической ситуации будут приняты лечебные меры и даны рекомендации, которых нужно придерживаться пациентке.
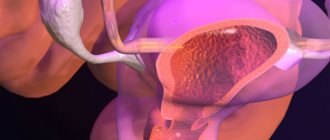
Диагностика доброкачественных новообразований влагалища
Диагностика обычно не вызывает сложностей. Опухоли влагалища выявляются в ходе гинекологического осмотра. При бимануальном осмотре пальпируются опухоли, имеющие четкие границы, плотную консистенцию, ограниченную подвижность. Осмотр зеркалом позволяет рассмотреть узлы, располагающиеся в области передней стенки матки. Опухоли влагалища могут вырасти до размеров куриного яйца. В этом случае они могут не только доставлять дискомфорт, но и привести к более тяжёлым последствиям для здоровья пациентки.
Далее проводится трансвагинальное УЗИ, которое визуализирует структуру опухоли и определяет её эхогенность.
Чтобы определить злокачественный или доброкачественный характер имеет опухоль, пациентка направляется на гистологические исследования. Дополнительно проводится целый ряд анализов: биопсия новообразования, кольпоскопия, ПЦР — диагностика онкогенных и неонкогенных штаммов, цитологическое исследование мазка.
Ранние симптомы рака влагалища
В начале своего развития раковая опухоль не вызывает каких-либо тревожных ощущений, не болит, не визуализируется.
Самые ранние симптомы рака влагалища, которые может заметить женщина:
бели;
- сукровичные выделения, возможно с признаками гноя.
Среди первых симптомов рака вульвы:
- зуд и жжение;
- появление неприятно пахнущих выделений;
- боль в области промежности, крестца, поясницы;
- образование пальпируемых уплотнений и язв на больших половых губах, а также в области преддверия влагалища.
С ростом опухоли клиническая картина усугубляется, признаки приобретают специфический для онкологии характер. Для раковой опухоли влагалища нарушения цикла менструаций не характерны. Лечение рака за границей на данном этапе будет наиболее результативным и щадящим.