Из влагалища торчит отросток
Нередко к гинекологу приходят перепуганные пациентки, которые обнаружили у себя отросток во влагалище. Конечно, такая находка напугает кого угодно, но не стоит переживать раньше времени.
Вероятнее всего вы столкнулись с новообразованием доброкачественного характера. Цвет у данного отростка обычно розоватый или телесный, если удается рассмотреть. Такие образования говорят о том, что в организме активизировался ВПЧ — вирус папилломы человека.
Наросты во влагалище, фото которых можно сделать, находятся около входа в него. Есть и такие, которые определяются только на ощупь и увидеть их можно лишь врач на осмотре, поскольку они расположены внутри вагины.
Зачастую такие новообразования возникают внезапно и женщина их не замечает, пока случайно не нащупает. Иногда их появление сопровождает зуд, жжение и даже кровянистые выделения.
Чтобы защитить себя и партнера от ВПЧ, необходимо использовать барьерные методы контрацепции, а также никогда не пренебрегать интимной гигиеной, особенно после полового акта.
Наличие во влагалище отростка может мешать при половых контактах, а также стать преградой желаемой беременности.
Кондиломы классифицируют следующим образом:
Кондиломы могут появиться в разных местах — на половых губах, лобке, около ануса, на бедрах. Они не опасны сами по себе, но могут легко травмироваться при контакте, кровоточить.
Отросток из влагалища может быть еще и злокачественным, поэтому при обнаружении его у себя, следует обязательно обратиться к специалисту. Для начала — к гинекологу. Во влагалище бывают еще и кисты, липомы, полипы, бородавки. Так, если нарост белого цвета, то это и есть генитальная бородавка.
Иногда женщины обнаруживают у себя геморрой и не сразу понимают, что это за узелок. При осмотре доктор, опираясь на свой многолетний опыт, поделится с вами своими предположениями. И в данном случае направит к проктологу для решения проблемы.
До определенного момента ВПЧ никак себя не проявляет, а спустя какое-то время вылезают наросты. Как мы уже говорили, по цвету они мало чем отличаются от цвета тела.
Причины
Возникновение во влагалище отростка или кондиломы зависит от состояния иммунной системы человека. При заражении вирус может жить в организме около трех месяцев и никак о себе не заявлять. Редко бывает так, что уже через две недели после контакта с носителем ВПЧ появляются первые кондиломы или папилломы.
Чаще всего женщина заражается ВПЧ, если:
- у нее нарушена работа иммунной системы;
- имеются различные инфекции в половых путях;
- она часто меняет партнеров, не задумываясь о безопасности.
Несоблюдения правил личной гигиены также чревато неприятными последствиями.
При сильном иммунитете женщина может прожить всю жизни и никогда не отыскать отросток из влагалища. Но при этом она является носителем вируса и может заразить партнера. Чаще всего риск подцепить ВПЧ выше во время беременности, а также при грудном вскармливании.
Конечно, мало таких женщин, которые в такой непростой период окунаются с головой в интимную жизнь и меняют партнеров, забыв обо всем.
Так что перед тем, как планировать зачатие, необходимо пройти все необходимые обследования.
Лечение
Отросток во влагалище, если это кондилома, обычно подлежит обязательному удалению. Окончательный диагноз определяет только гинеколог после тщательного обследования.
Для начала доктор беседует с пациенткой, а потом проводит осмотр на кресле. Затем используется и кольпоскоп, позволяющий увеличить обнаруженные образования на стенках влагалища и шейке матки. Благодаря ПЦР-диагностике можно определить штамм ВПЧ, ведь он бывает нескольких видов. Для данного анализа необходимо взять соскоб в том месте, где располагается нарост.
При помощи метода ИФА определяют антитела к ВПЧ. Обязательно берут мазок на флору, чтобы посмотреть, нет ли бактериальной инфекции. Также проводят обследование на наличие онкологических процессов в шейке матки и в цервикальном канале — мазок на онкоцитологию.
На выбор терапии влияет и возраст женщины, общее состояние ее здоровья, индивидуальные особенности. Также используют различные препараты, поддерживающие работу иммунной системы. Если доктор посчитает нужным, то нарост можно будет обрабатывать местными средствами.
Удаление
Довольно часто гинекологи советуют как можно скорее убрать отросток из влагалища при помощи специальных аппаратов, используемых в гинекологии. Операция длится недолго, шрамов не остается и риск рецидива стремится к нулю.
Причины появления
Основные причины появления:
- снижение иммунитета;
- недостаточная гигиена при обильном потоотделении;
- некачественные средства гигиены;
- избыточная масса тела;
- нарушения в работе эндокринной системы;
- дисфункция сальных желез (закупорка сальных желез);
- гормональные расстройства;
- стрессовые состояния;
- незащищенные половые контакты со случайными партнерами;
- наличие инфекционных и воспалительных заболеваний (хламидиоз, вульвовагинит, гонорея и пр.).
Лечение папиллом
Новообразование следует удалить даже в том случае, если оно не вызывает дискомфортных ощущений. Вирус передается посредством полового акта, поэтому вероятность заражения полового партнера, слишком высока.
Применять аптечные средства для домашнего использования не рекомендуется, поскольку присутствует риск вызвать ожог слизистой.
Консультация дерматолога обязательна в следующих случаях:
- наличие гнойных или кровянистых выделений,
- воспаление кожи в области нароста,
- неприятные ощущения при надавливании на папиллому,
- увеличение новообразования в размерах.
Прежде чем узнавать, как лечить вирус кардинальными методами, необходимо перевести его в латентную форму. С этой целью принимаются медицинские препараты, стимулирующие иммунную систему. Наибольшим спросом пользуются: Ликопид, Иммунал, Анаферон, Эстифан, Иммуномакс.
Желательно обратить внимание на хронические заболевания. Они отрицательно отражаются на состоянии иммунной системы, что делает организм уязвимым по отношению к вирусу. Особую опасность представляют эндокринные нарушения, патологические процессы в области желудочно-кишечного тракта и патологии воспалительного характера
Особую опасность представляют эндокринные нарушения, патологические процессы в области желудочно-кишечного тракта и патологии воспалительного характера.
Способы удаления
Вероятность перерождения папилломы в злокачественный нарост увеличивается при её постоянном травмировании. Удаление папиллом во влагалище – обязательная процедура, поскольку внутри половых органов нарост регулярно подвергается механическому воздействию.
Выделяют следующие способы устранения новообразования:
- криодеструкция,
- хирургическое удаление,
- лазерная терапия,
- воздействие радиоволнами,
- электрокоагуляция.
При проведении криодеструкции на проблемное место направляется поток жидкого азота. В рамках проведения электрокоагуляции используются высокие температуры. Лазерное удаление считается одной из самых действенных и безболезненных процедур. Вероятность рецидивов в этом случае минимальна.
Радиоволновое воздействие – относительно новый способ устранения вирусных симптомов. Очень часто его практикуют при их расположении на половых органах.
Оперативное вмешательство подходит в том случае, если новообразование имеет слишком большой размер. Процедура проводится под местным наркозом, с использованием медицинских инструментов.
После удаления женщине необходимо регулярно наблюдаться у гинеколога. В восстановительный период желательно ограничить половую близость. Некачественное лечение нароста чревато рецидивами.
Болезнь способна распространяться не только на стенках влагалища, но и на внутренней стороне бедер, возле анального отверстия и даже в пищеводе.
Образец удаленного нароста отправляется на гистологическое обследование. Оно помогает определить его природу происхождения.
При беременности
После осуществления зачатия вероятность появления ВПЧ увеличивается в несколько раз. Это обусловлено снижением иммунной системы и изменением уровня гормонов.
Папилломы во влагалище во время беременности устраняются щадящими методами. Лечение начинается с 28 недели, когда системы жизнеобеспечения плода уже сформированы.
Для местного использования назначают лекарственные средства в формате мазей: Ацикловир, Чистотел, Виферон, Оксолиновую мазь и Солкодерм. Внутрь принимают средства, укрепляющие иммунитет: Реаферон, Кипферон, Виферон и Анаферон. При возможности, терапию против вируса проводят до наступления беременности. Если наросты не удалось устранить до момента родов, то родоразрешение производится путем кесарева сечения.
Самый лучший способ профилактики вируса – укрепление иммунитета с помощью здорового питания, спортивных нагрузок и пополнения витаминного запаса.
Заключение
Наросты во влагалище и около внешней поверхности половых органов — распространенное явление. Отзывы указывают на то, что такие новообразование приносят сильнейший физический и психологический дискомфорт.
Согласно результатам опросов, наиболее предпочтительным способом их удаления считается лазеротерапия. К её преимуществам относят короткий срок заживления раны и низкая вероятность рецидивов.
Крайне не рекомендуется удалять кондиломы самостоятельно. Это приводит к занесению инфекции и образованию гнойничковых ран. Правильное и своевременное лечение ВПЧ помогает избежать серьезных последствий.
Грибок в паховой области +18
Как предотвратить грибковое поражение влагалища?
В профилактике микозов влагалища важным элементом борьбы является профилактика ее рецидивов. В этом случае необходимо позаботиться о соответствующей гигиене интимных органов. Однако не рекомендуется чрезмерная забота о чистоте, это может нарушить естественную флору влагалища. Например, могут навредить: спринцевание, орошение, промывание влагалища.
Используемые средства для мытья, не должны содержать агрессивных реагентов, раздражителей, парфюмерных отдушек. Рекомендуется натуральный и нейтральный состав.
Во время подмывания направляйте руку от уретры к анусу, а не наоборот.
Не носите слишком узкое и тесное нижнее белье.
Может способствовать развитию микозов использование общественных бассейнов, джакузи и т. д., поэтому избегайте их посещения, особенно во время лечения.
Одна из важнейших профилактических мер – применение гинекологических пробиотиков. Они доступны в виде таблеток для приема внутрь и в качестве вагинальных свечей и капсул. Наибольший эффект можно получить от вагинального применения таких препаратов.
Но пробиотики от грибка влагалища, содержащие палочки молочной кислоты, не могут выступать как самостоятельное лечение. Такие препараты должны использоваться в комплексе с противогрибковыми средствами и другими препаратами, подобранными гинекологом. В этом случае они помогают восстановить естественный состав флоры и поддерживают нужный уровень pH влагалища.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Развитие папиллом
Появление папиллом на человеческом теле провоцирует специфический папилломавирус, который передается от больного человека здоровому. Он проявляется в виде наростов, локализующихся на коже или слизистых оболочках. Влагалищные папилломы, а также новообразования на других половых органах и анусе называют кондиломами. Они бывают 2 видов:
- Остроконечные (экзофитные). Остроконечные кондиломы чаще всего являются доброкачественными образованиями. Они возвышаются над поверхностью кожи и имеют вид острого сосочка.
- Плоские (эндофитные). Такие папилломы разрастаются внутрь эпителия, что вызывает в нем изменения, которые могут провоцировать преобразование доброкачественного нароста в раковую опухоль.
ВПЧ, вызывающий папилломы влагалища, имеет более 100 штаммов. Некоторые из них являются относительно безвредными и проявляются в виде доброкачественных образований, другие обладают онкогенными свойствами. В зависимости от степени риска возникновения раковых клеток папилломавирусы можно поделить на такие группы:
- низкоонкогенные,
- среднеонкогенные,
- высокоонкогенные (для женщин особенно опасны 18 и 16 штаммы).
То есть все штаммы вируса, вызывающие влагалищные наросты, являются потенциально опасными и могут привести к появлению раковых клеток при отсутствии соответствующего лечения. Поэтому при появлении папилломы вульвы необходимо обратиться за консультацией к врачу.
Как возникает папиллома во влагалище? В первую очередь, человек должен заразиться папилломавирусом. Существует несколько путей передачи инфекции:
- Контактный. Часто папилломы на входе во влагалище возникают вследствие незащищенного полового акта с носителем вируса. Также вирус папилломы передается при анальном и оральном сексе.
- Бытовой. Этот способ заражения заключается в использовании личных вещей, нижнего белья, предметов гигиены (мыла, полотенец), которые принадлежат носителю вируса.
- От матери ее ребенку. Если у матери на слизистых оболочках половых органов имеются кондиломы, то существует высокий риск заражения плода в процессе родов.
- Самозаражение. Этот способ заключается в попадании инфекции во время депиляции или бритья при наличии микроповреждений в вагине.
Папилломатоз влагалища проявляется появлением новообразований в таких местах:
- внутри влагалища,
- на вульве,
- на стенках влагалища,
- в области преддверия влагалища,
- на маточной шейке.
Однажды попав в организм, ВПЧ остается там навсегда. Инкубационный период длится от нескольких недель до нескольких лет. Только при наличии некоторых факторов он активизируется и проявляется в виде наростов в области половых органов.
Можно ли предупредить заболевание
Появление новообразований на влагалище можно предупредить. Существуют методы специфической и неспецифической профилактики. Специфическая профилактика вируса папилломы во влагалище заключается в вакцинации. Существуют две вакцины, которые помогают избежать развития папилломавирусной инфекции (заражения онкогенными штаммами):
- Гардасил;
- Церварикс.
Вакцинацию проводят девочкам, начиная с 10–11 лет, троекратно. Вакцинация позволяет защититься от онкогенных штаммов ВПЧ и тем самым от развития некоторых злокачественных опухолей, в том числе рака шейки матки.
К методам неспецифической профилактики относится барьерная контрацепция, соблюдение правил личной гигиены. Барьерная контрацепция не позволяет избежать всех случаев инфицирования, так как даже при использовании презервативов может происходит контактирование поврежденных участков кожи с вирусами. Снижает риск заражения соблюдение правил личной гигиены, а также укрепление иммунитета – питание с достаточным поступлением витаминов и белков, активный образ жизни, закаливание.
Лечение наростов влагалища и диагностика
Затягивать с лечением образований во влагалище нельзя. Чем раньше применены методики по удалению, тем больше вероятность избежать патологий развития. Самоустранения проблемы чревато негативными последствиями. Методику излечения недуга назначает только гинеколог, имеющий ясную клиническую картину. Для ее установления назначается диагностика. В таблице описаны основные методы диагностирования болезни.
| Метод | Описание |
| Визуальный осмотр | Проводиться гинекологом вместе с устным опросом пациента на симптоматические проявления. Исследуется стенки влагалища и матки (кольпоскопия) и область заднего прохода (аноскопия) |
| ПЦР-диагностика | Определяется тип ВПЧ, количество и влияние на организм, что выполнимо с помощью соскоба с пораженного участка кожи |
| ИФА | Проверяется наличие и реакцию антител к вирусу |
| Цитологический и гистологический | Осматриваются клетки и ткани узелковых образований с помощью микроскопа |
| Онкоцитология | Определяется наличие раковых клеток с помощью мазка с зоны шейки матки и области цервикального канала |
Для лечения кондилом без противовирусных таблеток не обойтись.
Медикаментозное лечение
Для избавления от кондилом консервативным методом применяют противовирусные препараты. Популярным медикаментом среди потребителей выступают «Алпизарин», «Ликопид» или «Подофиллотоксин». Назначая такие лекарства, врач учитывает возраст пациентки, состояния здоровья и индивидуальную чувствительность к компонентам. В комплексе с противовирусными прописываются средства для стимуляции иммунитета: «Циклоферон», «Галавит», «Иммунофан». «Галадерм» — мазь с восстанавливающими и заживляющими свойствами, что наносится непосредственно на нарост.
Аппаратное лечение
Гинекологи рекомендуют применять методы аппаратного избавления от кондилом влагалища. Такое лечение не так длительно как медикаментозное, не так травматично как обычная операция, которая проводится хирургом при полном иссечении кондиломы, а при необходимости и с близлежащими тканями. Аппаратные методики снижают риск рецидивов и не оставляют шрамов. Проводится в комплексе с иммунной терапией под контролем врача. В таблице даны описания аппаратных методов.
| Метод аппаратного лечения | Описание |
| Лазерная терапия | Подсушивание и удаления нароста с помощью лазера. Используют при большом диаметре нароста |
| Криодеструкция | Замораживание жидким азотом. Процедура проходит в несколько приемов |
| Радиоволновая деструкция | Удаляет с помощью радиоволн, не оставляет шрамов |
| Электрокоагуляция | Избавления от кондилом с помощью повышенной температуры. Курс восстановления кожи ― 14 дней |
Обширное или агрессивные новообразование во влагалище рационально лечить аппаратными методами.
Выбор методики аппаратного лечения базируется на пожеланиях пациента и рекомендациях доктора. Проводят такие процедуры только специализированные клиники. Обращаться в косметологический кабинет не стоит из-за риска попасть на непрофессионалов. Курс реабилитации не длителен, в течение этого периода стоит отказаться от половой жизни. Рецидив кондилом во влагалище означает, что ВПЧ остался в организме женщины и требуется повторное вмешательство.
Бородавки во влагалище: когда и как нужно удалять
Удаление рекомендуется при:
- симптоматических проявлениях в области папиллом;
- болях при половом акте;
- травмировании кондилом, что зачастую сопровождается воспалением;
- психологическом дискомфорте;
- планировании беременности (из-за естественного снижение иммунной защиты возможен рост папилломатозных образований);
- подготовке к родам у беременных (для снижения риска заражения ребенка).
При борьбе с такой проблемой, как бородавки во влагалище, сравнение методов удаления демонстрирует вариацию эффективности различных подходов от 30% до 90%.
При этом добиться 100%-ного результата невозможно в случае сохранения вируса в организме или, реже, реинфицирования.
В связи с этим и рецидив после удаления бородавки во влагалище мало зависит от выбора терапии.
Для удаления кондилом существуют разные методы.
Физическое воздействие:
- хирургически (применим особенно при подтверждении злокачественных преобразований, может требовать госпитализации);
- электрохирургически – посредством электрокоагуляции, электроножа и др. (требует обезболивания, защитных средств для персонала);
- радиоволнами (радионож, Сургитрон);
- криотерапевтически – местным холодовым действием жидких азота, оксидов азота или углерода (для уменьшения повреждения окружающих тканей поверхность образования предварительно обрабатывается специальным гелем);
- лазером (неодимовый/углекислотный лазер), проводится при местном обезболивании;
Цитотоксическое воздействие – при использовании препаратов подофиллотоксина, подофиллина, редко 5-фторурацила в папилломных клетках индуцируются процессы разрушения;
Химическое воздействие – при применении кислот, например, препарата Солкодерм – комбинации азотной, молочной, уксусной и щавелевой кислоты, собственно азотной или трихлоруксусной;
Внутриочаговое введение интерферона (также известно, что местное нанесение раствора интерферона на область бородавки после лазерного удаления снижает вероятность рецидива);
Хирургическое и лазерное удаление проводится посредством специального оборудования.
Тогда как некоторые препараты цитотоксического действия (запрещены к применению при беременности!) могут использоваться дома.
Бородавки во влагалище рекомендовано удалять химическими методами (хлоруксусными кислотами) или криотерапией.
При лечении больших образований методами лазеро-, криотерапии, электрокоагуляции и ряда других возможно образование рубцов, что следует учитывать при выборе методики вмешательства.
При обширных поражениях кожи и слизистых, кондиломах Бушке-Левенштейна бывает показана госпитализация.
Риск рецидива вне зависимости от применяемого метода составляет порядка 20-30%.
Уход после удаления бородавки во влагалище предполагает тщательное соблюдение правил гигиены.
После применения некоторых методов возможны небольшая отечность, покраснение в области вмешательства.
С целью устранения нежелательных проявлений врач может назначить местные средства обезболивающего и противовоспалительного действия.
Лечение опухолей во влагалище
Тактика ведений образований во влагалище исходит из их размеров, структуры.
Наблюдение
В некоторых случаях достаточно регулярных осмотров у гинеколога для своевременного обнаружения роста образований или появления других осложнений. Не нужно удаление доброкачественных опухолей влагалища в следующих случаях:
- при небольших размерах;
- если она не причиняет дискомфорта женщине и не становится причиной жалоб.
Однако это правило не действует на папилломы. Так как в их возникновении играет роль вирусная инфекция, следует удалить разрастания и провести курс противовирусного лечения для того, чтобы избежать рецидива.
Медикаментозная терапия
Используется для лечения в следующих случаях опухолей влагалища:
- при их нагноении, воспалении;
- если они имеют вирусную природу — папилломы;
- после удаления для профилактики осложнений.
Удаление
Хирургическая операция необходима в следующих случаях:
- при папилломах;
- при больших размерах опухолей, если они становятся причиной дискомфорта и болей;
- при подозрении на озлокачествление.
Но подходит способ только для небольших по размерам образований. Удаление обычно проходит за несколько обработок — две-три.
Хирургические удаление образований вагины может проводиться следующими способами:
- Скальпелем. При этом образование вылущивается, ложе ушивается. Влагалище тампонируется для профилактики кровотечений. Дополнительно возможно дренирование — установка катетера для оттока патологической жидкости (секрета, крови и т.п.). Все полученные в ходе операции ткани посылаются на гистологическое исследование, которое позволяет уточнить происхождение и подтвердить доброкачественность опухоли.
- Использованием лазера. Применяется для небольших образований при полной уверенности в их доброкачественном росте. При лазерном удалении ткани опухоли «выпариваются» и не остается материала для дальнейшего гистологического исследования.
- Криодеструкция. При этом обработка опухоли проводится жидким азотом, который буквально «замораживает» ткани, после чего они отторгаются. Недостаток метода — нет удаляемого материала для исследования.
- Склеротерапия. Может использоваться как отдельно, так и в сочетании с другими методами. При этом в сосуды, питающие опухоль, вводится вещество, которое приводит к склеиванию их стенок. В итоге образование «усыхает».
- Электрокоагуляция. Предполагает использование «электроскальпеля». Как правило, применяется в сочетании с другими методами.
Мнение эксперта Дарья Широчина (акушер-гинеколог)
Удаление опухолей с подозрением или подтвержденным злокачественным ростом проводится только с помощью скальпеля. Так вероятность распространения и метастазирования клеток меньше, а материал, который посылается на гистологическое исследование, не изменен, что позволяет более точно установить диагноз.
Хирургические операции при злокачественных опухолях влагалища могут быть обширными — с удалением не только тканей вагины, но и смежных органов. При этом половая жизнь в последующем возможна только после проведения реконструктивных операций с имитацией влагалища, например, из части кишки. Также для лечения злокачественных опухолей используется облучение тканей, химиотерапия и другие методы воздействия на раковые клетки.
Смотрите в этом видео о том, как и когда удаляют кондиломы методом коагуляции:
Причины почему появляется отросток во влагалище
Наросты у входа во влагалище — это симптом, который указывает на наличие вируса папилломы человека или заболеваниях внутренних органов. В большинстве случае образования имеют доброкачественный характер и не несут угрозы для жизни пациентки.
Причины образования
Иногда женщины замечают, что во влагалище какие-то отростки прогрессируют в росте и доставляют определенный дискомфорт. Неприятные симптомы свидетельствуют о развитии внутреннего заболевания и требуют незамедлительного обращения к врачу.
Что может вызвать появление отростков на тонкой ножке:
- проблемы с иммунитетом перенесенные недавно вирусные инфекции;
- лишний вес и избыточное потоотделение;
- неправильный уход за половыми органами;
- дисфункция щитовидной железы;
- изменение гормонального фона после родов;
- частые стрессы и переживания;
- заражение половыми инфекциями при половых контактах без предохранения;
- инфекционные патологии, например, гонорея или хламидиоз.
Виды отростков
Если посмотреть на фото образований, можно увидеть, что наросты бывают разных цветов, форм и текстур. Поэтому иногда постановление точного диагноза может затрудниться.
О каких заболеваниях могут говорить длинные отростки во влагалище:
- ВПЧ. Наблюдается при входе во влагалище небольшой отросток, который сопровождаются зудом, жжением при мочеиспускании, покраснениями внутри влагалища. При несвоевременном лечении ситуация может усложниться и перейти в злокачественную стадию. Поэтому в данном случае рекомендовано вовремя пройти тщательную диагностику и начать комплексное лечение.
- Жировик. Локализация жировиков — поверхность половых губ и стенки влагалища. Появление образования не дополняется вспомогательными симптомами, чаще всего развитие нароста происходит без выраженных симптомов. Жировик имеет округлую форму и мягкую консистенцию. Удаляется нарост хирургическим путем после комплексного обследования.
- Киста. Кистозные образования появляются спонтанно и чаще всего не дают никакой негативной симптоматики. Обнаружить дискомфорт женщина может во время полового акта. Так как, увеличиваясь в росте, киста препятствует нормальному продолжению интимной жизни. В таких случаях требуется осмотр гинеколога и оперативное вмешательство.
- Бородавка. Длинный кожный отросток может быть обычной бородавкой. В таких случаях нарост причиняет дискомфорт при половом акте, пациентка наблюдает боль, зуд в проблемной зоне. Отросток может увеличиваться в размерах, отекать и кровоточить. В данных случаях требуется хирургическое удаление образования.
- Герпес. Генитальный герпес передается половым путем и выражается в идее пузырьковых наростов, заполненных жидкостью. Образования появляются как во влагалище, так и на внутренней стороне бедра. Спустя некоторое время пузырь лопается, а на его месте образуются язвы. Ситуация требует медикаментозного вмешательства.
- Злокачественные образования. На начальных этапах развития патология симптоматика практически не наблюдается. Ощутимые изменения происходят на 2 и 3 стадии онкологического заболевания. Симптоматика проявляется в виде болей, отдающих в таз и не прекращающихся после принятия анальгетиков. У женщины также наблюдаются проблемы при дефекации и мочеиспускании, в экскрементах могут наблюдаться кровяные прожилки. В некоторых случаях наблюдается увеличение температуры, отчетливое прощупывание паховых лимфоузлов.
Диагностика
Совет от дерматолога… Зуд, сыпь и шелушение кожи сигнализирует о том, что организм во всю КРИЧИТ о проблемах. О чем говорят эти симптомы, мы спросили у главного врача Рыкова Сергея Владимировича… Читать далее.
..
Для уточнения диагноза женщина должна обратиться к гинекологу, который проведет тщательный осмотр и направит на диагностические процедуры. По результатам анализов будет определяться дальнейшая тактика лечения.
Какие диагностические мероприятия проводятся:
- Очный осмотр проблемного места. Врач исследует проблемную зону, ощупывает лимфоузлы, паховую область. Дополнительно проводится кольпоскопия и аноскопия.
- Взятие мазка. Такая тактика поможет определить наличие инфекционных поражений и грибковых патологий.
- ИФА. Анализы помогают определить наличие или отсутствие антител к вирусу.
- Гистологическое исследование. Удаление образования и дальнейшее его исследование на наличие раковых клеток.
Терапия
Какие варианты и виды лечения может предложить врач:
- При ВПЧ прописывается комплекс медикаментозного лечения, которые состоит из противовирусных средств, иммуностимулирующих препаратов и заживляющих мазей.
- Жировики и кисты удаляются хирургическим путем. Метод удаления определяет врач, в зависимости от состояния нароста. Если образование имеет небольшие размеры, хирург может предложить медикаментозную терапию с применением рассасывающих мазей. Однако такой вариант не гарантирует полного избавления от нароста.
- Бородавки в некоторых случаях сложно поддаются лечению. Для полного удаления применяют операционные методы и последующие курсы иммуностимулирующими препаратами.
- Генитальный герпес лечится противовирусными препаратами.
Для удаления нароста применяются различные методы, которые могут меняться в зависимости от возраста пациентки или особенностей ее организма.
Какие главные варианты для удаления наростов используются в медицине:
- Лазер. Один из самых распространенных и безболезненных методов, помогает устранить небольшие образования, практически не оставляя следов от шрамов.
- Азот. В данном случае отростки удаляются при помощи жидкого азота, процедура проходит в несколько этапов, после процесса назначается курс профилактической терапии.
- Радиоволновой метод. Образование удаляется при помощи радиоволны, которая не оставляет шрамов и следов оперативного вмешательства.
- Электрокоагулятор. Отросток убирается при помощи тока, на начальном этапе на месте образования появляется корочка. Через пару недель после процедуры корочка отпадает, на ее месте образуется розоватый шрам.
После удаления нароста необходимо соблюдать все рекомендации гинеколога, приходить на перевязки, если потребуется. В первые 2 недели стоит воздержаться от половых контактов, отменить интенсивные тренировки в спортзале.
Меры предосторожности
Чтобы избежать повторного появления нароста, стоит следовать рекомендациям гинекологов:
- Следить за местом после удаления отростка, проверяться регулярно у врача, делать перевязки и лечебные компрессы с теми средствами, которые пропишет гинеколог.
- Следить за личной гигиеной, принимать душ 2 раза в день, своевременно менять нижнее белье.
- Укреплять иммунитет, принимать поливитаминные препараты, вести здоровый образ жизни, избавиться от вредных привычек.
- Предохраняться во время полового акта, использовать антисептики, например, мирамистин или перекись водорода, проверяться на наличие половых инфекций каждые полгода.
- Вовремя лечить вирусные инфекции, закалять организм.
Заключение
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa).
Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний.
Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo… Читать далее…
Если после удаления отростка на его месте вновь начинает появляться образование, стоит обратиться к врачу. В данном случае врач определит дальнейшую тактику действий.
Источник: https://venbolezni.com/problemy-u-zhenshhin/prichinyi-pochemu-poyavlyaetsya-otrostok-vo-vlagalishhe.html
Диагностика
Для установления диагноза гинекологу необходима полная диагностика:
- Анамнез болезни. Он включает в себя знание информации:
- как давно появились наросты;
- присутствовали ли не предохраненные интимные связи;
- как давно происходил последний акт такого рода.
- Осмотр гинеколога. При этом производится забор пораженных эпителиальных клеток для последующего ПЦР-анализа.
- ПЦР-диагностика. При этом анализе проводят определение количества возбудителей и типа папиллома вирусной инфекции.
- Иммуноферментный анализ. Он необходим для подтверждения присутствия у человека антител к вирусу. На основании которых, можно судить о степени развития ВПЧ в организме человека.
- Кольпоскопия. Осмотр стенок влагалища для определения поврежденных зон. Проводят с применением специального прибора кольпоскопа и окрашивания шейки матки раствором йода.
- Аноскопия. Предполагает осмотр анальной зоны на наличие папиллом.
- Цитологическое исследование. Изучение клеток под микроскопом, обнаружение поврежденных участков и их характеристика.
- Гистологический анализ. Изучение структуры поврежденных участков.
- Онкоцитология. Изучение клеток в соскобе с шейки матки и цервикального канала под увеличением микроскопа.
При подтверждении папилломатоза необходимо своевременное лечение и правильный подбор терапии.
Основные заболевания
- ВПЧ (вирус папилломы человека). Нарост, образовавшийся внутри женских гениталий, в медицине именуется кондиломой. Инкубационный период может длиться от 2 недель до 3 месяцев. Во время образования кондиломы женщина испытывает зуд, боль и жжение. Слизистая может опухнуть и покраснеть. Наросты нередко источают неприятный запах. Непролеченные кондиломы могут спровоцировать эрозию шейки матки, дисплазию и онкологию.
- Липома. Жировик локализуется на стенках влагалища и половых губах. Образование происходит бессимптомно. Нарост имеет овальную или округлую форму. При прощупывании болевой эффект отсутствует. Если липома расположена снаружи влагалища, то при ее рассмотрении женщина сможет заметить внутри уплотнения желтое содержимое. Пациентке не рекомендуется выдавливать содержимое из уплотнения, использовать выжигающие аппараты, сдирать нарост самостоятельно и принимать лекарства до постановки точного диагноза врачом.
- Киста. Образование кисты влагалища протекает бессимптомно и обнаруживается при плановом осмотре у гинеколога. Достигая большого размера, нарост может нагнаиваться и затруднять половую жизнь (из-за болей). Исследование кисты проходит при помощи кольпоскопии. Киста имеет округлую форму, а ее структура — мягкоэластичная.
- Полип. Характеризуется единичным выростом в области матки и вагины. Множественные образования — маточный полипоз. При отсутствии лечения полипы провоцируют бесплодие. Различают аденоматозный полип (разрастается в слизистой и покрывает внутреннюю поверхность матки) и железистый (образуется из тканей эндометрия и желез). Симптомы образования: мажущие кровянистые выделения в межменструальный период, дискомфорт и проявление болей при половом акте, тянущие боли внизу живота и нарушение менструального цикла.
- Генитальная бородавка. Нарост причиняет дискомфорт, боль, цепляется за нижнее белье. Заболевание передается половым и контактно-бытовым путем. Кондилома имеет остроконечную, папиллярную и плоскую форму. Основание бородавки может быть широкое или тонкое. Папилломы располагаются на малых и больших половых губах, стенках слизистой, вблизи ануса, в паховой и лобковой зоне. Основные симптомы: отечность, зуд, покраснение, обильные выделения с резким запахом, возможные кровотечения, болевой синдром.
- Герпес. Генитальный герпес является заболеванием, вызванным вирусами простого герпеса. Наросты заполнены жидкостью и локализуются на бедрах, лобке, анусе, влагалище и шейке матки. Во время образования пузырька пациент ощущает зуд. Спустя 7 дней нарост лопается, образуя язву.
- Геморрой. Нарост в этом случае локализуется между входом во влагалище и анальным проходом, а его форма напоминает узелок. Симптомы заболевания: варикозные венозные образования в зоне промежности, ощущение болей внизу живота, выделения из влагалища, дискомфорт во время полового контакта.
Виды наростов классифицируют по:
- размерам (малые, средние, большие);
- форме;
- цвету;
- структуре (твердые, рыхлые).
Располагаться образования могут:
- Внутри влагалища. Пациентка может наблюдать данный вид образования только на фото, сделанном при УЗ-диагностике. Обнаружить такие образования сможет лишь врач при осмотре или прощупывании.
- Снаружи у входа на половых губах, на лобке, около ануса, на бедрах.
Симптомы папилломы влагалища
Зачастую при ВПЧ у женщин образование папиллом на первых порах протекает бессимптомно.
В случае длительного развития и прогресса болезни, возможны проявления симптомов:
- Ощущается чувство зуда и жжения во влагалище.
- Могут возникать кровотечения.
- Обнаружение наростов во влагалище при пальпации.
В зависимости от скорости развития заболевания, будет необходимо диагностическое обследование пациентке с последующим удалением или лечением наростов.
Обзор противовирусных препаратов
Существуют средства, которые оказывают воздействие только на инфекцию. К таковым относят Изопринозин. Однако можно задействовать и универсальные лекарства: Панавир, Виферон. Они выполняют две функции: способствуют повышению защитных сил организма и блокируют активность вируса. Если используются узкоспециальные препараты, наряду с ними рекомендуется применять иммуностимуляторы.
Изопринозин содержит вещество инозин пранобекс. В результате приема такого препарата отмечается снижение интенсивности проявлений заболевания. Под воздействием активного вещества вирус перестает размножаться. Среди показаний к применению можно обнаружить и папилломавирусную инфекцию. Данный препарат не назначают детям до 3 лет, пациентам с почечной недостаточностью, мочекаменной болезнью, подагрой, аритмией. Не следует принимать его беременным и женщинам в период лактации.
Виферон содержит рекомбинантный интерферон человеческий альфа-2b. Оказывает иммуностимулирующее и противовирусное действие. Препарат показан для лечения папиллом во влагалище и предотвращает развитие практически любых вирусных инфекций. Преимуществом данного средства является отсутствие противопоказаний. Отмечают лишь вероятность развития индивидуальной реакции, что случается в редких случаях.
Панавир содержит гексозный гликозид. Средство способствует повышению устойчивости организма к разным вирусам:
- папилломавирусу;
- цитомегаловирусу;
- герпесу;
- энцефалиту.
Препарат не назначают при заболеваниях почек, селезенки, в детском возрасте и в период лактации
Панавир допускается использовать во время беременности, однако делать это следует с осторожностью, так как отсутствуют данные о влиянии средства на плод и организм женщины в период вынашивания ребенка
Почему возникают папилломы влагалища?
Инфекция папилломавируса имеет инкубационный период от 2 недель до нескольких лет. Очень часто она становится причиной развития таких образований, как папилломы или кондиломы во влагалище. Попадает в организм этот возбудитель путем половых взаимосвязей, не предохраняющихся партнеров. Болезнь способна развиваться на фоне пониженного иммунитета или воспалительных процессов.
Особое значение имеет наличие провоцирующих болезнь факторов:
- эндометрит;
- воспаление яичников;
- вульвовагинит;
- хламидиоз;
- гонорея.
Именно они приводят к быстрому развитию вируса внутри женского организма.
Также развитию папиллом во влагалище способствуют:
- ранняя интимная жизнь;
- авитаминоз;
- дисбактериоз во влагалище;
- нервные потрясения.
- сниженные силы иммунитета в организме;
- прием кортикостероидов;
- проведение на инфицированной коже оперативных вмешательств;
- беременность.
Папилломавирус насчитывает около сотни различных штаммов, из которых только некоторые способны приводить к возникновению и развитию папиллом.
При попадании вируса на здоровые ткани происходит ряд процессов:
- Возбудитель проникает сквозь базальный слой дермы.
- Повреждает оболочку клеток.
- Происходит внедрение вирусной ДНК в центр клетки.
- Вирус ожидает благоприятных условий.
Если носитель папиллома вируса имеет сильный иммунитет, то инфекция может долгое время не проявлять своего негативного воздействия.
Методы диагностики
Для выяснения, что это за заболевание и постановки правильного диагноза проводят исследований:
- необходимо врачу осмотреть пациента на предмет наличия папиллом;
- проводится ПЦР;
- цитологическое исследование;
- молекулярно-биологическое тестирование;
- гистологическое исследование;
- колькоскопия у женщин.
Тщательный осмотр необходим, что определить не сифилис ли это. Симптоматика заболеваний очень схожа, особенно в начале заболевания. Еще проводится дифференциальное окрашивание половых органов, так где больше всего высыпаний папиллом.
Цитологическое исследование – это более сложный и тщательный метод проведения диагностики. С его помощью врачи могут обнаружить предраковые образования и понять насколько сильно поражены участки кожи.
Еще существует метод выявления заболевания до того, как появятся проявления на коже. Для этого проводят молекулярно-биологическое исследование. С его помощью можно выяснить тип вируса, который поразил человека.
И, наконец, ПЦР помогает определить тип вируса и насколько он высоко канцерогенный.
Методы лечения
Когда возникают папилломы во влагалище, необходимо как можно раньше начать лечение. Для этого следует не только избавиться от генитальных наростов, но и ослабить действие вируса. В первую очередь лечение папиллом, которые расположены во влагалище, нужно начать с диагностики. Этим должен заниматься квалифицированный врач – дерматовенеролог. Он после клинического осмотра назначает ряд исследований для выявления природы образования, штаммов вирусов. После этого лечащий врач назначит комплексную терапию, которая направлена на:
- борьбу с вирусом;
- повышение иммунных свойств организма;
- удаление папиллом во влагалище.
Чтобы вылечить папилломавирус, перевести его в неактивную (латентную) фазу, требуется медикаментозная терапия. Для этого используют специальные противовирусные средства, которые выпускают в виде мазей, спреев, таблеток и растворов для инъекций.
При папилломах во влагалище лечение проводится при помощи таких препаратов:
- Ликопид (таблетки для внутреннего приема).
- Алпизарин (таблетки).
- Интерферон и аналоги (Виферон, Анаферон).
- Солкодерм (мазь, можно беременным).
- Риодоксол.
Также лечить папилломы во влагалище помогают иммуномодуляторы – средства, повышающие защитные свойства организма. Самые популярные из них:
- Иммунал.
- Иммуномакс.
- Ликопид.
- Эстифан.
Но медикаментозное лечение, когда появилась папиллома вульвы, чаще всего малоэффективно и используется, скорее, как дополнительное. Необходимо удалить нарост, чтобы избежать его травмирования и дальнейшего разрастания. Для лечения образований во влагалище используют радикальные методы:
- Электрокоагуляция. Это прижигание кондилом с помощью высокой температуры.
- Химическое прижигание.
- Криодеструкция. Это замораживание нароста жидким азотом.
- Лазерное удаление. Часто дает 100% избавления от папиллом. Рецидивы случаются редко.
- Хирургическое удаление. Это операция, которая проводиться под наркозом. При таком методе происходит иссечение скальпелем образования.
Все эти процедуры проводятся только в специализированных учреждениях – косметических салонах или клиниках. Проводит их опытный специалист (врач или косметолог).
Лечение влагалищных наростов в большинстве случаев имеет благоприятные прогнозы. Перед тем как лечить папилломы, необходимо разобраться в их природе (злокачественное или доброкачественное образование), а также выяснить, какой штамм вируса спровоцировал их появление. В этом поможет разобраться врач, самолечение же в этом случае грозит осложнениями.
Разновидности наростов во влагалище, места локализации
В зависимости от причины наросты могут подразделяться на определённые виды, которые влияют не только на размеры наростов, но и на их месторасположение.
Вирус папилломы человека
Возникать вирус папилломы может практически у любого человека, который не использует средства индивидуальной защиты во время полового акта. В некоторых случаях папиллома может возникнуть даже с применением презерватива.
Располагаться нарост чаще всего на входе во влагалище. Также небольшие папилломы могут проявляться на стенках влагалища и на шейке матки.
Внешне образование имеет вид небольших гребешков, которые при надавливании могут провоцировать образования болезненных симптомов. Папиллома заразна и может передаваться другим людям после тесного контакта.
Липома
Проявляется липома чаще всего на входе во влагалище или на половых губах, внешне имеет вид небольшого нароста, который имеет мягкую консистенцию и при надавливании меняет свою форму. Возникать может как в одиночном, так и множественном количестве.
Киста
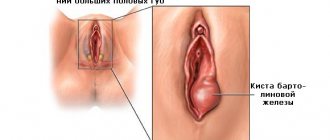
Наиболее частые виды образований, которые проявляются во влагалище женщин. Образоваться киста может абсолютно на любом участке слизистой оболочке. Однако наиболее часто наблюдаются появление опухоли на матке, маточных трубах или бартолиновых желез. Также возникнуть киста может на стенках внутренних половых органах.
Имеет вид небольшого плотного образования, которое при пальпации не доставляет женщине дискомфортных ощущений. Имеет свойство увеличиваться в размере или полностью исчезать самостоятельно.
Полип
Наиболее часто такой тип образования проявляется у ранее рожавших женщин. Заболевание протекает без видимых симптомов, относиться к доброкачественным наростам. Наросты появляются чаще всего в области входа во влагалище, однако могут образоваться также на стенках.
При большом скоплении полипы вызывают дискомфорт и становятся препятствием для нормальной половой жизни. В некоторых случаях болезнь может проявляться в форме кровяных выделений и боли во время движения. Полипы могут повреждаться и провоцировать появление неприятного запаха в области половых органов.
Генитальная бородавка
Данный тип заболевания относится к вирусам и может возникать на любом участке слизистой оболочки половых органов.
Внешне образование имеет небольшие размеры, которые чаще всего не отличаются от естественного цвета кожи. Генитальные бородавки или еще их называют кондиломы, могут проявляться в следующих местах: клитор, половые губы, вход во влагалище, шейка матки, анус.
Другие причины
Наросты порой появляются по причинам, не несущим особого вреда здоровью:
- кисты;
- полипы;
- моллюски.
Эти дефекты не сопровождаются тревожными симптомами и не сопровождаются дискомфортом. Все же их рекомендуют удалять, так как при сильном увеличении такие новообразования перекрывают родовые пути и мешают зачатию. Если у входа во влагалище появились наросты, необходимо посетить гинеколога или венеролога. Только своевременная медицинская помощь поможет избежать страшных последствий.