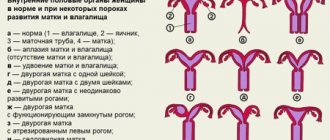
Здоровье женщины является очень хрупким. Часто у дам врачи диагностируют патологии шейки матки, которые связаны с воспалительным процессом или выступают их последствием — эрозии, дисплазии, эктопии, а также рак. Современной медициной предлагается уникальный метод терапии, который называется конизация. Суть этой процедуры состоит в изъятии конусообразного района поверхности цервикального канала или доли поврежденных мышечных тканей.
Конизация шейки матки — один из методов лечения предраковых заболеваний и предупреждения онкологии. Операция малотравматичная, не требует стационарного лечения. Зачастую процедуру проводят не для лечения, а в целях исследования и диагностирования основного заболевания. Самочувствие женщины после конизации шейки матки определяется множеством факторов. Восстановительный период протекает у каждой пациентки строго индивидуально и напрямую зависит от сопутствующих болезней, состояния иммунитета, а также от выбранного метода медицинского вмешательства.
Послеоперационный период
После конизации шейки матки пациентки не испытывают никаких болевых ощущений кроме легкого дискомфорта. Реабилитация является амбулаторной. В том случае, если операцию проводили лазером или с помощью радиоволнового метода, тогда вероятность осложнений минимальная. При наличии острой боли, а также на фоне сильного маточного кровотечения или высокой температуры надо сразу обращаться за медицинской помощью.
На окончательное заживление органа уходит около месяца. О каких противопоказаниях после конизации шейки матки нужно знать? Требуется соблюсти перерыв в половой жизни, отменив одновременно походы в баню, бассейны и сауну. Еще одним правилом реабилитации считается ограничение любых физических нагрузок.
Виды оперативного вмешательства
Современная медицина имеет несколько методов оперативного лечения. Метод конизации детородного органа для каждой женщины подбирается индивидуально. Суть имеющихся методов операции представлена далее.
Хирургический
Этот вид оперативного лечения в настоящее время применяется по особым показаниям. Хирургическое иссечение больных тканей на шейке матки имеет много недостатков, таких как высокий показатель травматичности, риск занесения инфекции, сильная кровопотеря. Плюсом рассматриваемого способа лечения выступает высокая точность удаления пораженных тканей.
Лазерный
Этот метод довольно популярен, но тоже не применяется повсеместно. В этом случае важную роль сыграла высокая стоимость операции, а также необходимость применения общего наркоза пациентке. Подобное хирургическое вмешательство заключается в иссечении больных тканей лазерным лучом или в выпаривании. Минусы представленного метода лечения – дороговизна и общая анестезия. К плюсам относится высокая точность иссечения и качественная терапия.
Электроволновая
Электроволновая конизация – по иному ее называют радиоволновой – самый популярный в клиниках метод конизации шейки матки. Удаление пораженных тканей проводится с применением петли электрода, на который подается переменный ток. Электроконизация имеет много достоинств:
- низкая стоимость;
- отсутствие неприятных последствий;
- местная анестезия;
- малая кровопотеря.
К минусам лечения относится невозможность проконтролировать глубину проведения иссечения.
Криоконизация или замораживание
Применение оксида азота приводит к замораживанию больного участка тканей, после чего производится деструкция очага. Этот метод безболезненный и не слишком дорогой, но в стране на данное время почти не применяется. Объясняется этот фактор невозможностью рассчитать мощность замораживающего фактора, а также последующим отсутствием кусочка ткани для проведения анализа. Этот метод лечения нельзя использовать при подозрении на онкологию.
После колонизации
Как выглядит шейка матки после конизации? Восстановление органа характеризуется такими моментами:
- В районе удаленного участка ткани формируется глубокая рана, сопровождающаяся кровотечением в первые сутки после конизации.
- Потихоньку по мере своего заживления рана обычно покрывается струпом в том случае, если операцию провели радиоволновым, лазерным способом.
- Непосредственно под струпом наблюдается активное заживление. Далее в определенный момент времени он может отделиться от шейки и выйти естественным путем. Подобный процесс часто сопровождается возобновлением кровотечения. Как правило, отделение осуществляется через десять-четырнадцать дней. Но этот срок индивидуален и определяется размером удаленной доли шейки матки после конизации. На фото представлена схема такой манипуляции.
Особенности реабилитации
Любое хирургическое вмешательство в анатомию этого органа влечет за собой продолжительный восстановительный период. В основном выздоровление после конизации шейки матки зависит от поведения пациентки: прием назначенных доктором препаратов наряду с гигиеной, отказом от сексуальных контактов, соблюдением режима нагрузок и так далее. Этапы терапии в себя включают консервативное лечение, направленное на ускорение процесса заживления, а также на профилактику рецидивов заболевания.
Операцию проводят только с помощью стерильных инструментов, но риск возникновения инфицирования после нее все же сохраняется. Для минимизации такой вероятности (присоединение инфекции) доктор может назначать курс терапии антисептическими свечами. Именно в целях препятствия инфекционного проникновения в рану женщины должны соблюдать абсолютный половой покой, избегая принятия ванн и посещения бассейнов. Послеоперационный период выполнения обработки поврежденной поверхности не предполагает. Недопустимо самостоятельно осуществлять спринцевание. Требуется обеспечивать абсолютный физический покой поврежденного участка.
Радиоволновая, лазерная методика, а также диатермоконизация допускает образование струпа. Выход его может сопровождаться усилением кровяных выделений. После полного очищения участка операции выделения вскоре сократятся.
Обеспокоить пациентку должны факторы в виде усиления обильности выделений нехарактерного вида (присутствие творожистой консистенции и желтого цвета), резкого неприятного запаха. Такие признаки могут указывать на возникновение бактериальной флоры. Допустимым медики считают незначительное чувство боли, которое схоже с предменструальным синдромом. Доктора в послеоперационном периоде, как правило, прописывают женщинам прием обезболивающих легких препаратов. Итак, ниже расскажем, какие после конизации шейки матки можно лекарства принимать.
Какие медикаменты используются в ходе восстановительного периода?
Так как операция конизации предполагает удаление района пораженных тканей, регенеративный процесс может проходить более длительно, чем изначально ожидается. Для ускорения заживления используются препараты наподобие «Пантенола», «Метилурацила», «Левомеколя» и другие средства.
В том случае, если у пациентки возникает зуд или жжение, то это может являться симптомом присоединения той или иной инфекции. Дискомфорт способен сопровождаться и повышением температуры, а, вместе с тем, усилением выделений. Профилактическая терапия в послеоперационный период времени может в себя включать следующие противомикробные суппозитории, например, «Гексикон» наряду с «Тержинаном» и «Румизолом».
Негативные моменты в послеоперационный период
Любое хирургическое вмешательство и терапия болезней шейки способны приводить к серьезным последствиям. Осложнения, как правило, зарождаются в условиях некачественно сделанной операции, по причине сложности изначального заболевания женщины, а также вследствие несоблюдения ею предложенных рекомендаций. Основные отрицательные моменты конизации в рамках послеоперационного периода представлены следующими факторами:
- Возникновение кровотечений (около пяти процентов операций имеют данные последствия).
- Развитие инфекционного и воспалительного процесса.
- Появление болевого синдрома.
- Наличие рубцевания и стеноза.
- Возникновение истмико-цервикальной недостаточности (ИЦН) в период беременности, провоцирующей самопроизвольные выкидыши или преждевременные роды. Стоит отметить, что ИЦН после конизации развивается у пациенток далеко не всегда. Учитывая то, что ее причиной служит гормональный дисбаланс, наряду с врожденным нарушением соотношения соединительнотканного и мышечного компонента, операция может на процессе вынашивания и не сказаться.
Не всегда после конизации шейки матки можно чувствовать себя хорошо. Иногда возникают осложнения.
Беременность и роды после радиоконизации
В отличие от других методов лечения, после радиоконизации не возникает стеноз цервикального канала и не развиваются осложнения, способные повлиять на течение беременности и родов. Шейка матки заживает без образования рубцов. Цервикальный канал остается проходимым, и сперматозоиды без помех могут оплодотворить яйцеклетку. После проведенной терапии женщина может зачать ребенка. Рекомендуется планировать беременность спустя 2-3 месяца после операции.
Важно знать
Правильно проведенная радиоконизация не мешает зачатию, вынашиванию ребенка и естественным родам.
Радиоконизация шейки матки не сказывается на течении беременности и не мешает развитию плода. Поскольку рубцов на шейке матки не образуется, то развитие истмико-цервикальной недостаточности женщине не грозит. При отсутствии иных осложнений возможно благополучное вынашивание и рождение ребенка.
Роды после оперативного лечения проходят без осложнений. Женщина может благополучно родить ребенка через естественные родовые пути. Радиволновое лечение – это щадящий метод, который не оказывает негативного влияния на шейку матки, не мешает ее растяжению в родах и не препятствует появлению малыша на свет.
Благополучное течение беременности и родов во многом зависит от того, как прошел послеоперационный период. Если женщина соблюдала все рекомендации врача и регулярно наблюдалась у гинеколога, у нее весьма высоки шансы ощутить всю радость материнства без существенных проблем и осложнений.
Интересное видео о преимуществах радиоволновой конизации
Что делать, если матка кровит?
Многие женщины жалуются на то, что матка кровит после конизации шейки. Такое осложнение в рамках полеоперационного периода обычно связано с повреждением системы сосудов органа. На фоне нарушения процесса свертываемости образуются тромбы. Помимо этого, из-за отхождения струпа большого размера может возникать обильное кровотечение, которое потребует обращения к врачу. Возникновение несущественных выделений в процессе восстановления является вполне допустимым проявлением. Это обусловлено сбоем целостности стенок органа. Выделения обладают кровянистым характером на начальном этапе, а далее становятся сукровичными.
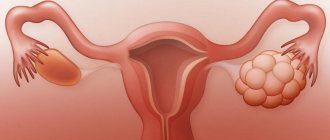
Дисплазия после конизации шейки матки
Зачастую причиной для назначения доктором конизации шейки матки служит обнаружение дисплазии. Целью при этом видится исследование полученного биологического материала на присутствие злокачественных процессов и удаление патологии как таковой. В некоторых ситуациях изъятия участка слизистой, который был затронут диспластическими процессами, оказывается вполне достаточно для лечения.
Дисплазия шейки матки у пациенток характеризуется нетипичными клетками на органе. Цель лечения этого заболевания предполагает максимальное снижение риска перехода болезни на стадию рака. Основной причиной дисплазии у женщин считается инфицирование вирусом папилломы. Терапия во многом зависит от степени заболевания, возраста пациентки и ее репродуктивных планов. Без лечения вероятна трансформация дисплазии в онкологию. В некоторых случаях после конизации обнаруживается рецидив дисплазии.
Беременность у женщин после лечения цервикальных интраэпителиальных неоплазий
Одной из актуальных проблем в акушерстве и гинекологии является проблема реализации репродуктивной функции у женщин после применения инвазивных методов лечения цервикальных интраэпителиальных неоплазий (CIN). В последние годы наблюдается негативная тенденция в увеличении заболеваемости раком шейки матки у молодых женщин. Поэтому актуальными вопросами являются не только ранняя диагностика CIN шейки матки, но и проведение своевременного органосохраняющего лечения.
Таблица 1. Осложнения течения I и II триместра беременности у пациенток после инвазивных методов лечения CIN шейки матки
Рисунок. Методы лечения цервикальных интраэпителиальных неоплазий в анамнезе обследованных пациенток (%)
Таблица 2. Осложнения беременности у обследованных пациенток в III триместре (n =50)
Таблица 3. Исходы беременности у женщин после лечения CIN
Адекватным лечением преинвазивной карциномы (тяжелой дисплазии) шейки матки у женщин репродуктивного возраста, согласно современным представлениям, является конизация шейки матки, которая подразумевает одновременно диагностическую и терапевтическую процедуру (4).
Не менее важным является вопрос о возникновении рецидивов во время беременности и после родов у женщин, перенесших инвазивные методы лечения предрака шейки матки (1, 5).
Частота наступления беременности после инвазивных методов лечения заболеваний шейки матки колеблется, по данным различных авторов, от 15,9 до 36,7% (2, 5). В литературе имеются разноречивые мнения о течении беременности и родов после деструктивных и инвазивных методов лечения.
Так, по данным M. Кasum (1991), частота срочных родов у пациенток после конусовидной эксцизии шейки матки составляет 66,2%, преждевременных – 14,7%, спонтанных абортов – 19,1% (8).
По данным Булгаковой С.В. (2007), частота самопроизвольного прерывания беременности у пациенток после ампутации шейки матки составила 20,3%, искусственное прерывание – 34,4%, оперативные роды – 14,1% и роды через естественные родовые пути – 29,6% (2).
В связи с этим целью данного исследования являлось определение особенностей течения беременности и родов у пациенток после инвазивных методов лечения цервикальных интраэпителиальных неоплазий шейки матки.
Материалы и методы
Для достижения поставленной цели нами проведен анализ течения беременности и родов у 50 беременных после инвазивных методов лечения CIN.
У 22 (44%) беременных в анамнезе была выявлена цервикальная интраэпителиальная неоплазия II (CIN II), что соответствует средней степени дисплазии, из них 10 (20,0%) пациенткам была произведена диатермокоагуляция (ДЭК) и 12 (24,0%) – радиокоагуляция.
У 28 (56%) пациенток была диагностирована цервикальная интраэпителиальная неоплазия III (CIN III), включающая тяжелую дисплазию 20 (71,4%) и рак in
situ
8 (28,6%). Из них 21 (42,0%) пациентке была произведена конизация шейки матки и 7 (14,0%) – ампутация шейки матки (см. рисунок).
Всем беременным проводилось комплексное обследование, включая общеклиническое, микроскопическое, бактериологическое исследования, выявление урогенитальных инфекций, включая вирус папилломы человека (ВПЧ) и его высокоонкогенные штаммы, методом полимеразной цепной реакции (ПЦР), расширенную кольпоскопию, цитологическое исследование мазков с экзо- и эндоцервикса, ультразвуковое исследование.
Результаты и обсуждение
Средний возраст обследуемых пациенток с CIN II в анамнезе составил 26,5 ± 3,2 года и с CIN III – 30,2 ± 4,5 лет. При анализе репродуктивной функции было выявлено, что данная беременность была первой у 4 (18,2%) беременных с CIN II и лишь у 3 (10,7%) пациенток с CIN III. У 18 (36,0%) женщин в анамнезе имелись выкидыши.
У 2 пациенток с CIN III беременность наступила после применения вспомогательных репродуктивных технологий. Первые роды предстояли 17 (34,0%) беременным.
Промежуток времени, прошедший после лечения цервикальной интраэпителиальной неоплазии до наступления настоящей беременности, составлял от 2 до 6 лет.
Учитывая этиологическую роль ПВИ в развитии предрака и рака шейки матки (1, 3, 7, 9), все пациентки на этапе лечения CIN проходили обследование с целью выявления ВПЧ. Интересным представляется факт обнаружения ВПЧ высокого риска (16, 18, 31, 33) до беременности у всех пациенток с CIN III и у 20 (90,9%) пациенток с CIN II. В связи с наличием ВПЧ все пациентки до и после проведения инвазивных методов лечения получали противовирусную и иммунокорригирующую терапию.
Основными жалобами беременных в первом и втором триместрах были ноющие и тянущие боли внизу живота, обильные выделения, тошнота, слабость. Обращало внимание отсутствие жалоб только у 12 (24,0%) обследованных беременных.
В I триместре беременности наиболее частым осложнением являлась угроза прерывания (74,0%) с ранних сроков, ранний токсикоз (28,0%), анемия (18,0%), кольпит (38,0%) бактериальный вагиноз (58,0%).
Во II триместре беременности также наблюдалась высокая частота угрозы прерывания беременности преимущественно у пациенток после конизации и ампутации шейки матки. Достаточно часто выявлялось диффузное утолщение плаценты (24,0%) и нарушение адекватной продукции околоплодных вод (8,0%), что являлось косвенными признаками нарушения функции фетоплацентарного комплекса (ФПК). Однако выраженные признаки внутриутробного страдания плода были выявлены лишь у 1 беременной с дихориальной диамниотической двойней. Одной из причин сохраняющейся угрозы прерывания беременности была истмико-цервикальная недостаточность (ИЦН), которая диагностирована у 18 (36,0%) беременных: у всех (7) пациенток после ампутации шейки матки, а также у 9 пациенток после конизации и у 2 пациенток после диатермокоагуляции (таблица 1). Отсутствие или выраженная деформация влагалищной порции шейки матки способствуют нарушению ее барьерной функции, обусловливают органическую или функциональную ИЦН, что в совокупности приводит к угрозе прерывания беременности и создает условия для восходящего инфицирования.
Доминирующим осложнением III триместра беременности была угроза преждевременных родов (64,0%), высокой оставалась частота анемии (22,0%) и гестоза (14,0%). Признаки внутриутробного страдания плода и фетоплацентарной недостаточности (ФПН) выявлены у 19 (38,0%) беременных, синдром задержки развития плода (СЗРП) – у 3 (6,0%), косвенные признаки дисфункции ФПК, такие, как маловодие или многоводие – у 5 (10,0%) беременных. Антенатальная гибель плода диагностирована у одной пациентки после ЭКО с дихориальной диамниотической двойней, перенесшей до беременности ампутацию шейки матки по поводу CIN III (таблица 2).
Бактериологическое и ПЦР-исследование соскобов из цервикального канала выявило практически у всех беременных нарушение микробиоценоза влагалища, а также высокую частоту урогенитальных инфекций: ВПЧ (42,0%), ВПГ (34,0%), ЦМВ (26,0%), уреаплазмы (22,0%), микоплазмы (12,0%), хламидии (8,0%), гарднереллы (32,0%), кандиды (38,0%). Чаще всего наблюдались ассоциации вирусов, бактерий и грибов, моноинфекция выявлялась лишь у (10,0%) пациенток.
Интересным представляется факт выявления ВПЧ (42,0%) у беременных после инвазивных методов лечения CIN. Несмотря на проводимые ранее инвазивные методы лечения, в том числе и хирургические, нами выявлена высокая инфицированность беременных ВПЧ.
При осмотре шейки матки в зеркалах было обнаружено, что только у 12 (24,0) беременных (преимущественно после применения радиоволнового метода лечения) отсутствовали патологические визуальные изменения шейки матки. Гипертрофия шейки матки наблюдалась у 3 (6,0%) беременных, рубцовая деформация шейки матки – у 32 (64,0%), эктропион – у 6 (12,0%), отсутствие влагалищной порции шейки матки (после ее ампутации) – у 7 (14,0%) пациенток.
Расширенная кольпоскопия позволила выявить специфические особенности шейки матки у всех беременных после инвазивных методов лечения. У большинства пациенток кольпоскопическая картина была неудовлетворительной:
- рубцовая деформация шейки матки определялась у 39 (78,0%) пациенток;
- невозможность визуализации границы между цилиндрическим и многослойным плоским эпителием у 31 (62,0%);
- зона трансформации у 14 (28,0%);
- рубцовые изменения в виде радиальной исчерченности и белых пятен у 19 (38,0%);
- трудности интерпретации пробы Шиллера у 31 (62,0%);
- воспалительные изменения – 32 (64,0%);
- очаги децидуоза – 19 (38,0%).
Характерными особенностями появления децидуоза у пациенток после инвазивных методов лечения являлось наличие множественных очагов, локализующихся в области предполагаемого края коагуляции. Кровоточивость при осмотре была выявлена у 5 (10,0%) беременных.
Только у 8 (16,0%) женщин отсутствовали патологические изменения шейки матки.
Таким образом, практически все используемые инвазивные методы лечения заболеваний шейки матки обусловливают патологические изменения, затрудняющие впоследствии оценку ее состояния.
При проведении цитологического исследования мазков с экзо- и эндоцервикса выявлено преобладание мазков II типа по Паппаниколау (РАР-тест) – 46 (86%) и у 2 (4,0%) пациенток определялись мазки III типа.
Мазки I класса ( РАР I) не определялись ни у одной пациентки.
Отсутствие цилиндрического эпителия в мазках наблюдалось у 22 (44,0%) пациенток, койлоциты – у 2 (4,0%) пациенток, гиперпаракератоз в 16 (32%) наблюдениях.
Несмотря на радикальное лечение и последующее наблюдение, частота рецидивов CIN составила 4,0%. Рецидивы наблюдались у пациенток после диатермокоагуляции на фоне папилломавирусной инфекции.
У 19 (38,0%) беременных при отсутствии кольпоскопических признаков ПВИ и цитологических изменений было диагностировано бессимптомное ВПЧ-носительство.
Особое значение при ведении беременных, перенесших инвазивное лечение CIN, имеет лечение урогенитальных инфекций как основного этиологического фактора всех гестационных осложнений. Она предполагает назначение антибактериальной терапии со II триместра. Все пациентки получали Вильпрафен в дозе 500 мг 3 р./сут. в течение 10 дней. Санация влагалища осуществлялась назначением местных форм антибактериальных препаратов. Наиболее безопасным препаратом является Гексикон, который разрешен к применению во время беременности, начиная с ранних сроков. Это наиболее удобная лекарственная форма для местного лечения вагинитов. Гексикон в качестве действующего вещества содержит хорошо известный антисептик хлоргексидина биглюконат, а также полиэтиленоксидную основу (ПЭО), которая потенцирует лечебное действие хлоргексидина. Механизм бактерицидного действия препарата связан с диссоциацией солей хлоргексидина, в результате которой катионы активного вещества препарата связываются с отрицательно заряженными оболочками бактерий, приводя к потере бактериальной клеткой калия, фосфора, нарушению осмотического давления внутри клетки и ее гибели. Гексикон назначали по 1 свече 2 раза в день в течение 5-10 дней.
После 22 недель гестации назначали иммуномодулирующую терапию препаратами интерферона.
Лечение угрозы невынашивания осуществлялось с помощью спазмолитических, седативных, токолитических средств, витаминов. Прогестероновая недостаточность компенсировалась приемом микронизированного прогестерона.
Для профилактики и лечения ФПН применялись лекарственные средства антиоксидантного, метаболического действия, а также улучшающие микроциркуляцию и реологические свойства крови.
Несмотря на высокую частоту развития ИЦН хирургическая коррекция была произведена лишь 1 пациентке, остальным хирургическую коррекцию произвести было невозможно из-за наличия технических трудностей и отсутствия условий.
Сравнительный анализ исходов беременности у пациенток после инвазивных методов лечения CIN – исход беременности определяется течением всего периода гестации и состоянием шейки матки – представлен в таблице 3.
У одной беременной после ампутации шейки матки произошел самопроизвольный выкидыш во II триместре; у одной пациентки констатирована антенатальная гибель плода в 27 недель, по поводу чего было произведено малое кесарево сечение. Неразвивающаяся беременность диагностирована у 2 (4,0%) женщин.
Общая частота преждевременных родов составила 12,0%.
Обращает внимание высокая частота (48,0%) оперативного родоразрешения после инвазивных методов лечения.
Показаниями к кесареву сечению являлись: конизация и ножевая ампутация шейки матки в анамнезе. Общая частота неблагоприятных исходов беременности (спонтанные аборты, неразвивающаяся беременность, антенатальная гибель плода) составила 4 (8,0%).
Эти данные являются убедительным аргументом, доказывающим необходимость и очевидную эффективность проведения прегравидарной подготовки женщинам, включающей лечение урогенитальной инфекции, выявление и лечение заболеваний шейки матки до наступления беременности. Учитывая минимальную частоту гестационных осложнений и патологических изменений шейки матки после применения радиоволнового метода лечения CIN, он может считаться наиболее целесообразным для женщин, планирующих беременность.
Таким образом, пациентки после инвазивных методов лечения цервикальных интраэпителиальных неоплазий представляют группу высокого риска по развитию гестационных осложнений, что диктует необходимость тщательного наблюдения, включающего оценку состояния шейки матки в динамике, адекватную терапию урогенитальных инфекций, профилактику невынашивания и ФПН.
Месячные
Помимо разных осложнений, которые связаны с развитием воспалительных процессов в районе проведенной операции, многих женщин волнует возможное нарушение месячных после конизации шейки матки. Зачастую подобные проблемы появляются в первые три месяца после перенесенного хирургического вмешательства.
Когда у пациентки начинается менструация после конизации шейки матки, она непременно обратит свое внимание на излишнюю их обильность. Это напрямую связано с перестройкой деятельности гормональной системы и с местными гемостатическими реакциями организма. После отторжения струпа в течение трех месяцев у больных происходит процесс эпителизации на фоне эксцизии шейки. От продолжительности восстановительного периода собственно и зависит длительность нарушений в менструальном цикле.
На отдаленном этапе трудности при месячных могут возникать в том случае, если шейка матки резко сокращается в своем диаметре в результате послеоперационных спазмов. Менструальная кровь в этом случае достаточного выхода из полости органа не получает, что способно приводить к развитию воспалительных процессов. В целях предотвращения подобного осложнения специалисты прибегают к процедуре бужирования цервикального канала. Согласно данным последней медицинской статистики, проблемы с менструациями после операции конизации шейки матки медики регистрируют у двадцати процентов пациенток. При этом подчеркивается, что подобные расстройства обычно носят лишь временный характер.
Гистология после конизации шейки матки
Такое исследование представляет собой анализ, который связан с исследованием клеток. Он дает возможность изучить строение любых тканей на основе проведения тонкого среза материала из обследуемого органа, либо за счет мазка. Главной задачей, которая преследуется, когда назначают гистологию полости матки, является раннее выявление злокачественного новообразования для осуществления своевременного лечения. Гистологию матки делают в комплексе с другими типами исследований (анализ крови, ультразвуковое тестирование) в случае наличия серьезной симптоматики, например:
- На фоне длительных кровотечений.
- Когда женщину беспокоит боль внизу живота без видимых причин.
- В том случае, если выявляются неровности на маточной поверхности или лейкоплакия.
- Когда на матке обнаруживаются опухолевидные образования или внутри нее.
Для выполнения гистологии матки доктор под местной анестезией исключительно в стерильных условиях из органа напрямую забирает небольшой кусок патологического новообразования, который далее отправляют в лабораторию для осуществления анализа. В том случае, если берут материал из полости органа, то потребуется расширение шейки.
Расшифровка гистологии является прерогативой врача. По результатам выполненного исследования анализ матки может продемонстрировать наличие атипичных клеток, а также эрозии, кондилом, дисплазии и прочих болезней. Как правило, интерпретировать результат проведенного теста простой человек без медицинского образования не сможет. Обычно то, чего пациентам не следует знать, пишется на латинском языке. Не следует пытаться расшифровать результат самостоятельно, так как это часто приводит к излишнему стрессу и беспокойству. Пусть это сделает лечащий доктор.
Предоперационная подготовка
Подготовка пациентки включает предварительное обследование:
- общие клинические и биохимические анализы крови, мочи;
- анализы на гепатит В и С, ВИЧ-инфицирование, РВ (сифилис);
- мазки на атипичные клетки;
- анализ бактериологического посева из влагалища;
- ПЦР-диагностика (полимеразная цепная реакция – технология обнаружения возбудителей инфекций);
- кольпоскопия – осмотр аппаратом влагалища и шейки.
Сама женщина должна тщательно соблюдать личную гигиену, за 3-4 недели до процедуры рекомендуется исключить половые контакты. Если есть беспокойство по поводу предстоящего вмешательства, нужно накануне и в день операции принять седативные средства.
Совет: не стоит бояться боли во время проведения манипуляции, потому что она выполняется под местным обезболиванием. Если уж такое беспокойство имеется, можно заранее выпить одно из обезболивающих противовоспалительных средств (ибупрофен, индометацин, диклофенак и другие).
Отзывы
В интернете среди женщин идет бурное обсуждение такой операции. Одним ее назначают для борьбы со спайками, нарушающими проходимость шеечного канала, другим для устранения полипов, различных кистозных образований, а также рубцовых тканей, образовавшихся после аборта или вследствие осложненных родов.
Как рассказывают пациентки в отзывах после конизации шейки матки, регенерация слизистых, как правило, занимает промежуток времени от полутора до двух месяцев. При этом, по словам женщин, в течение первых трех недель у многих наблюдаются некоторые болевые ощущения и дискомфорт внизу живота. Отмечается, что их динамика усиливается в результате физических нагрузок, в связи с чем их следует избегать.
Согласно отзывам, после операции конизации шейки матки восстановительный период обычно значительный, у многих он составляет от трех до шести месяцев. На этапе реабилитации необходимо строго следовать наставлениям и рекомендациям лечащего врача.
Помимо всего прочего, сообщается, что абсолютное выздоровление у некоторых может наступать и раньше, например, спустя четыре месяца. На протяжении данного послеоперационного периода доктором назначается несколько контрольных профилактических осмотров. Первое посещение врача должно произойти уже спустя пару недель после конизации шейки матки. По отзывам, довольно часто возникнет необходимость в сдаче пробы биологического материала на гистологию наряду с дополнительными анализами.
При обнаружении в результате гистологического исследования раковых клеток в удаленной ткани женщинам назначается лучевая и химиотерапия, а кроме того, дополнительное, еще более радикальное оперативное лечение.
Схема проведения радиоконизации и суть процедуры
В большинстве случаев операция выполняется под местной анестезией. Для обезболивания в шейку матки делают укол анестетика: 0,1% лидокаин вместе с адреналином (для уменьшения кровоточивости). В особых ситуациях процедура может быть проведена под кратковременным наркозом.
Радиохирургическая конизация шейки матки назначается в первую середину цикла. Оптимально делать операцию на 5-7 день. Если у женщины менструации продолжаются около 6-7 дней, процедура переносится на другое время. В день операции никаких менструальных выделений быть не должно.
На заметку
Женщинам в менопаузу конизация выполняется в любое время.
Ход операции:
- Пациентка располагается на гинекологическом кресле;
- Шейка матки обнажается в зеркалах, инструмент фиксируется;
- Выделения из влагалища удаляются ватным тампоном;
- Проводится кольпоскопия: фиксируются патологически измененные участки шейки матки, определяется зона конизации;
- Выполняется местная анестезия;
- Подключаются электроды, подготавливается радионож;
- Патологический участок конусовидно иссекается радиоволновым ножом. Во время операции врач захватывает измененные ткани на шейке матки и 1/3 или 2/3 части цервикального канала;
- Удаленная ткань захватывается пинцетом;
- Полученный материал направляют в лабораторию на гистологическое исследование;
- Кровоточащие участки коагулируются.
В ходе радиохирургической конизации осуществляется подключение электрода-паруса, а затем радионожом иссекается патологический участок.
Вся процедура занимает около 15-20 минут. После радиохирургической конизации швы на шейку матки не накладываются, поскольку остановка кровотечения проводится непосредственно во время процедуры. Благодаря этому уменьшается период восстановления и значительно снижается риск послеоперационных осложнений.
На заметку
Отзывы о проведении радиоконизации указывают на то, что большинство пациенток хорошо переносят эту процедуру. Это не больно, и все, что испытывает пациентка во время операции, – некоторый дискомфорт внизу живота (при условии адекватной анестезии). Шейка матки заживает быстрее, чем при использовании других схем лечения, и уже спустя 4 недели женщина может вернуться к привычному образу жизни. В первые две недели после операции могут быть незначительные сукровичные выделения, которые не причиняют существенного дискомфорта. Осложнения после радиохирургической конизации отмечаются довольно редко.
Для проведения радиоволнового лечения используется современный аппарат «Сургитрон». С его помощью проводится не только конизация, но и радиоволновая петлевая эксцизия – захват небольшого участка шейки матки тонкой проволочной петлей.
На заметку
Между понятиями конизация и эксцизия небольшая разница. Обычно об эксцизии (или конусовидной эксцизии) говорят тогда, когда необходимо удалить небольшой участок шейки матки вместе с нижней частью цервикального канала. В зарубежной литературе эта процедура носит название LEEP. Термин «конизация» корректен при удалении половины или 2/3 цервикального канала, и для этой процедуры применяют радионож. Техника выполнения схожа, разница заключается лишь в используемых инструментах.
Фото шейки матки до и после радиоконизации можно увидеть ниже.
Восстановление после процедуры радиоконизации длится от 4 до 8 недель.
Преимущества использования аппарата «Сургитрон»:
- Низкий риск развития воспаления и ожога раневой поверхности (температура тканей в месте разреза не превышает 55 °C);
- Все манипуляции проводятся мягко, без усилий, что исключает сдавление и смещение тканей;
- Возможность одновременного рассечения тканей и остановки кровотечения;
- Операция проводится в «сухой ране» без кровотечения, что улучшает визуализацию патологического очага;
- Бесконтактность – низкий риск инфицирования;
- Возможность прицельного воздействия на патологический очаг – здоровые ткани не повреждаются;
- Процедура может проводиться в непосредственной близости от кровеносных сосудов и нервов.
В качестве альтернативы «Сургитрону» может применяться аппарат «Фотек».
Радиохирургическая конизация шейки матки выполняется, в том числе, аппаратом отечественного производства «Фотек».
Стоимость радиохирургической конизации зависит от региона и статуса клиники. В Москве цена на операцию составляет 25-40 тысяч рублей, в регионах стоимость может быть ниже. Если в женской консультации установлен радиоволновой аппарат, процедура может быть сделана бесплатно по полису ОМС.
Полезно также почитать: Нюансы проведения радиоволновой эксцизии шейки матки