Дискомфортные ощущения во влагалище при напряжении или сокращении передней стенки брюшной полости, заставляют женщину обратиться к гинекологу. Иногда это может возникнуть и в состоянии покоя, а также при половом контакте.
Подобные неприятные симптомы могут быть вызваны опущением стенок влагалища (вагинальным пролапсом). Это — серьезное заболевание, требующее проведения тщательной диагностики и комплексного лечения.
Опущение передней стенки влагалища: в чем причина?
Данная патология довольно широко распространена. Характеризуется она изменением взаимного расположения органов таза. Самая частая причина недуга – ослабление тазового дна. А последнее может спровоцировать довольно большое количество факторов.
Механизм развития недуга:
- по какой-либо причине усиливается внутрибрюшное давление;
- связки теряют эластичность;
- органы (мочевой пузырь, прямая кишка, матка) больше не удерживаются на своих местах связками;
- чрезмерное брюшное давление провоцирует потерю тонуса мышц промежности, в результате чего происходит пролапс влагалища.
Предрасполагающие факторы:
- Осложнения после родов – крупный плод, затяжное родоразрешение, травмы промежности, использование акушерских щипцов;
- Риск увеличивается с каждыми последующими родами;
- Резекция (удаление) матки без фиксации купола влагалища;
- Тяжелый физический труд;
- Дефицит стероидных гормонов в организме;
- Быстрое похудение при ожирении;
- Патология соединительной ткани (врожденная болезнь);
- Повышение внутрибрюшного давления, например, при хроническом запоре, частых болезнях, сопровождаемых кашлем;
- Естественные возрастные изменения – снижение эластичности тканей у женщин после 60 лет.
Как видим, роды – лишь одна из причин появления недуга. Опущение и даже выпадение редко, но все же происходит у нерожавших молодых женщин.
Отзывы
Анна Колпакова, 32 года, г. Санкт-Петербург
Опущение стенок влагалища у меня произошло после вторых родов. При чем заметили изменения вовремя, на очередном осмотре у гинеколога в целях профилактики. А симптомов у меня никаких не было, даже намека на какие-то неудобства.. Гинеколог сказала, что после родов так бывает и рекомендовала ряд физических упражнений. Особенно мне понравилась методика Кегеля. Во-первых ничего сложного там нет, во-вторых делаю постоянно то в общественном транспорте, то где-то в очереди. Главное, что всегда найдется для этого время… И вокруг никто не догадывается, чем занимаешься. В общем, через полгода гинеколог заверила, что состояние улучшилось. Поэтому, я делаю эти упражнения постоянно. Тем более уже привыкла.
Валентина Макарова, 54 года, г. Тюмень
Мне довелось пережить операцию по удалению и сшиванию стенок влагалища… Понимаю, что не молода уже. Но ведь и старостью мой возраст ещё не назовешь. Но врачи все как один сказали, что это последствие возрастных изменений… Я как родила второго ребенка, так и забросила ходить к гинекологу. Собственно, потому так и получилось. Если бы появлялась там хоть раз в пару лет, то удалось бы избежать операции. А так… В общем, я в больницу пошла, когда у меня стенки уже выпали. Я испугалась до смерти, совершенно не поняла, что произошло. При том что до этого, не скажу, что меня что-то серьёзно беспокоило. Цистит меня мучает ещё с молодости — чуть замерзну и готово. И никаких там воспалений, зудов, такого ничего не было. Операция прошла быстро, на следующий день уже была дома. В целом и сейчас, спустя месяц, уже совершенно ничего не беспокоит.
Светлана Морева, 42 года, г. Уфа
Жизнь у меня всегда была сложная… Родила двоих детей, но с мужчинами так толком и не сложилось. Поэтому и здоровье свое забросила, и тяжести таскала, и за питанием не следила… Да что уж там, совсем на себя плюнула. Второй раз забеременела в 39 лет. Уже думала и не рожать, так как мужа у меня не было и нет, а отца будущего ребенка я даже посвящать не стала в подробности. В больнице сказали, рожать можно. Ну в общем после родов у меня через время и обнаружилось это опущение стенок влагалища. Мне все время казалось, что мешает что-то внутри.. Посещали мысли — вдруг опухоль? Около месяца боялась идти в больницу, тем более маленький ребенок на руках. Ну а когда пошла, поставили вот такой диагноз. Исходя из общего моего состояния поставили мне специальное кольцо. И рекомендовали через время всё равно сделать операцию. С кольцом этих проблем вроде бы нет. Хожу теперь к врачу регулярно, на осмотры. Надеюсь, что когда-нибудь решусь на операцию. Хоть рожать я больше и не собираюсь, но детей поднимать еще нужно, о здоровье следует побеспокоиться…
Симптомы пролапса передней или задней стенки влагалища
Начало патологии проходит бессимптомно. Первый тревожный признак – тянущие боли внизу живота. Но чаще всего, женщины игнорируют его, ссылаясь на ПМС (предменструальный синдром). Болевые ощущения возникают примерно у 70% больных.
В дальнейшем появляются и другие симптомы опущения:
- частые позывы к мочеиспусканию, трудности в этом процессе;
- недержание мочи, например, при смехе, кашле, подъеме тяжестей;
- нарушения стула – запоры, диарея;
- дискомфорт и/или потеря чувствительности во время полового акта;
- частые боли в области поясницы;
- при гинекологическом осмотре обнаруживаются эрозии и язвочки на слизистой оболочке;
- обильные выделения при одновременной сухости;
- нарушения в менструальном цикле;
- ощущение постороннего тела. Это объясняется тем, что вместе с пролапсом влагалища происходит смещение матки. В результате шейка последней может локализоваться при входе во влагалище.
Опущение передней стенки в основном сопровождается симптомами со стороны мочевыделительной системы, так как она находится под мочевым пузырем. Из-за трудностей с мочеиспусканием возникает застой мочи и, как следствие, хронический цистит. В запущенных случаях развивается пиелонефрит.
Опущение задней стенки по большей степени сопровождается проблемами со стулом и работой кишечника. Женщины в данной ситуации нередко страдают запорами. Также присутствует ощущение инородного тела.
Выпадение провоцирует застой крови и лимфа. В результате появляется отек и цианоз слизистой оболочки, образуются трофические язвы. О последних могут свидетельствовать кровянистые выделения из влагалища.
Нередко недуг сопровождается гипертрофией матки, полипами цервикального канала, псевдоэрозиями. В результате возникает сухость слизистой, которая приводит к утолщению или, наоборот, истончению влагалища.
Степени заболевания
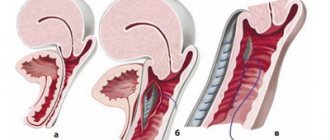
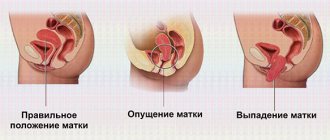
В зависимости от тяжести заболевания опущение матки делится на 4 стадии:
- На первой стадии заболевания матка незначительно смещается к низу, но шейка остаётся на своём месте.
- На второй стадии шейка смещается во влагалище, а матка находится уже в его преддверии. Часто, при напряжении мышц можно увидеть матку через половую щель, в связи с чем, женщина на второй стадии может сама диагностировать у себя патологию.
- Происходит неполное выпадение: за пределы влагалища выступает шейка и часть тела матки.
- На четвёртой стадии матка и шейка полностью выпадают из промежности.
Степени и виды патологии
Степени недуга:
- Первая – пролапс передней, задней стенки или сразу обеих, но без выхода наружу;
- Вторая – пролапс передней стенки и мочевого пузыря, либо задней и прямой кишки, либо оба варианта сразу. Стенки выходят наружу;
- Третья – полное опущение. Очень часто в таком случае происходит одновременное выпадение матки.
Стоит отметить, что данная патология характеризуется медленным развитием, так что вышеперечисленные симптомы появляются постепенно.
Виды пролапса:
- цистоцеле – опущение передней стенки и мочевого пузыря;
- ректоцеле – проблема с задней и прямой кишкой.
Диагностика патологии
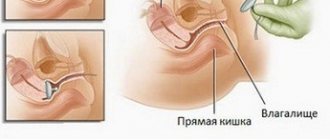
Гинеколог может сделать заключение сразу же после осмотра. Во время последнего он обнаружит выпирание стенок из половой щели, а в более серьезных случаях – и выпадение матки.
Затем врач вправляет органы, после чего оценивает состояние матки, яичников, маточных труб, тонус мышц тазового дна.
После постановки диагноза в обязательном порядке требуется посетить других специалистов – уролога при цистоцеле и проктолога при ректоцеле.
Дополнительные исследования:
- При подозрении на сопутствующие патологии органов малого таза назначают УЗИ или КТ;
- Чтобы исключить наличие инфекций, нужно сдать анализ мочи;
- При подозрении на обструкцию мочевыводящих путей требуется экскреторная урография;
- Для дифференцирования декубационной язвы влагалища нужно провести прицельную биопсию, кольпоскопию и цитологическое исследование.
В дальнейшем нужно выбрать способ устранения проблемы. Существует два варианта – консервативный и радикальный. Иногда удается побороть недуг посредством консервативных мероприятий. Но, как показывает практика, радикальный способ (хирургический) является более эффективным. Операция позволяет исключить развитие осложнений в будущем.
Тактика лечения зависит от следующих факторов:
- возраст пациентки;
- степень патологии;
- необходимость сохранения репродуктивной функции;
- степень нарушения функции толстой и прямой кишки;
- наличие сопутствующих заболеваний половых органов.
Клинические проявления опущения стенок матки
На ранних стадиях женщина может не знать о существующей проблеме. При прогрессировании процесса наблюдаются такие симптомы:
- наблюдается непроизвольное выделение мочи при чихании, кашле, нагрузке, смехе и беге;
- болезненность и тяжесть в нижней части живота, когда пациентка долго стоит (если у нее нет других заболеваний со сходными признаками);
- приходится пользоваться гигиенической прокладкой, так как может наблюдаться незаметное подтекание мочи.
При объективном обследовании наблюдается опущение стенок влагалища и матки.
Консервативное лечение
- Этот вариант будет результативен только на начальных этапах развития недуга. Он заключается в регулярном выполнении упражнений для повышения тонуса мышц тазового дна (пр. упражнения Кегеля) и занятиях ЛФК.
- Также женщине назначают общеукрепляющую терапию, в которой важную роль играет коррекция питания. Данное заболевание требует исключения из меню продуктов, которые могут вызвать запор.
- Женщинам, у которых период климакса, могут назначить гормональные препараты. Действие последних направлено на улучшение кровотока и, соответственно, укрепление связок и мышц тазового дна.
- Если женщина категорически против хирургического вмешательства, для предотвращения полного выпадения матки ставят пояса, бандажи, маточные кольца (пессарии).
Гимнастика или упражнения Кегеля при опущении влагалища
Хороший эффект при опущении влагалища дают гимнастические упражнения. Выполняя их, нужно обязательно следить за дыханием.
Выполняют упражнения, лежа на спине или стоя на четвереньках.
Упражнения лежа на спине
- всем знакомое упражнение «велосипед» делается не торопясь 15-20 раз;
- руки положить за голову, держать ноги вместе и медленно приподнимать их 10-12 раз, при этом сжимая мышцы заднего прохода;
- поднимать по очереди прямые ноги по 12 раз каждую;
- руки вытянуть вдоль торса, обе ноги держать вместе. Поднять ноги нужно на выдохе, на вдохе они разводятся в стороны, на выдохе сдвигаются, на вдохе опускаются на пол. Упражнение выполняется медленно 6 — 8 раз;
- согнуть ноги в коленях и развести в стороны, уперев ступнями в пол. Руки заложить за голову. Таз отрывается от пола с раздвижением колен, насколько это возможно, и сжатием мышц заднего прохода. Повторяется это упражнение десять раз.
Упражнения стоя на четвереньках
- на вдохе нужно опустить голову, вытянуть правую руку вверх, а левую ногу поднять и вытянуть назад, опустить ногу и руку на выдохе. То же самое проделывается с правой ногой и левой рукой. Упражнение повторять 6 раз;
- голову опускают вниз на вдохе с одновременным сокращением мышц промежности. Далее расслабляют мышцы на выдохе, голову поднимают и прогибают позвоночник. Проделать это упражнение нужно 10 раз;
- опереться на локти, по очереди поднимать левую и правую ноги вверх. Упражнение повторяется 12-14 раз.
Упражнения Кегеля
Существует известный комплекс упражнений Кегеля, позволяющий укрепить мышечные стенки тазовой области. Они просты и доступны каждой женщине в любое время дня:
- так называемый «лифт» Кегеля. Мышцы таза напрягают ступенчато, от малых усилий до максимальных, обязательно фиксируя на несколько секунд каждое положение. Расслабление производится в таком же порядке;
- задержка при мочеиспускании на 10– 20 секунд – вреда это не принесет, но поможет укрепить мышцы и связки;
- умеренное натуживание – как при родовых усилиях;
- регулярное выполнение подобных упражнений станет надежным помощником женщины в противостоянии крайне неприятному синдрому опущения стенок влагалища.
Именно лечебная гимнастика становится главным средством, помогающим полностью избавиться от такой патологии, не прибегая к хирургическому вмешательству.
Пластика при пролапсе внутренних половых органов
Кольпопластика – операция, в ходе которой стенки влагалища ушивают до исходного состояния. Существует два вида данного мероприятия:
- Кольпорафия – иссечение лишней ткани и последующее ушивание;
- Кольпоперинеорафия – ушивание задней стенки и подтяжка мышц промежности.
В тяжелых случаях, когда наблюдается выпадение матки, ставят имплант – специальную синтетическую сетку вшивают в ткани влагалища, чтобы она держала его подтянутым.
Влагалищный пессарий ставят только в том случае, когда противопоказана операция или временное удержание органов. Форма и размер пессария подбирается индивидуально, а его пригодность можно оценить только через несколько дней.
При наличии пессария нужно посещать гинеколога чаще обычного, так как могут возникнуть осложнения, например, врастание средства в ткани, раздражение/отек слизистой, образование язв/эрозий. Со временем нужно заменить его на протез большего диаметра, так как поддерживаемая им стенка постепенно перерастягивается.
Хирургическое вмешательство
Если вовремя не было начато лечение пролапса, при запущенных стадиях единственным способом устранить выпадение органов, остается только использование хирургического скальпеля. Современная хирургия предлагает женщинам с диагнозом опущение задней стенки влага произвести операцию и одновременно пластику. Такой вид кольпопластики называется задняя кольпорафия.
Цель операции — удаление лишних тканей, сужение влагалищного входа, восстановление анатомического месторасположения органов.
Данная хирургия имеет свои особенности. Хирургу необходимо удалить лишний тканевой лоскут на стенке влагалища, граничащей с промежностью. Размер вырезанной ткани должен быть таким, чтобы впоследствии при перенапряжении швы не разошлись.
Первые 3 — 4 дня пациентам назначается постельный режим, женщина находится под присмотром врача в стационаре. Реабилитационный период после кольпорафии длится 1,5 месяца. В это время нельзя:
- поднимать тяжести;
- заниматься спортом;
- вести сексуальную жизнь;
- употреблять продукты, способствующие запорам.
Среди противопоказаний к проведению кольпорафии венерические болезни, заболевания сердца, острые стадии тромбофлебита.