Подготовка к анализу
Особой подготовки к мазку из цервикального канала не требуется, однако, есть правила, которые нужно соблюдать, дабы результат был точным:
- Перед анализом следует подмыться, но не спринцеваться;
- За день до анализа нельзя использовать смазки и гели для влагалища;
- Должно пройти более суток после последнего полового акта;
- Нежелательно перед мазком употреблять лекарственные препараты. Если прием нельзя отменить, следует сообщить врачу название препарата и его дозировку;
- Перед анализом нельзя употреблять алкоголь и энергетические напитки, следует также отказаться от курения;
- За день до анализа следует исключить из рациона экзотические блюда, а также острое, кислое и копченое.
Следует помнить: оптимальное время для сдачи анализа 11-14 день цикла, примерно через 5-7 дней после окончания менструальных выделений.
Не нужно бояться сдавать мазок из шейки матки – взятие его абсолютно безболезненно и безвредно для пациентки.
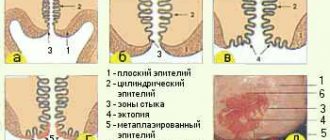
Нормы результатов для мазка из цервикального канала
| Показатель | Нормальное значение |
| Лейкоциты | 0-30 |
| Плоский эпителий | 5-10 |
| Гонококки | Отсутствуют |
| Трихомонады | Отсутствуют |
| Дрожжевые клетки | Отсутствуют |
| Ключевые клетки | Отсутствуют |
| Микрофлора | Отсутствует |
| Слизь | Умеренное количество |
Если какой-то из показателей анализа отличается от нормального значения, следует обязательно обратиться к гинекологу для назначения лечения.
Расшифровка процедуры
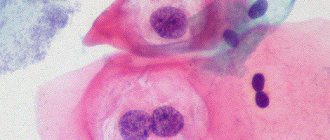
Бактериоскопия мазка у женщин расшифровка: данная методика является самой частой процедурой, которую проводят в гинекологических структурах. Это из-за того, что многочисленные заболевания в системе женского организма происходят, когда нарушена микрофлора или развивается инфекционный процесс в мочеполовой системе. Если есть соответствующие жалобы, то проведение процедуры необходимо пройти обязательно. Метод диагностики: полученные бланки с результатом анализа может расшифровать только врач, который расскажет пациентке о состоянии здоровья. Врач гинеколог с целью диагностики берет мазок на определение флоры.
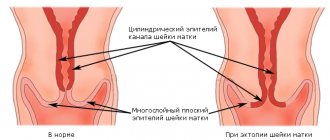
При помощи данного метода расшифровывают отдельные показатели, что определяет информативный уровень, а также способ лечения. При изучении данных анализов устанавливается причина, по которой образовалась болезнетворная флора, а также аномальные клетки. Также оценивается, на каком уровне балансность гормонального уровня в системе женского организма. Специалистами не используется написание полных заболеваний, они применяют их в сокращенной форме. Обозначают первой буквой из параметра анализов. Чтобы понять нормальную микрофлору во влагалище, то необходимо знать буквенные обозначения.
Как правило, сокращаются зоны и забор материалов, вагиной обозначают букву — V, цервикальным участком в шейке матки обозначают букву – C. Уретрой обозначается буква – U, L означает клетку лейкоцита, величины которых иногда не совпадают с нормой при патологическом процессе. Эп переводится, как клетка эпителия, GN – это гонококки, из-за которых происходит гонорея. Trich переводятся, как клетки трихомонад, при которых происходит образование трихомоназного процесса. Причин, по которым происходит процесс изменения уровня флоры в вагине множество.
Это происходит из-за ухудшения состояния иммунной системы, когда применяется антибиотикотерапия, при прогрессировании инфицирования, а также при сахарном диабете. Предрасполагающим действием является образование гормональной разбалансировки. Как известно, у беременных до родов прекращается производительность веществ экстрогена, но начинает прогрессированное образование другого гормона- прогестерона. Бактериоскопия мазка очень важная процедура, и подойти к ее прохождению нужно серьезно. В случае выявления отклонения от нормы необходимо лечение.
Повышенное содержание слизи
Причин, благодаря которым в мазке из шейки матки может быть повышенное содержание слизи – очень много. Разделяются они на две основные группы: физиологические и патологические, то есть нормальные и ненормальные.
К первой группе относятся следующие изменения в женском организме:
- Смена гормональных контрацептивов;
- Беременность и период лактации;
- Использование новых интимных гелей или смазок;
- Смена полового партнера;
- Прием антибиотиков и антибактериальных препаратов;
- Швы на шейке матки, после родов или операций;
- Переезд в другой регион;
- Лечение грязевыми или скипидарными ваннами, фитобочками.
К патологическим причинам относятся:
- ЗППП, такие как гонорея, хламидиоз и другие. В случае данных заболеваний, в мазке обычно бывают и другие изменения;
- Вагинит, или воспаление матки. Опасное заболевание, которое, при отсутствии лечения, может привести к таким последствиям, как бесплодие и даже удаление репродуктивных органов;
- Уретрит, или воспаление мочеиспускательного канала. Довольно частое явление особенно в холодное время года. Сопровождается болями внизу живота, резями при мочеиспускании. При отсутствии должного лечения также приводит к серьезным заболеваниям;
- Миома, киста и другие новообразования в матке могут быть причиной большого выделения слизи, вплоть до 600 мл в сутки;
- Дисбактериоз, или нарушение бактериального баланса в кишечнике. Редко, но может привести к повышенному образованию слизи на шейке матки;
- Аллергическая реакция. Причиной повышенного содержания слизи в мазке из цервикального канала может являться аллергия на синтетическое нижнее белье, смазку или средства для интимной гигиены. Редко, но может таким образом проявляться и пищевая аллергия.
Повышенное содержание слизи в мазке является не болезнью, а следствием заболевания. Точную причину ее появления может определить только доктор после комплексного обследования.
Клинические проявления
Первое, что начинает беспокоить женщину, — это неприятные ощущения в районе наружных половых органов и появление выделений. Выделения носят гомогенный характер, они беловато-серые, со специфическим неприятным рыбным запахом, который усиливается во время и после половых актов, после месячных и гигиенических процедур.
Половой контакт сопровождается диспареунией — неприятными ощущениями, иногда болями в области влагалища. Жжение и зуд при БВ встречаются редко, но при их наличии вагиноз ни в коем случае нельзя исключать. Возможны явления дизурии — болезненного мочеиспускания с зудом и жжением.
При появлении каких-либо влагалищных симптомов женщине нужно тщательно обследоваться, так как под маской бактериального вагиноза могут скрываться другие инфекции: гонорея, трихомониаз, хламидиоз, микоплазмоз, кандидоз, уреаплазмоз и т.д.
При осмотре гинеколог обнаружит густые бело-серые выделения, которые равномерно распределяются по слизистой вульвы и влагалища. Симптомов воспаления — отека, гиперемии — врач не увидит, так как заболевание относится к группе невоспалительных.
Функция слизи
В женском организме слизь выполняет важные функции:
- Защитная. Слизь не дает проникнуть в полость матки бактериям и чужеродным веществам;
- Лизирующая. Слизь может разрушать попадающие во влагалище бактерии и чужеродные вещества;
- Регенерирующая. Слизь принимает участие в восстановлении поврежденных участков тканей, поэтому после родов и операций количество слизи увеличивается;
- Участвует в оплодотворении. При помощи слизи сперма попадает в полость матки для последующего оплодотворения яйцеклетки.
Слизь вырабатывается специальными клетками под действием женских половых гормонов – эстрогенов. Она имеет щелочную щелочную среду, тогда как влагалище кислотную. В состав слизи входят лактобациллы, плазма и некоторые форменные элементы крови, эпителиальные клетки.
В зависимости от дня менструального цикла состав и количество слизи меняется. С 1 по 5 день она выделяется в небольшом количестве и имеет водянистую консистенцию, с 6 по 10 становится гуще и выделяется в большем количестве. С 10 по 15 день, в период овуляции, слизь достигает своего максимального количества и густоты. После 15 дня цикла, если оплодотворение не произошло, количество слизи постепенно уменьшается, а если наступила беременность – то увеличивается.
Степени определения
Чистота во влагалище определяется при помощи нескольких форм степени. По тому, какие данные выявляются при помощи обследования в общем мазке, выделяется четыре степени. При первой степени определения этот факт означает, что пациентка здорова. При этом состояние в микрофлоре влагалища является оптимальным. Но, по медицинским данным такое выявление формы является большой редкостью. При выявлении второй степени происходит незначительное отклонение уровня флоры. Эта форма является самой распространенной степенью у здоровых пациенток. При третьей степени выявляют обнаружение, что произошло отклонение от норм показателя, растут условно-патогенные бактерии.
При четвертой степени определяют значительные отклонения от норм показателя, это означает, что прогрессировал бактериальный вагиноз и другие половые инфекции. Когда уменьшается количество показателя лактобациллы, то это означает, что произошло нарушение кислотно-щелочного баланса микрофлорного уровня влагалища. Такое проявление происходит у женщин с активной половой жизнью. На уровень показателя во влагалище существенно влияет патогенный микроорганизм и условно- патогенный. Кокк — это вид бактерии с шаровидной формой.
Данная бактерия обнаруживается в системе как норма, так и отклонение от показателя, когда происходят разнообразные воспалительные заболевания. Нормой является обнаружение в анализе единичных кокков. Когда происходит снижение иммунной защиты, то уровень количества коккобациллярных форм во флоре начинает повышаться. Кокк бывает:
- граммположительным;
- граммотрицательным.
Для определения вида кокка при помощи лабораторного исследования проводят окрашивание по специальной методике. В ходе которой выявляется так называемая окраска по грамму.
Те виды микроорганизмов, которые остались окрашенным после того, как сделали промыву мазка, считают грамположительным. А те, которые обесцветились, считают граммотрицательным показателями. Граммположительными показателями являются клетки стрептококка, стафилокка. Граммортицательные кокки — это клетка гонококка, протея, а также кишечные палочки. Когда повышается количество эпителий и уровня лейкоцита, то это означает что происходит в организме развитие острых или хронических форм воспалительного процесса.
Когда следует беспокоиться?
В норме слизь не вызывает неприятных ощущений у женщины. А вот если:
- Выделений из влагалища слишком много;
- Выделения имеют желтоватый или зеленоватый цвет;
- Выделения имеют неприятный запах;
- Выделения творожистой консистенции;
- В выделениях присутствуют сгустки крови или коричневые вкрапления ( вне менструации);
- Выделения вызывают неприятные ощущения;
- Появляется зуд во влагалище;
- Появляются покраснения, пятна или угри в промежности;
- Появляются боли внизу живота.
То следует немедленно обратиться к врачу.
Мазок на гн: куда обратиться
Куда следует обратиться при подозрении на заражение?
В крупных городах существуют бюджетные медицинские организации – кожно-венерологические диспансеры. Они ориентированы на диагностику и лечение инфекций, передающихся преимущественно половым путем.
Также частные клиники этой же специализации могу обеспечить диагностику и лечение венерических болезней анонимно и в более комфортных условиях.
Для сдачи мазка на гн обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Медикаментозное лечение повышенного содержания слизи в мазке
Применяется в зависимости от причины заболевания:
- Антибактериальная терапия. Применяется в случае поражения организма бактериями или вирусами. Антибиотик подбирается в зависимости от чувствительности чужеродного агента. Используются препараты как общего, так и местного воздействия;
- Противогрибковая терапия. Применяется при поражении организма грибками ( чаще всего типа Candida). Лекарства применяются как местно, так и вовнутрь;
- Спринцевание. Используется при большом количестве слизи. Проводится кипяченой водой комнатной температуры или отварами трав, например, шалфея и ромашки;
- Гормональная терапия. Проводится под контролем врача-гинеколога (зачастую в стационаре) при гормональных сбоях в организме;
- Лечение цистита и уретрита. Проводится при помощи мочегонных и антибактериальных препаратов;
- Противоаллергическая терапия. Проводится с помощью антигистаминных препаратов (например, Супрастин, Зодак) и адсорбентов (Полисорб, активированный уголь).
Оперативное лечение
Хирургическое лечение проводится при наличии новообразований в матке или ее придатках по показаниям.
Лечение народными средствами
Опыт прошлых поколений накопил множество методов лечения, которые актуальны по сей день:
- При инфекционных заболеваниях поможет отвар девясила, чистотела или пажитника;
- При гормональных сбоях эффективен отвар боровой матки, настой рябины на спирту, чай из листьев белой розы;
- При аллергии поможет отвар ромашки и корень одуванчика;
- От дисбактериоза эффективен отвар овса и полыни;
- Для лечения уретрита, цистита помогут листья брусники и почечный чай;
- Укрепит иммунитет и поможет скорее справиться с любой болезнью: отвар шиповника, эхинацеи, медовая вода.
Следует помнить, что средства народной медицины действуют индивидуально на каждого человека. Не стоит использовать их не посоветовавшись с доктором.
Схемы лечения бактериального вагиноза
Перед началом лечения врач-гинеколог ставит следующие цели:
- полное выздоровление с отсутствием клинических проявлений БВ;
- возврат к норме показателей дополнительных исследований: лабораторных, микроскопических;
- исключение возможности развития инфекционных осложнений при беременности или родах, в послеоперационный период.
Бактериальный вагиноз лечится амбулаторно, госпитализации такие состояния не подлежат. Основные средства терапии этого заболевания по современным рекомендациям — это препараты группы 5-нитроимидазола (Метронидазол) и Клиндамицин. Применение последнего предпочтительно, так как у него практически нет побочных эффектов. При лечении необходимо воздерживаться от приема алкоголя во время всего курса терапии и в течение суток после — сочетание этих лекарств с алкоголем вызывает тяжелые побочные реакции. Лекарства обычно назначаются интравагинально, в виде крема или влагалищных свечей. Рекомендованы разные схемы лечения:
- крем Клиндамицин 2% вводится во влагалище по 5 г на ночь в течение одной недели;
- гель Метронидазол 0,75% используется по 5 г интравагинально перед сном в течение 5 дней;
- таблетки Метронидазол принимаются по 500 мг, запивая водой, дважды в день — с утра и вечером, курс лечения — неделя;
- таблетки Тинидазол принимаются по 2 грамма, запивая водой, 1 раз в сутки в течение 3 дней.
При неэффективности или непереносимости рекомендованных схем терапии назначается альтернативное лечение:
- Овули с клиндамицином по 100 мг внутрь влагалища на ночь на 3 дня.
- Капсулы с клиндамицином по 300 мг перорально дважды в день на 7 дней.
- Метронидазол в таблетках по 2 грамма однократно (высокая ударная доза).
- Таблетки Тинидазол курсом 5 дней, один раз в день по 1 грамму.
Лечение беременных проводится только таблетированными формами Метронидазола и Клиндамицина. Назначение Метронидазола возможно только после окончания первого триместра беременности, а Клиндамицин не противопоказан на ранних сроках. Препараты назначаются курсом на одну неделю.
Если бактериальный вагиноз диагностировали у девочки, не ведущей половую жизнь, то в терапии используется Метронидазол в таблетках из расчета 10 мг/кг массы тела 3 раза в день с длительностью курса не более 5 дней.
В комплексную терапию БВ обязательно должны входить препараты аскорбиновой и молочной кислоты для восстановления кислотности внутренней среды влагалища (нормальный показатель рН=4,5). Это такие препараты, как Вагилак и Вагинорм С. Их назначение проводится после антибактериальной терапии, когда чужеродные микроорганизмы удалены и необходимо восстанавливать нормальную флору с нуля.