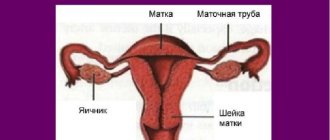
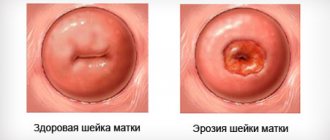
Аргоноплазменная коагуляция шейки матки
Аргоноплазменную коагуляцию шейки матки гинекологи практикуют при лечении многих заболеваний женской репродуктивной системы, таких как эрозия или же дисплазия, лайкоплазия, показана и как эффективное средство для остановки маточного кровотечения. Также с помощью данного метода можно успешно удалить папилломы, кондиломы со стенок маки и влагалища.
Прижигание эрозии шейки матки аргоном
Беременность
Прижигание эрозии шейки матки аргоном не оказывает никакого негативного воздействия на растяжимость шейки матки. Потому вмешательство не только никак не снижает способность забеременеть, но и не затрудняет родовой процесс.
Начинать половую жизнь можно спустя полтора месяца после вмешательства. А беременность планировать – уже через 3-4 месяца. Это общие данные. Но более точно благоприятный период для зачатия может назвать врач индивидуально.
Стоимость на вмешательство может значительно варьироваться в зависимости от региона.
Смысл процедуры: нужно ли делать при планировании беременности
При планировании беременности каждой женщине стоит пройти обследование и при выявлении того или иного заболевания — пройти курс лечения. В некоторых случаях нерожавшим женщинам для борьбы с эрозией или же для удаления полипа, для недопущения образования рубцов врачи рекомендуют именно данный метод лечения.
После нее, как отмечалось ранее, не остается рубцов и шрамов, период восстановления протекает быстро — планировать беременность можно уже через 1–2 месяца. Представленная процедура не оставляя рубцов позволит обеспечить хорошее растяжение стенок матки в процессе вынашивания плода и родов.
Факторы возникновения и симптоматика
Причины формирования дефекта достаточно разнообразны, что обуславливает появление эрозии конкретного вида. В действительности эрозия может возникнуть в любом возрасте. Эрозивное пятно диагностируют как у молодых девушек, так и у пожилых женщин.
К наиболее распространённым причинам эрозии относятся:
- начало половой жизни в юношеском возрасте;
- инфекции, которые могут быть обусловлены наличием многочисленных партнёров или игнорированием барьерной контрацепции;
- использование химических спермицидов;
- травмы шеечного эпителия во время абортов, родов, выскабливаний;
- изменения гормонального фона.
Показания и противопоказания
Методика лечения при помощи аргоноплазменной коагуляции применяется при таких показаниях:
1. Новообразования, имеющие эпителиальное происхождение — папилломы или же кондиломы. 2. Миомы и лейкоплакия. 3. Диагностирование псевдоэрозии и эктопии. 4. Течение цервицита, которое не поддается медикаментозной терапии. 5. При различных механических и химических повреждениях.
Посредством данной медицинской манипуляции врачи удаляют доброкачественные, патологические новообразования, локализованные чаще всего в области вульвы, половых органов либо ануса.
В отношении существующих противопоказаний — процедуру не проводят при:
1. Острый воспалительный процесс, патология, носящая системный характер. 2. При кровотечениях неясной теологии и плохой свертываемости крови. 3. При диагностировании рака женской мочеполовой системы.
Видео
Интернет полон разнообразного контента о том, что же такое аргоноплазменная коагуляция при кесаревом сечении, видео, которые можно найти и просмотреть, обычно длятся не больше трех минут и представляют собой краткую информативную справку о проведении процедуры с учетом всех показаний и противопоказаний. Специалист от клиники Медитон рассказывает о колоссальном эффекте аргоноплазменной аблации, сосредоточив внимание зрителей на том, что его применение – это самый малоинвазивный способ вмешательства, который существует на сегодняшний день. Заинтересованный зритель и будущий пациент, просмотрев видео, сможет ознакомиться также и с устройством аргоносодержащего прибора, при помощи которого будет проводиться хирургическое вмешательство.
Подготовка
Перед проведением процедуры женщина проходит осмотр на гинекологическом кресле, а также проходит ряд лабораторных и инструментальных обследований:
- кольпоскопия.
- сдача анализа на ЗППП, мазок на микрофлору влагалища.
- ПЦР на наличие хламидиоза и уреаплазмоза.
- обследование на предмет наличия онкологических штампов ВПЧ.
- общий анализ мочи и крови.
- сдача анализа на ВИЧ.
- УЗИ.
После проводят саму процедуру в период с 5-го и по 11 день менструального цикла.
Этапы
Вмешательство проводится в три этапа. Пренебрегать ими нельзя. Это подготовка, собственно манипуляция и восстановительный период. От тщательности их проведения зависит успешность вмешательства.
Подготовка
Прижигание эрозии аргоном требует такой же подготовки, как и любой иной тип коагуляции. Необходимо, чтобы вмешательство проводилось на 5-7 день цикла, ведь так заживление произойдет быстрее. Перед тем как делать манипуляцию, нужно убедиться в отсутствии воспалений, грибков, вирусов. Для этого проводится ряд анализов:
- Мазок;
- Цитология;
- Биопсия;
- Анализ на инфекции, передающиеся половым путем;
- Кольпоскопическое исследование.
Правильно проведенная и всеобъемлющая подготовка необходима для определения объемов вмешательства. А также для того, чтобы своевременно выявить у пациентки противопоказания к вмешательству. Кроме того, значительную роль играет необходимость своевременно диагностировать и пролечить воспаления, присутствие которых может привести к риску инфицирования при коагуляции.
Болезненность
Процедура полностью безболезненная. Не происходит контакта эпителия с оборудованием непосредственно, потому дискомфорт при вмешательстве минимальный. Тем более что в шейке матки очень мало нервных окончаний. Но по требованию пациентки врач может сделать местную анестезию, которая наносится наружно.
Струп (белый участок)
Длительность
Длительность вмешательства зависит от размера эрозии. В некоторых случаях достаточно одной установки датчика, в других – нескольких. Обработка одной зоны, на которую направлены волны, занимает 7-12 минут. Вместе с установкой кольпоскопа, настройкой оборудования и т. д., вся процедура занимает от 20 минут до получаса.
Техника
Вмешательство проводится таким образом:
- Пациентка располагается в гинекологическом кресле;
- Под ягодицами у нее помещается нейтральный электрод;
- Проводится расширенная кольпоскопия;
- Вводится датчик во влагалище таким образом, чтобы его рабочая поверхность была на расстоянии полсантиметра от пораженной области;
- С помощью педалей врач активирует устройство, устанавливая нужную глубину обработки;
- Возникает факел аргоновой плазмы;
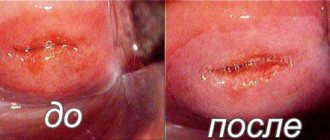
- После необходимого времени воздействия на участок, факел его коагулирует, и участок приобретает песочный оттенок.
Проведение процедуры
Пациентку располагают в гинекологическом кресле, в котором уже есть специальный нейтральный электрод — проводится обработка антисептиком шейки матки и после проводится сама процедура обработки. Главное в этот момент женщине расслабить мышцы влагалища и не напрягаться.
Женщина в процессе процедуры не ощущает сильных болей — легкое покалывание и тянущие боли в нижней части живота, как в период менструальных выделений. По времени процедура занимает от 2 идо 8 минут, в зависимости от площади обработки пораженного участка. По завершении женщине стоит некоторое время полежать в кресле, отдохнуть и успокоиться.
Беременность после лапароскопии: правда ли, что процедура увеличивает шансы зачать ребенка?
Может ли эхогистеросальпингоскопия выявить причину женского бесплодия: читать подробнее.
Гистеросальфингография (ГСГ) или проверка проходимости маточных труб — выявляем причину бесплодия:
Аргоно-плазменная коагуляция
Наиболее распространенным способом рассечения и коагуляции тканей является электрохирургический. Другие методы диссекции и гемостаза при эндовидеохирургических операциях используются редко, оставляя электрокоагуляцию доминирующей [1].
На рубеже XX столетия появились первые работы, в которых показано применение высокочастотного электрического тока для разрушения биологических тканей. Еще в 1890 году A. d’Arsonval показал, что переменный ток, проходящий через тело человека, вызывает тепловое воздействие, однако при этом отсутствуют нервно-мышечные реакции [2].
В качестве метода лечения электрокоагуляция была введена Doyen еще в 1909 году. В России пионером в области электрохирургии стал В.Н. Шамов, который чуть позже (в 1910-1911 гг.) применил токи высокой частоты в лечении злокачественных опухолей в клинике при Военно-медицинской академии [3,4].
Следующим этапом развития электрохирургии стало создание установки генерации высокочастотного тока, которая получила серийное производство благодаря Г. Кушинту и В. Бови в 1926 году [3,4].
Вызвать разрушение ткани возможно создавая клеточное тепло при прохождении электрического импульса через клетку. Тканевые белки коагулируются при нагреве до 43 °C, однако деструкция таковых обратима. Вапоризация межклеточной и закипание тканевой жидкостей происходит при температуре 55-70 °C, изменения в структуре искомых в данном случае основаны на клеточных микроразрывах. Полная денатурация белка, выкипание жидкости и, как следствие, обезвоживание тканей наблюдается при температуре 100 °C. Длительная экспозиция термического воздействия ведет к карбонизации или обугливанию, и в дальнейшем к сгоранию тканей с образованием дыма. Для измерения глубины воздействия коагуляции гистологами используются термин «коагуляционный некроз», который характеризует пространство между коагулированной и интактной тканями. Величина термического некроза оказывает непосредственное влияние на степень воспалительных изменений в ране, интенсивность послеоперационных болей и темпы заживления ран [5].
В современной хирургии широко используются методы рассечения тканей и остановки кровотечения с применением эффективных энергий, объединяющиеся под термином «хирургическая энергия». Внесены существенные коррективы в тактику органосохраняющих методов гемостаза. Хорошо изучены: моно- и биполярные методы электрокоагуляции [6]. В последние годы появляются многочисленные научные работы и публикации о применении в хирургии аргоноплазменной коагуляции.
Плазма производится путем прохождения газа через электрический разряд, образуемый электродами, находящимися в плазматроне. Одним из основных требований, предъявляемых к плазменным системам в хирургии, является устойчивая выработка плазмы при минимальных объемах газа для исключения опасности эмболии.
Воздействие на биологические ткани ионизированного высокотемпературного газового потока приводит к возникновению зоны термического повреждения, которая включает в себя три слоя: 1) карбонизированный (обугленные ткани); 2) губчатый некроз; 3) зона компактного некроза в которой имеются частично поврежденные клетки [7].
Усиленный аргоновым потоком высокочастотный электрический ток обеспечивает диссекцию и коагуляцию тканей. Бесконтактное действие на ткани осуществляется путем прохождения потока ионизированного аргона через активный электрод, на который подается большое напряжение, благодаря чему рассечение и коагуляция не сопровождается образованием дыма [8]. Известно, что плазменная энергия характеризуется высокотемпературными режимами.
При выходе из сопла микроплазматрона в виде пучка струй его температура в эпицентре составляет несколько тысяч градусов (3000–12000 °C), однако в области соприкосновения плазмы с тканью не превышает 100 °C. Это препятствует испарению и вызывает эффект высушивания. При этом на 2–3 мм в стороне от плазменной струи температура воздуха составляет около 30 °C, что позволяет хирургу свободно манипулировать в глубине операционного поля, не опасаясь повредить близлежащие ткани. Благодаря бесконтактному воздействию высокочастотного тока исключается возможность «приваривания» ткани на активную часть инструмента.
Диссекция и коагуляция в данном случае осуществляется радиочастотными волнами, производимыми электрогенератором через ионизированный поток аргона. Отличительной особенностью данного вида энергии является минимальная зона некроза, что достигается непрерывной подачей газа, снижающей температуру тканей. Являясь инертным, аргон способствует снижению горения, а значит минимизирует карбонизацию биологических тканей. В зависимости от экспозиции и режима работы глубина проникновения варьирует в пределах 0,1 – 3 мм. Метод был разработан прицельно для гемостаза во время операции на паренхиматозных органах, а также деструкции патологических структур [9].
Дуга аргоновой плазмы образовывается между рабочей частью плазматронного манипулятора и участком поверхности ткани, имеющим наименьшие электрическое сопротивление. Во время коагуляции импеданс возрастает, что способствует перемещению аргоноплазменной дуги на участки меньшего сопротивления. Действие повторяется до тех пор, пока вся обрабатываемая поверхность не будет равномерно коагулирована. Перегрев и карбонизация минимальны, так как поток инертного газа вытесняет кислород из зоны воздействия и препятствует горению.
Благодаря свойствам обтекания тканей АПК позволяет производить коагуляцию в труднодоступных местах, при этом направление наконечника инструмента не имеет значения [9].
Руководствуясь принципом сохранения максимального объема функционирующей ткани при операциях, можно выделить основные преимущества АПК:
- бесконтактная коагуляция;
- объективно контролируемая глубина коагуляции ткани не более 3 мм;
- активация процессов репарации в результате неоангиогенеза.
Недостаток метода состоит в возможности гемостаза при кровотечении из сосудов диаметром не более 1,5 мм.
Многочисленные преимущества превышают недостатки обсуждаемого метода гемостаза. Аргоно-плазменная коагуляция может рассматриваться как альтернативный метод эффективной остановки кровотечения, позволяющий максимально сохранить здоровую функциональную ткань [10].
Автор:
Врач акушер-гинеколог, к.м.н. Хамзин Ильдар Закирович Instagram: dr_khamzin
Любое использование либо копирование материалов статьи допускается только с обязательным указанием активных ссылок на страницу автора https://www.instagram.com/dr_khamzin и сайт https://www.tiaramed.ru/
Список литературы:
- Титов, Д.С. Аргоноплазменная энергия в лечении доброкачественных опухолей и опухолевидных образований яичников: дис… канд. мед. наук. — М., 2021. – 142 с.
- Brill, A.I. Bipolar electrosurgery: convention and innovation. / A.I.Brill // Clin. Obstet. Gynecol. — 2008. — Vol. 51, № 1. — P. 153–158.
- Frew, J.W. Performing surgery with a single electron: electrosurgery and quantum me mechanics. / J.W. Frew // ANZ J. Surg. — 2009. — Vol. 79, № 10. – P. 680–682.
- Vender, J.R. Effect of hemostasis and electrosurgery on the development and evolution of brain tumor surgery in the late 19th and early 20th centuries. / J.R.Vender, J.Miller, A.Rekito // Neurosurg. Focus. — 2005. — Vol. 18, № 4. — P. 93.
- Сафронова, Д.А. Репродуктивное здоровье женщин после органосохраняющих операций на яичниках: дис. … канд. мед. наук. — М., 2011.—130 с.
- Palanker, D.V. Electrosurgery with cellular precision. / D.V. Palanker, A.Vankov, P.Huie // IEEE Transact. Biomed. Engineer. — 2008. — Vol. 55, № 2. — P. 838–841.
- Кулагин, В.А. Применение плазменного скальпеля в лечении геморроя: автореф. дис. … канд. мед. наук. — Смоленск, 2001. — 16 с.
- Morris, M.L. Electrosurgery in gastrointestinal endoscopy: principles to practice. / M.L.Morris, R.D.Tucker, T.H.Baron [et al.] // Am. J. Gastroenterol. — 2009. — Vol. 104, № 6. — P. 1563–1574.
- Хамзин, И.З. Органосохраняющие операции у пациенток с доброкачественными образованиями яичников. Состояние овариального резерва при использовании современных методов гемостаза: автореф. дис. … канд. мед. наук. — М, 2021. – 25 с.
- Хамзин, И.З. Влияние аргоно-плазменной коагуляции на овариальный резерв при органосохраняющих операциях на яичниках / А.А. Соломатина, И.З. Хамзин, В.А. Стрыгина, О.В. Братчикова, М.Ю. Тюменцева // Вопросы гинекологии, акушерства и перинатологии — 2016. — №15(5). — С. 20-25.
Оборудование для АПК
Универсальный аргоновый коагулятор (Эфа) Инновационный аргоновый, радиочастотный и высокочастотный электрохирургический аппарат.
Узнать цену
Инновационный аргоновый, радиочастотный и высокочастотный электрохирургический аппарат.
В избранное
В сравнение
ARC 350 Электрохирургический аппарат с широкой функциональностью, простым управлением и четырьмя разъёмами для инструментов. Максимальная мощность 350 Вт. Удобная сенсорная панель управления с интуитивно понятным интерфейсом. Предустановленные настройки программ. Индикатор разъёма, на котором в данный момент регулируются настройки. Аппарат легко очищается.
Узнать цену
Электрохирургический аппарат с широкой функциональностью, простым управлением и четырьмя разъёмами для инструментов. Максимальная мощность 350 Вт. Удобная сенсорная панель управления с интуитивно понятным интерфейсом. Предустановленные настройки программ. Индикатор разъёма, на котором в данный момент регулируются настройки. Аппарат легко очищается.
В избранное
В сравнение
ZERTS Multifunktion Единственный в мире гинекологический комбайн, объединяющий максимум необходимых инструментов в одном эргономичном корпусе.
Узнать цену
Единственный в мире гинекологический комбайн, объединяющий максимум необходимых инструментов в одном эргономичном корпусе.
В избранное
В сравнение
Восстановление
Полное восстановление репродуктивной системы после проведенной аргоноплазменной коагуляции занимает 2 месяца — на протяжении этого периода времени возможны обильные влагалищные выделения с примесью крови. Могут также беспокоить и неприятные тянущие боли в нижней части живота.
На протяжении всего периода восстановления важно:
- не заниматься сексом на протяжении минимум 3–4 недель, а после этого — практиковать защищенный, с презервативами секс.
- обязательно соблюдение правил личной гигиены.
- избегайте перегрева и переохлаждения, не стоит поднимать тяжести и увлекаться силовыми видами спорта.
Принимать специальные медикаментозные составы — не необходимости, единственное, врачи могут прописать свечи для восстановления микрофлоры влагалища.
Аргоноплазменная коагуляция при кесаревом сечении
Сегодня при проведении кесарева сечения врачи прибегают к помощи аргоноплазменной коагуляции — это позволит заживление раны за счет глубокого прогрева раны, сокращения коллагеновых волокон благодаря термической обработке.
Помимо этого, данный метод позволяет снизить потерю крови и улучшить протекание периода восстановления за счет снижения болевых ощущений. При этом за счет того, что процедура оказывает параллельный, антибактериальный эффект — снижается необходимость применения антибиотиков, снизить риск развития гнойных очагов воспаления и сепсиса.
Отзывы
Мнения многих пациенток в отношении данной процедуры — самые положительные.
- Анна. Не так давно мне врач поставил диагноз — обширное эрозийное новообразование в области шейки матки. Сказал, что лучше всего прибегнуть к помощи аргоноплазменной коагуляции — поскольку я не рожала никогда, это самый оптимальный метод лечения эрозии. Было страшно, но боялась я зря — быстро прижгли и уже через пол часа я пошла домой, через 3 дня на контрольный осмотр.
- Тамара. У меня эрозия так сказать «вылезла» после моего второго малыша — мне мой гинеколог посоветовала, как ее быстро и безболезненно удалить. Прибегнуть к помощи аргоноплазменной коагуляции — быстро, эффективно, да и негативных последствий практически нет. Все прошло на отлично — спасибо врачу.
- Татьяна. Сама процедура аргоноплазменной коагуляции, которую назначил мне врач для удаления полипов, прошла ну за 5 минут — немного пощипывало и тянуло низ живота, но это ничего. Это лучше чем выскабливание — спасибо врачу за выбор такого современного метода.