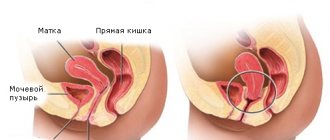
Одной из распространенных причин женского бесплодия являются патологии матки. У некоторых женщин этот орган недоразвит или вовсе отсутствует. Поскольку именно в матке происходит вынашивание плода, в прежние времена у женщины, имеющей соответствующие проблемы, ни о каком рождении ребенка не могло быть и речи. Все, на что могли рассчитывать бездетные семьи – это усыновление.
Пересадка матки была успешно проведена в более 10 странах мира.
Но сегодня, благодаря развитию медицины, маточные патологии – не приговор. При этом существует два подхода к решению проблемы женского бесплодия, связанного с заболеваниями матки. Первый из них возможен только при наличии у женщины здоровых яичников, способных продуцировать жизнеспособные яйцеклетки. В этом случае оплодотворенное яйцо помещают во чрево суррогатной матери, где происходит развитие плода. Такой способ борьбы с бесплодием устраивает не все семьи. К тому же он неприемлем для женщин, имеющих проблемы не только с маткой, но и с яичниками.
Другой подход заключается в трансплантации донорской матки, не имеющей патологических изменений. Этот способ позволяет женщине выносить и родить ребенка самой, и тем самым чувствовать себя полноценной матерью. К тому же трансплантация способна решить проблему бесплодия даже тогда, когда суррогатное материнство неприменимо, так как сегодня стала возможной пересадка матки и яичников.
Когда нужна трансплантация матки
Неспособность женщины зачать, выносить и родить ребенка обычно вызывают следующие причины:
- Непроходимость маточных труб;
- Врожденные аномалии;
- Дисфункция яичников;
- Отсутствие тех или иных органов воспроизведения.
Пересадка донорской матки позволяет сделать женщину, имеющую подобные проблемы, способной к деторождению.
Пересадка донорской матки в среднем длится 10-12 часов
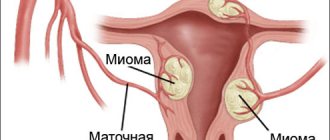
Основным показанием к трансплантации является отсутствие матки от рождения либо в результате ее хирургического удаления из-за ракового заболевания, обильного кровотечения или септического поражения.
Если матка была удалена по причине злокачественной опухоли, к вопросу пересадки нужно подходить очень осторожно. Ведь пересадка требует применения иммунодепрессантов. Это ослабляет защитные функции организма и увеличивает риск рецидива онкологического заболевания.
Врожденное отсутствие или недоразвитие матки при сформированных и функциональных яичниках носит название синдрома Рокитанского-Кюстнера. Такая патология довольно редка и встречается у одной на 4.5-5 тысяч новорожденных девочек.
Для чего это нужно?
Пересадка матки является одним из способов борьбы с бесплодием. В этом случае речь идет о хирургическом вмешательстве. Во время операции происходит пересадка донорской матки в организм женщины, у которой этот орган имеет патологии. При проблемах с ней пациентка, как правило, испытывает некоторые трудности и не может забеременеть.
В настоящее время пересадка матки рассматривается как альтернатива суррогатному материнству. Такого рода хирургические вмешательства позволяют представительницам прекрасного пола самим выносить и родить здорового малыша.
Возможность беременности после трансплантации матки
Операция по пересадке матки является довольно сложной хирургической процедурой, так как пересаживаемый орган имеет обилие нервов и кровеносных сосудов, требующих подсоединения к нервной и кровеносной системе пациента. Кроме того, место проведения операции является труднодоступным для хирурга.
Трансплантация матки
Основными задачами при проведении операции является:
- Сохранение анатомической структуры.
- Обеспечение нормального кровоснабжения органа.
- Обеспечение возможности наполнения органа кровью пропорционально его увеличению по мере развития плода.
При маточной трансплантации фаллопиевы трубы не выводятся в пересаженную матку. Такая мера снижает риск заражения реципиента патогенными микроорганизмами, возможно находящимися в донорском органе, но делает невозможным зачатие в результате естественного совокупления.
Чтобы женщина с трансплантированной маткой забеременела, применяется искусственное оплодотворение. При этом, яйцеклетки, предназначенные для оплодотворения, извлекаются из яичника пациентки еще до проведения операции и хранятся в замороженном виде.
Необходимость такой меры обусловлена тем, что в послеоперационный период и во время беременности женщина должна принимать препараты, подавляющие иммунитет, иначе будет велика вероятность отторжения трансплантата. Эти средства могут негативно повлиять на наследственность и стать причиной генетических аномалий у будущего ребенка. Дооперационное извлечение половых клеток исключает вредное воздействие иммунодепрессантов на них.
Между трансплантацией и помещением оплодотворенной яйцеклетки в матку должно пройти не менее года. Только по истечении этого срока врачи могут судить о том, насколько орган прижился и насколько пациентка готова к вынашиванию ребенка.
После пересадки матки женщина постоянно нуждается в медикаментозной терапии, которая может отрицательно сказаться на состоянии организма. Потому шведские доктора считают, что если в планы семьи не входит рождение еще одного ребенка, то пересаженный орган после родов желательно удалить.
Несмотря на все сложности, в мировой практике уже проведен ряд успешных операций, давших пациенткам возможность стать матерями.
Первые успешные операции по пересадке матки
Впервые в мире удачная маточная трансплантация с последующим рождением ребенка была произведена шведскими врачами в 2013 году. Внедрению данного метода решения проблемы бесплодия в практику предшествовали длительные исследования ученых, показавшие, что пересадка матки возможна.
Первым практическим применением результатов исследовательской работы стала трансплантация матки девяти женщинам в Гетеборге. Для пятерых из них донорами органа выступали их матери, а для четверых – женщины, состоящие с ними в близком родстве.
Двум участницам проекта трансплантат пришлось удалить: одной из-за образования тромбов, а другой – по причине инфекционного осложнения. У остальных семи женщин трансплантированная матка прижилась. Им в пересаженные органы были помещены их собственные эмбрионы.
Успешное рождение ребенка имело место только у одной участницы проекта – тридцатишестилетней женщины, страдающей синдромом Рокитанского-Кюстнера. Ранее лечение женщин с таким диагнозом заключалось лишь в обеспечении их способности к ведению естественной половой жизни. Единственная возможность иметь своих детей для них состояла в применении суррогатной матери.
Участнице проекта была пересажена матка от ее знакомой, пожилой матери двоих детей, уже вышедшей из детородного возраста. После трансплантации органа пациентка проходила годичную терапию с применением иммунодепрессантов и находилась под постоянным наблюдением врачей. Признаком того, что донорская матка прижилась, стало появление у пациентки месячных циклов.
Еще до операции врачи взяли у женщины яйцеклетки и провели их искусственное оплодотворение. В результате были получены одиннадцать эмбрионов, один из которых впоследствии был помещен в матку пациентки.
Вероятность того, что эмбрион приживется в трансплантированной матке, меньше, чем в обычной ситуации. Потому для повышения шансов на успех нужно предварительно заготовить как минимум десять жизнеспособных эмбрионов.
За время вынашивания плода женщина трижды оказывалась под угрозой отторжения плода, но докторам всегда удавалось предотвратить срыв беременности стероидной терапией.
Операция по пересадке матки возможно – это уже не раз было продемонстрировано общественности.
В конце восьмого – начале девятого месяца беременности состояние пациентки резко ухудшилось. По мнению врачей, причина этому была в том, что у женщины от рождения отсутствовала одна почка. Потому было принято решение прибегнуть к кесаревому сечению. Появившийся на свет в результате этой операции ребенок был вполне здоров и весил порядка 1.8 кг. Это был первый в мировой практике случай рождения живого ребенка из трансплантированной донорской матки.
Вторым случаем удачной маточной трансплантации стала пересадка 21 летней жительнице Турции матки женщины, скончавшейся незадолго до этого. Как и у шведской пациентки, детородный орган у молодой турчанки отсутствовал от рождения. Когда после операции прошло 1.5 года, турецкие врачи поместили в трансплантированную матку эмбрион, появившийся в результате искусственного оплодотворения яйцеклетки пациентки спермой ее мужа. Женщине удалось выносить и родить ребенка.
В ноябре 2021 года в США родился первый ребенок после трансплантации матки. Рождение произошло в Бейлорском университете медицинского центра в Далласе, штат Техас. Первые 4 операции по пересадке матки в США потерпели неудачу, несмотря на то, что в команду вошли известные специалисты по трансплантационной хирургии, которые предварительно обучались на животных. США провели первую такую трансплантационную операцию в 2012 году.
Как происходила операция?
Роботизированные руки, удерживающие хирургические инструменты, управляются двумя хирургами, по одному на каждой стороне пациента. Каждый хирург сидит на персональной рабочей станции в нескольких метрах. Манипуляция производится с помощью инструмента, похожего на джойстик, и увеличенного трехмерного изображения на экране, что обеспечивает большую точность при работе глубоко внутри нижней части живота. К концу процедуры делается еще один надрез, чтобы можно было удалить матку. Затем матка донора немедленно пересаживается реципиенту с помощью открытой хирургии.
«В будущем мы также сможем пересадить матку, используя технику замочной скважины с помощью робота», —
говорит Никлас Кванштром (Niclas Kvarnström), хирург-трансплантолог, который выполняет сложную задачу по соединению сосудов в матке-реципиенте.
Пересадка матки в России и в мире
Среди стран, где когда-либо проводились операции по трансплантации матки, сегодня лидирует Швеция. В этом государстве к настоящему времени было проведено восемь пересадок органа с успешным вынашиванием и рождением ребенка. Следом за шведами, удачные операции по маточной трансплантации провели турецкие специалисты. К исследованиям в этом направлении впоследствии подключились американские врачи и ученые из Саудовской Аравии.
Кроме этих стран, на сегодняшний день лицензией на операции по пересадке матки обладает также Великобритания.
Пересадка матки в России на данный момент не проводится. Не существует клинических баз и специалистов, которые бы могли провести данную процедуру.
В России пока что не было проведено ни одной маточной трансплантации. Российские медики подходят к этому вопросу осторожно и считают, что первоначально необходимо изучить все возможности опасных осложнений такой сложной и рискованной процедуры. Тем не менее, начало исследования проблем трансплантации матки входит в ближайшие планы российских ученых, поскольку число женщин, нуждающихся в такой операции, достаточно велико.
Более 30 трансплантаций матки были успешно завершены по всему миру, в том числе в Бразилии, Китае, Чехии, Германии, Швеции, Индии, Саудовской Аравии, Турции, и в двух клиниках в США.
Медицинские особенности
Трансплантация пениса — гораздо более сложная задача, чем, например, почки. Орган состоит из разных тканей: мышц, кожи, сосудов, нервов (рис. 2). Для его пересадки нужен иной подход, нежели для пересадки цельных внутренних органов, — васкуляризированная композитная аллотрансплантация (vascularized composite allotransplantation, VCA; рис. 2), при которой пересаживается целая функциональная единица с соединением нервов и сосудов. В эту категорию попадают, например, трансплантаты лица или конечностей.
Рисунок 2. Для пересадки пениса (тем более с мошонкой) необходима васкуляризированная композитная аллотрансплантация, требующая соединения нервов и сосудов. Данная операция потребовала удаления поврежденных тканей реципиента и соединения с тканями донора трех артерий, четырех вен, двух нервов и уретры
Devon Stuart for Johns Hopkins Medicine
VCA проводятся гораздо реже, чем пересадки плотных (сóлидных) органов. C 1998 года — первой успешной VCA — более 200 человек получили подобные аллотрансплантаты [1]. Хотя сегодняшние редкие операции успешны, необходимо тщательнее изучить их в животных моделях — в том числе и разработать более безопасные протоколы по долговременному применению иммунодепрессантов. Уже появляются и ex vivo модели для тестирования лекарств на отдельных культивируемых тканях организма, как, например, работа Николая Сопко (Nikolai Sopko) и коллег 2021 года [2].
Несмотря на успехи как обычных трансплантаций (сóлидных органов), так и VCA, необходимость иммуносупрессии остается одним из важнейших факторов, замедляющих прогресс в этой области. Согласно данным Американского общества по трансплантации (AST), при этом типе аллотрансплантатов требуется не только быстрое восстановление кровотока и тщательный подбор пары донор—реципиент, но и индивидуализированное назначение иммунотерапии: пересаженные ткани отличаются по иммуногенным и функциональным характеристикам. Согласно статистике, частота острого отторжения органов после VCA в первый год составляет 80% по сравнению с приблизительно 10% для аллотрансплантатов почек [3].
В случае пересадки функциональной единицы долговременная системная терапия, подавляющая отторжение графта (graft, в переводе — трансплантат; прим. ред.), может привести к сахарному диабету, нефротоксичности, остеонекрозу, лейкопении, гипертензии, гиперлипидемии, оппортунистическим вирусным и бактериальным заражениям.
Если при трансплантации, например, сердца, от операции зависит жизнь человека, то невозможно объективно ответить, стóит ли игра свеч в случае отсутствия полового члена или матки: жизни это не угрожает. С этим и связано неоднозначное отношение врачей и общественности к такой процедуре (подробнее об этом — ниже). В конце концов, решить для себя это может лишь сам пациент. А врач может помочь ему принять максимально информативно обоснованное решение.
В отличие от пересадки сóлидных органов, некоторые типы VCA предоставляют уникальную возможность избежать системной иммуносупрессирующей терапии путем доставки препарата локально в пересаживаемый орган. Среди называемых стратегий — поверхностная локальная и трансдермальная терапии, подкожные инъекции и внутрисосудистое введение. Естественно, это поможет избежать побочных эффектов на другие органы и организм в целом. Препарат, согласно предположениям экспертов, должен ингибировать такие иммунологические процессы как активацию антигенпрезентирующих клеток (АПК), прайминг Т-лимфоцитов, вовлечение В-лимфоцитов, трансэндотелиальную миграцию активированных В- и Т-лимфоцитов и иммунологические реакции в близлежащих лимфоузлах. Кроме того, локальные препараты могут предотвратить ишемическое и реперфузионное повреждение тканей.
К сожалению, немедленного введения этих методов в клиническую практику ждать не приходится, поскольку эффективность местной иммуносупрессии при VCA в клинических условиях пока что остается не доказанной [1].
Иммунологическая справка
Сразу стоит отметить, что общие биологические процессы, возникающие при VCA, во многом совпадают с происходящими при трансплантации сóлидных органов. Современные методики иммуносупрессии со своей прямой задачей справляются эффективно и контролируют случаи острого отторжения трансплантата [3].
Но все же у VCA есть и особенности. Размер пересаживаемого органа тоже может влиять на биологические реакции. Разные ткани по-разному реагируют на трансплантацию: например, кожа чаще других тканей отторгается, а мышцы чувствительнее к ишемическому и реперфузионному повреждению [4].
В целом, ответ на VCA — это результат сложного взаимодействия между врожденными и адаптивными иммунными ответами. Эти процессы очень сложны, и мы остановимся лишь на их основных этапах.
Согласно последним данным, адаптивная иммунная система воспринимает специфические антигены и вслед за этим активирует врожденный иммунитет, увеличивая реакцию на аллографт. Из всех компонентов VCA больше всего проблем обычно доставляет кожа. По одной гипотезе, кожа более чувствительно реагирует на отторжение. Однако, согласно общепринятой концепции, она сама по себе более иммуногенна, и именно из-за молекулярных процессов, происходящих в ней, чаще всего возникает отторжение графта. Появился даже специальный термин — «расщепленная толерантность» (split tolerance), когда мышечно-скелетные ткани приживаются, а эпидермис отторгается [1]. Это еще один «плюс» гипотетическому использованию топических препаратов иммуносупрессии — благо нанесение их на кожу не станет проблемой [1].
Если говорить вкратце, клетки врожденного иммунитета в рамках своего ответа на «опасность» распознают молекулярные фрагменты, ассоциированные с повреждением (damage-associated molecular pattern, DAMPs), появившиеся в аллотрансплантате вследствие пересадки. Выделение хемокинов и P-селектина рекрутирует лейкоциты в участок трансплантации. Привлеченные макрофаги в свою очередь продуцируют провоспалительные цитокины: IL-1 и IL-6, которые потенцируют ответ против трансплантата и вовлекают в ответ антигенпрезентирующие клетки. Теоретически, врожденный ответ будет активирован (хотя и в меньшей степени), даже если геном клеток пересаженного органа совпадает с ДНК реципиента — из-за молекул, выделяющихся при хирургическом вмешательстве и сигналов «опасности» [3].
Многие иммунные процессы при васкуляризированной композитной аллотрансплантации пересекаются с воспалительными состояниями кожи. Основные клетки-участники в них — это эндотелиальные клетки дермы и кожные АПК с кератиноцитами. Последние, в отличие от других клеток аллотрансплантата, экспрессируют главный комплекс гистосовместимости (HLA второго класса) и активируют Т-лимфоциты при воспалении. Уникальный врожденный ответ VC-аллотрансплантатов, содержащих кожу, связан также и с кожными аларминами — молекулами из группы DAMP. Они генерируются эндогенно кератиноцитами и резидентными лейкоцитами кожи после различных стрессов.
Интуитивно можно посчитать, что именно иммунные клетки реципиента отторгают аллотрансплантант. Однако есть данные, что в случае VCA это не совсем так: в клетках кожи донора, по результатам изучения биопсий после пересадки, тоже содержится много иммунных клеток. Такие «пересаженные» чужие клетки также могут влиять на отторжение [4].
Донорство матки: этическая сторона вопроса
Как и все операции по пересадке органов, маточная трансплантация нуждается в нормативно-правовом урегулировании. Процедура требует обязательного наличия донора, а потому вопрос о ее допустимости неоднозначен в моральном отношении. Потому некоторые страны запрещают такой род хирургического вмешательства.
В государствах, где маточная трансплантация разрешена, практикуется разный подход к вопросу о донорстве матки. Шведские медики являются сторонниками использования в качестве доноров матки живых женщин, предпочтительно являющихся родственницами пациентки, и добровольно согласившихся отдать свой орган.
Американские врачи, напротив, считают приемлемым взятие матки для пересадки у умерших женщин. Однако на практике попытки использования трупа в качестве донора, как правило, не приводили к положительным результатам из-за возникших инфекционных осложнений.
В мусульманских странах разрешена пересадка органов только живых людей.
Для урегулирования вопроса донорства матки живых людей, в 2013 году в канадском городе Монреале были приняты критерии, согласно которым человек может выступать донором или реципиентом органа. Суть их состоит в следующем:
- Женщина, выступающая в роли реципиента, должна являться женщиной в генетическом отношении. У нее должны отсутствовать медицинские противопоказания к пересадке органов и при этом другие виды лечения бесплодия не дали желаемых результатов. Кроме того, она должна быть не согласна на такие способы решения проблемы, как использование суррогатной матери или усыновление ребенка. Также у нее должны отсутствовать какие-либо факторы, ограничивающие ее права на материнство (психические расстройства, наркотическая зависимость и т.п.). Женщина, решившаяся на трансплантацию, должна осознавать необходимость лечения и все риски, и возможные последствия операции.
- В роли донора может выступать женщина, находящаяся в детородном возрасте, не планирующая больше рожать детей. Использование маток умерших женщин допустимо только при наличии их согласия на это, юридически зафиксированного при жизни.
Необходимым условием этичности трансплантации матки является полное согласие на проведение процедуры, как со стороны донора, так и со стороны получательницы матки.
Из истории вопроса
За последние сто лет медицина не просто шагнула далеко вперед, она буквально взлетела на немыслимые прежде высоты.
Подумать только — пересадка органа от человека человеку впервые была произведена менее 100 лет назад, в 1933 году. Первая почка успешно сменила своего владельца в 1954 году, когда благодаря Дж. Мюррею один брат-близнец поделился своей почкой с другим. Через 2 года, в 1956 году Томас Старзл успешно пересадил печень, а еще через 10 лет Кристиан Барнард провел первую успешную пересадку сердца. В 1983 году врачи научились пересаживать легкие.
Почему исследования возможности трансплантации матки начались только в конце ХХ века?
Все просто: если без сердца, печени, легких, хотя бы одной почки человек жить не может, то без матки это вполне возможно, она не является жизненно необходимым органом. Да и расположена она так, что операцию проводить сложно. И функции у этого органа очень сложные: мало того, чтобы матка прижилась, нужно, чтобы в ней мог нормально развиваться эмбрион человека.
Поэтому, когда в 1998 году в одной из больниц г. Гетеборга пациентка с удаленной из-за онкологического заболевания маткой спросила врачей о возможности трансплантации ей новой матки, медики восприняли ее идею как совершенно сумасшедшую. Но уже через год исследования велись очень активно. А в прошлом, 2021 году, в Швеции родился первый ребенок, выношенный в пересаженной матке.
Для первых операций были выбраны 9 женщин. Все донорские органы были получены от живых доноров, 5 из которых были матерями реципиенток, остальные — родственницами или знакомыми. 2 матки пришлось вскоре удалить, так как начались осложнения. Первой матерью стала шведка, которой была пересажена матка ее близкой подруги. Ребенок появился на свет на 31 неделе с помощью кесарева сечения. Малыш весил всего 1800 г, но сразу закричал и был вполне жизнеспособен. Через 10 дней счастливую мать с малышом выписали домой, ребенок развивается нормально.
К концу 2021 года шведские врачи ожидают рождения еще нескольких детей. Еще одна женщина с пересаженной маткой прошла процедуру ЭКО в Турции, беременность пока протекает без особенных осложнений. Получили разрешение на трансплантацию матки врачи Великобритании, ведется подготовка к аналогичным операциям в США. Поговаривают даже, что через несколько лет матку можно будет пересаживать не только женщинам, но и мужчинам.
Сколько стоит пересадка матки
В силу сложности, пересадка матки является очень дорогостоящей операцией. В Швеции, например, ее цена составляет порядка ста тысяч долларов. Использование суррогатной матери куда более доступно по цене – оно обходится не более, чем в тридцать тысяч долларов, с учетом оплаты докторам и стоимости необходимых лекарственных препаратов.
Стоимость пересадки матки в Индии составляет примерно 18000-20000 долларов США, в то время как стоимость в США. близка к 70000 долларов. Продолжительность процедуры около 12 часов.
Трансплантация матки на самом деле дает надежду тысячам бесплодных женщин. Усилия ученых и правительств должны быть объединены, чтобы сделать эту процедуру доступной для всех, кто в ней нуждается.
Поделиться ссылкой:
- Нажмите здесь, чтобы поделиться контентом на Facebook. (Открывается в новом окне)
- Нажмите, чтобы поделиться на Twitter (Открывается в новом окне)
- Нажмите, чтобы поделиться записями на Pinterest (Открывается в новом окне)
- Нажмите, чтобы поделиться в Telegram (Открывается в новом окне)
- Нажмите, чтобы поделиться в WhatsApp (Открывается в новом окне)
- Нажмите, чтобы поделиться в Skype (Открывается в новом окне)
- Ещё
- Нажмите для печати (Открывается в новом окне)
- Нажмите, чтобы поделиться на LinkedIn (Открывается в новом окне)
- Нажмите, чтобы поделиться на Reddit (Открывается в новом окне)
- Нажмите, чтобы поделиться записями на Tumblr (Открывается в новом окне)
- Нажмите, чтобы поделиться записями на Pocket (Открывается в новом окне)
Похожие статьи на тему трансплантации
- Пересадка легких: показания, стоимость.…
- Пересадка почки: операция, стоимость
- Донорство яйцеклеток (ооцитов): стоимость, последствия
- Пересадка поджелудочной железы в России: цена
- День донора в России в 2021 году
- День донора в России в 2021 году
От первого лица: первый американский реципиент
Пациент, ставший реципиентом полового члена и мошонки в 2018 году в Университете Джонса Хопкинса, пожелал остаться неизвестным. Сообщается лишь, что его утрата органа связана с военной службой.
Том Мэннинг же, первый американский пациент, которому пересадили пенис в Массачусетской больнице несколько лет назад (его цитата практически открывала статью); не стесняется рассказывать о себе и своей истории неудач. Или, как он теперь считает, напротив — истории удач. Потому как все могло быть гораздо хуже.
В 2012 году Том и не подозревал, что станет известным на весь мир. Шел его обычный рабочий день. Вдруг он поскользнулся при разгрузке коробок и опрокинул на себя тяжеленную тележку с бумагами. Несмотря на кровь, боль в паховой области и отёк полового органа, он не пошел к врачу — ни в тот день, ни в следующие два месяца. Спустя восемь недель Мэннинг все-таки обратился за медпомощью — но помимо травмы у него диагностировали и рак полового члена, ставший причиной пенэктомии.
Кертис Сетруло (Curtis L. Cetrulo), специалист по пластической и реконструктивной хирургии, и Дикен Ко (Dicken Ko), урохирург, работавшие в Массачусетской больнице, давно горели идеей трансплантировать пенис. На это их натолкнули случаи боевых травм гениталий, полученные американскими солдатами в Ираке и Афганистане. В это же время в Университете Джонса Хопкинса тоже планировали выполнить трансплантацию полового члена. Первенство зависело лишь от того, кто первый сможет завершить все необходимые процессы одобрения операции и найти подходящую пару донора и реципиента.
К моменту трансплантации Том Мэннинг уже больше четырех лет жил с ампутированным членом, и хотя врачи не могли гарантировать полный успех операции, он все же рискнул. В пятнадцатичасовой трансплантации участвовали тринадцать хирургов (рис. 4). Результат оказался успешен — врачи описали его в публикации 2021 года [14]. За полгода после хирургического вмешательства у Тома восстановилась чувствительность полового члена, частичная эректильная функция и мочеиспускание [7]. Побочные эффекты иммунодепрессантов доставляют множество неудобств, но Том Мэннинг остается оптимистом. Он сообщил журналу Esquire, что если у него наметится свидание с продолжением, он первым делом побежит звонить Ко и Сетруло с криком «Он ожил!». Кроме того, пациент уже раздумывал, будет ли считаться, что женщина, с которой он разделит ложе, спит с двумя мужчинами одновременно: с ним самим и с донором?
Рисунок 4. Команда врачей из Массачусетской больницы общего профиля
This is the story of America’s first penis transplant
Врачи уверены: такое явление как утрата пениса не должно замалчиваться. Только открытость позволит обществу понять необходимость проводимых операций и сменить скепсис и неприятие, существующие в общественном сознании. Пациенты, перенесшие успешную пересадку пениса, единодушны в своем мнении: половой орган необходим им для нормальной жизни. «Это ужасная травма. […] Когда я проснулся [после операции], я почувствовал себя, наконец, опять нормальным», — так в пресс-релизе выразился реципиент пениса и мошонки. В Университете Джонса Хопкинса в 2014 году даже организовали симпозиум о жертвах военных действий, потерявших гениталии на службе. Проблему обсуждали не только с пострадавшими, но и с их родственниками и медицинскими работниками. Поднимали темы восприятия себя как личности, самооценки и личных отношений.
«Эта операция способна изменить жизнь, — говорит в интервью доктор Ричард Редетт. — Если вы встретите солдата, такого, как наш пациент, и узнаете его историю, вы поймете, почему мы провели трансплантацию».