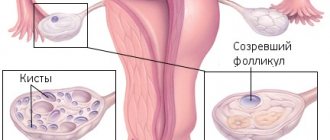
Кольпит при беременности, как и кольпит вообще – это воспалительный процесс в слизистой влагалища, затрагивающий шейку матки. Это одна из самых распространенных патологий среди женщин детородного возраста. Она может проявиться острым воспалительным процессом или иметь хроническое течение.
Кольпитом той либо иной степени сложности переболела почти каждая женщина. Болезнь не всегда проявляет себя и порой протекает в слабовыраженной бессимптомной форме. Так, например, кольпит может быть последствием стрессовых ситуаций или переохлаждения, в этих случаях он проходит сам собой.
Но, если причина вагинита более серьезная, чем переохлаждение, то и последствия могут быть гораздо тяжелее. Особенно актуально своевременное и полноценное лечение кольпита при беременности.
Что такое – кольпит?
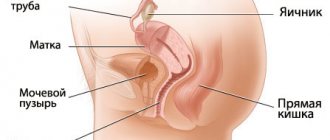
О кольпите, или вагините, говорят, когда слизистая оболочка влагалища инфицируется болезнетворными микроорганизмами, в результате чего развивается воспалительный процесс. Выделения из влагалища, в составе которых в большом количестве находятся патогенные микробы и продукты их жизнедеятельности, раздражают наружные половые органы, вследствие чего возникает вульвит (то есть поражение вульвы).
Кольпит во время беременности возникает у большого процента будущих мам, по некоторым данным достигая 70 – 80%. Характерно, что заболевание может развиться в любом сроке беременности, но особенно опасно возникновение вагинита в третьем (часто перед родами) триместре.
В зависимости от микробных агентов, которые вызвали развитие заболевания, кольпит подразделяется на специфический и неспецифический. О неспецифическом вагините говорят, когда этиологическим фактором болезни явилась условно-патогенная флора, то есть те микроорганизмы, которые в норме в небольшом количестве входят в состав микробиоценоза влагалища и до поры до времени ведут себя мирно (см. причины молочницы у женщин). Если же кольпит обусловлен патологическими микроорганизмами (трихомонады, хламидии, гонококки и прочие), ставится диагноз специфического кольпита при беременности.
Причины и какую угрозу несет
Кольпит во время беременности чем опасен, что это такое, чем грозит для ребенка? Как и иные разновидности воспалительных заболеваний, вагинит может часто появляться в периоды, когда организм особо уязвим к атакам болезнетворных микроорганизмов. При ухудшении защитных функций организма патогенные агенты могут беспрепятственно развиваться.
К возбудителям воспалительных процессов во время вынашивания малыша относят: уреаплазму, генитальный герпес, хламидии, гонококк, трихомонаду, кандиду. Часто гинекология описывает случаи бактериального вагиноза, особенно на ранних этапах развития гестации, когда нарушается баланс между нормальной и патогенной микрофлорой.
К провоцирующим факторам, которые вызывают кольпит, относят:
- Механические микротравмы или повреждения поверхности слизистой или вульвы.
- Отсутствие полноценных мероприятий по уходу за собой. Неполноценные мероприятия по личной гигиене.
- Развитие аллергических реакций на некоторые медикаментозные средства.
- Также, такая патология может быть обусловлена слишком частым спринцеванием, особенно без явных причин (например, если женщина боится развития инфекционных процессов, часто проводит санацию родовых путей, при этом положительные микроорганизмы вымываются, создавая благоприятную микрофлору для развития заболеваний.
- Лечение антибактериальными препаратами.
- Патологические процессы в органах эндокринной системы.
Важно помнить, что кольпит во время гестации может иметь отрицательные последствия для ребенка. Опасность его, прежде всего, в том, что появляется возможность развития инфекционного процесса, если же своевременная терапия отсутствует, могут появляться следующие осложнения:
- задержка во внеутробном развитии;
- преждевременное родоразрешение на третьем триместре либо самопроизвольное прерывание беременности в первом триместре гестации;
- наличие многоводия;
- инфицирование плацентарных тканей, за счет чего развивается фетоплацентарная недостаточность, кислородное голодание у плода и задержка его развития;
- инфицирование малыша во время прохождения по родовым путям в процессе родовой деятельности.
Учитывая опасные осложнения, важно как можно раньше обращаться к гинекологу, ведущему беременность, чтобы он назначил адекватное лечение с помощью препаратов, разрешенных в это время. Нужно помнить, что самостоятельное лечение недопустимо.
От чего он возникает?
Беременность – это одно из состояний, которое предрасполагает к возникновению кольпита. Обусловлена данная предрасположенность двумя моментами.
Во-первых, в период вынашивания плода организм испытывает иммуносупрессию, то есть подавляются его защитные силы (природа защищает плод от отторжения его организмом матери). Во-вторых, в период беременности изменяется гормональный фон, вследствие чего меняется и среда во влагалище, вместо кислой она становится щелочной, что действует как пусковой момент для роста и развития условно-патогенной или патогенной флоры. Но к факторам риска развития заболевания во время беременности относятся и следующие:
- раннее начало половой жизни;
- беспорядочные половые контакты, даже в прошлом;
- прохождение курса лечения антибиотиками;
- увлечение тесным бельем;
- белье из синтетических материалов;
- погрешности в питании;
- аллергические реакции (на средства личной гигиены);
- механическое и/или химическое повреждение слизистой влагалища (например, при спринцевании);
- пренебрежение правилами интимной гигиены;
- хроническая эндокринная патология.
Чем опасен кольпит при беременности?
Во время беременности кольпит создает особое неудобство, но на самом деле не так страшен сам кольпит, как его возможные последствия, например, вероятность возникновения восходящей инфекции (она может навредить развивающемуся плоду в период вынашивания, а также представлять опасность для ребенка во время родов). Кроме того, у беременных женщин воспаление слизистой влагалища может стать причиной невынашивания беременности и инфицирования плода или же привести к заражению околоплодных вод и развитию осложнений беременности (многоводие, преждевременные роды и т.д.).
В будущем женщина может испытывать трудности с зачатием ребенка из-за хронического кольпита. И почти всегда запущенный нелеченный вагинит приводит к эндометриту и прочим поражениям.
Кольпит может быть инфекционным или бактериальным. У беременных женщины он нередко возникает из-за изменения гормонального фона и сбоя в работе иммунной системы.
Еще по теме
Может ли не быть токсикоза во время беременности?
Кандидоз во время беременности: опасен ли он для ребенка?
Эрозия шейки матки при беременности
Чем опасен цитомегаловирус во время беременности и когда необходимо лечение?
Лечение зубов во время беременности
Как проявляется вагинит
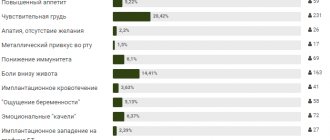
Симптоматика кольпита при беременности практически не отличается от таковой у женщин в «небеременном» состоянии. Патогномичным признаком заболевания являются выделения.
- В острую фазу процесса выделения очень выраженные (что несколько разнится с их количеством у других) женщин, объем их настолько велик, что они неизменно попадают на большие и малые половые губы, вызывая их раздражение и мацерацию.
- В случае запущенности процесса и несоблюдения интимной гигиены выделения раздражают кожу внутренней поверхности бедер и лобка.
- Кожные покровы приобретают ярко-красный цвет и зудят.
- При осмотре в зеркалах наблюдается интенсивная гиперемия слизистой влагалища и отек. На стенках вагины видны скопления грязно-белого, желтого или зеленоватого цвета.
- Выделения, в зависимости от характера возбудителя заболевания также разнятся по цвету (от белого до зеленоватого) и имеют отталкивающий запах.
Пример из практики: На прием пришла первобеременная (раньше положенной явки) в последних сроках около 36 – 38 недель с огромными от ужаса глазами и жалобами на то, что, у нее, кажется, подтекают воды. На вопрос, когда началось это самое подтекание и почему она сразу не вызвала скорую помощь, женщина ответила: «Началось дня 3 назад, я сначала и не думала про воды, так, немного больше стало выделений. А вчера, перед сном испугалась и решила прийти в женскую консультацию». После осмотра на кушетке, измерения живота, выслушивания сердцебиения плода осмотрела женщину на кресле. Одного взгляда хватило, чтобы поставить диагноз кольпита, взяла необходимый мазок и проверила цервикальный канал на предмет целостности плодного пузыря. Лечение было назначено позже, по результатам анализов.
Также, кольпит характеризуется интенсивным зудом и жжением, как во влагалище, так и в районе наружных половых органов. Отличительной особенностью описанного дискомфорта является усиление его во время ходьбы, при выполнении физических упражнений и малейших погрешностях в диете.
В некоторых случаях или при отсутствии соответствующего лечения выделения настолько «зловредны», что в результате раздражения слизистой шейки матки процесс от цервицита быстро переходит в эрозию, что проявляется кровянистыми выделениями. Кровяные выделения имеют, как правило, контактный характер и возникают после прямого касания шейки матки (после полового акта или спринцевания). Отличительной особенностью вагинита у беременных является возникновение ноющих или тянущих болей внизу живота, что связано с раздражением влагалища и шейки матки.
Пример из практики: В женскую консультацию пришла в назначенный срок беременная 28 недель – самый что ни на есть угрожаемый срок по прерыванию. Жалобы на тянущие боли внизу живота и небольшие, периодические кровянистые выделения. При осмотре матка в нормотонусе, на пальпацию не реагирует (то есть не сокращается и «не каменеет», как при угрозе). При осмотре шейки матки визуализируется эрозия, а пальпации шейки матки определяется ее достаточная и соответствующая сроку беременности плотность, цервикальный канал закрыт. Смутили меня выделения (с неприятным запахом и желтоватого цвета). Женщину я направила в отделение на сохранение, не забыв указать в диагнозе кольпит.
Очень часто, что опять же обусловлено перестройкой организма развивается кольпит дрожжевой (кандидозный) при беременности. Проявляется он обильными выделениями, которые имеют тягучую молочную консистенцию или напоминают крошки творога (см. симптомы молочницы у женщин). Зачастую к выделениям примешивается запах кислого теста. Характерно, что дискомфорт в виде зуда и жжения в области вульвы и влагалища ярковыражены. Нередко грибок поражает и мочеиспускательный канал, что проявляется в учащенном и болезненном мочеиспускании (см. уретрит у женщин: симптомы, лечение). Если не начать лечение своевременно, то инфекция может подняться выше с вовлечением в процесс мочевого пузыря и даже почек.
Симптомы и диагностика
Симптомы при беременности зависят от того, какая форма заболевания развивается – острая либо хроническая. Также, на клинические признаки непосредственно оказывают влияние возбудители недуга.
К основным симптомам развития патологического процесса относят:
- выделения во время беременности, обычно они обильные, вязкие, тягучие, либо прозрачные, либо белесые, желтоватые, творожистые (в зависимости от возбудителя);
- может наблюдаться гипертермия, общее самочувствие ухудшается в любой триместр гестации;
- ощущения жжения, зуда в участке наружных гениталий и в полости влагалища;
- болезненные ощущения ноющего характера, которые ощущаются в нижней части живота.
Кольпит в хронической форме проявляется подобными симптомами, но они менее выраженные. Имеются периоды вспышек и ремиссий, при обострении самочувствие ухудшается, а при ремиссии все жалобы проходят.
Клинические проявления, в зависимости от возбудителя:
- Неспецифический вид характеризуется густыми неоднородными выделениями, окрашенными в белый либо коричневатый цвет, они не обладают ярко выраженным запахом, при продолжительном развитии могут появляться болезненные ощущения в нижней части живота, присутствует жжение ил зуд.
- Бактериальный вид вагиноза характеризуется появлением обильных, липких, молочно-белых либо серых выделений, они обладают запахом тухлой рыбы, жжение или зуд появляются нечасто.
- Трихомониазный вид отличается обильными, липкими, желто-зелеными выделениями, они неприятно пахнут, может появляться болезненность при опорожнении мочевого пузыря, присутствует зуд и жжение.
- Кандидозный тип отличается обильными, молочно-белыми выделениями, творожистой консистенции, в некоторых случаях они имеют кисловатый запах, зуд и жжение интенсивные.
- Гонорейный тип отличается жидкими, обильными, желтовато-зелеными либо желтыми выделениями, без запаха, присутствует боль при опорожнении мочевого пузыря и боль внизу живота, есть жжение.
Диагностические мероприятия представляют собой внешний гинекологический осмотр, сбор анамнестических данных.
Далее врач назначает такие обследования:
- бактериальный посев выделений на определение возбудителя и формы;
- ПЦР на определение инфекционных агентов.
Далее специалистом назначается правильное лечение с помощью препаратов, разрешенных в этот период.
Подтверждение диагноза «кольпит»
Для постановки диагноза вагинита у беременных помимо сбора жалоб и анамнеза проводится рутинный осмотр шейки матки и влагалища в зеркалах. При этом налицо все признаки воспалительного процесса:
- отек слизистых
- явления цервицита или эрозии шейки матки
- обильные выделения необычного цвета в виде отдельных скоплений на слизистых и имеющих неприятный запах
Безусловно, диагноз необходимо подтвердить лабораторными методами исследования:
- микроскопия мазков из влагалища и шейки матки (повышенное количество лейкоцитов, обнаружение патологической или условно-патогенной флоры: трихомонады, грибы и другие);
- обследование на инфекции, передающиеся половым путем (вирус герпеса, хламидии, уреаплазмы, вирус папилломы человека и прочие);
- культуральное (бактериологическое) исследование мазков – посев влагалищных белей на питательные среды (для идентификации возбудителя и определения его чувствительности к антибиотикам);
- кольпоскопия при необходимости;
- УЗИ матки и плода (для подтверждения наличия/отсутствия угрозы прерывания, внутриутробной задержки развития плода, фетоплацентарной недостаточности).
Методы диагностики
В первую очередь перед тем как поставить диагноз кольпит, гинеколог собирает анамнез и проводит визуальный осмотр при помощи зеркал. Затем беременной пациентке могут быть назначены следующие виды обследования:
- Взятие мазков для определения микрофлоры влагалища.
- Забор влагалищного секрета для проведения бактериологического исследования. Во время анализа определяют возбудителя инфекции и его резистентность к антибиотикам.
- УЗИ органов малого таза. Исследование позволяет определить состояние матки и полноценность кровоснабжения плаценты.
- обследование на выявление половых инфекций.
Дополнительно женщина должна сдать анализ крови, мочи.
Внимание! В определенных случаях, когда возбудителя не удается определить другим путем, проводят исследование крови для обнаружения антител к ТОРЧ-инфекциям.
Лечим кольпит
Лечение кольпита при беременности должно проводиться в обязательном порядке, не важно, на каком сроке был установлен диагноз. Терапия заболевания в первую очередь начинается с назначения диеты (запрет на употребление острых, кислых, соленых, пряных блюд и сладкого) и запрета половой жизни. По возможности необходимо выявить и устранить причину возникновения вагинита (отказ от ношения тесного белья или использования гигиенических интимных средств).
Чем лечить кольпит при беременности, решает врач на основании результатов анализов. Бесспорно, решающее значение имеют антибактериальные препараты. Лечение, как правило, местное, и заключается в назначение суппозиториев, кремов и мазей интравагинально.
- Тержинан (250-300 руб. 6 шт, 350-400 руб 10 шт.), Гексикон (10 шт. 200-300 руб)- препаратами выбора для терапии кольпита в период вынашивания плода являются свечи тержинан и гексикон. Они вводятся по одной перед сном сроком на 7 – 14 дней.
- Бетадин (300-370 руб)- возможно использование суппозиториев бетадин, но только до 12 недель, так как йод, входящий в состав свечей в более поздних сроках может повлиять на функционирование щитовидной железы плода.
- Полижинакс (300-400 руб) об этом препарате нет единого мнения врачей, в инструкции к препарату беременность является противопоказанием для применения, но допускается использование свечей непосредственно перед родами (за 1 – 2 недели).
- Клион-Д 10 шт 250 руб. (метронидазол и миконазол), Нео-Пенотран форте (7 шт 900 руб), Метромикон Нео (14 шт 300-360 руб), Мератин-Комби — в случае трихомонадного кольпита рекомендуются свечи клион-Д и мератин-комби (по 1 вагинально один раз в сутки на протяжении 10, максимум 14 дней).
- Пимафуцин — если диагностируется кольпит, вызванный грибами, назначаются противогрибковые суппозитории: Пимафуцин (3 шт. 300 руб), Клотримазол (во 2 и 3 триместрах), Нистатин (малая эффективность) и старинное средство – Натрия тетраборат (бура) в глицерине 20 руб. (см. все свечи от молочницы и как правильно ее лечить).
Помимо этиотропного лечения назначаются сидячие ванночки с отварами лекарственных трав и промывание влагалища. Спринцевание способствуют механическому вымыванию микробов из влагалища, но при беременности большинство врачей его не рекомендуют, поскольку оно может быть не безопасным (следует быть особенно осторожными, либо отказаться от этой процедуры совсем) см. правда о спринцевании — вред и польза. Спринцевания назначаются сроком не более 4 дней (максим. 5).
А вот ванночки, орошение наружных половых органов теплыми отварами безопасно, они снимает раздражение, купируют воспаление. Из лекарственных трав используют ромашку, календулу, зверобой, мать-и-мачеху, мяту и прочие. Ванночки назначаются курсом до двух недель.
Лечение кольпита во время беременности
Мы не откроем вам Америку, если скажем, что лечение кольпита нельзя проводить самостоятельно. Только грамотный акушер-гинеколог сможет определить, что стало причиной возникновения кольпита. Исходя из полученных результатов анализов, он назначит лечение. Имейте в виду, что беременная женщина ответственна не только за собственное здоровье, но и за здоровье малыша.
Как правило, для лечения кольпита во время беременности используют химические лекарственные препараты (в том числе, антибиотики), физиотерапию, травяные отвары, ванночки с кислой средой, мазевые аппликации, специальную диету.
Лечение вагинита у беременных женщин осложняется тем, что им не разрешены многие эффективные медикаменты. Например, широкоприменяемые препараты, такие как нолицин, далацин, клиндацин, имеют противопоказания при беременности. А из других системных (те, которые принимаются внутрь и действуют при всасывании в кровь) возможно применение только нистатина и пимафуцина. Они безопасны даже в больших дозах, но, к сожалению, малоэффективны. Поэтому лечение этими препаратами сочетают с местным лечением (спринцеванием отварами трав, принятием сидячих ванн, применением вагинальных и ректальных свечей, кремов или гелей).
Популярное средство бетадин можно применять только до 3 месяца беременности. В то же время не имеют противопоказаний для беременных тержинан, ваготил. Что касается антибиотиков, то их назначают только после определения чувствительности возбудителя к препаратам такого ряда.
Если причиной кольпита послужила инфекция, вызываемая трихомонадами, врач назначает Метронидазол. Правда, это лекарственное средство противопоказано в 1 триместре беременности, но при необходимости может применяться в течение 2-го и 3-го триместров. Беременным в случае заболевания трихомонадным кольпитом, назначают Клотримазол (во влагалище по 100 мг ежедневно в течение недели). Но при этом наступает только ослабление симптомов. Излечение же бывает только у 1/5 части больных.
Хотя в гинекологической практике для лечения вагинитов часто применяют Тетрациклин, беременным женщинам его назначать не следует.
Диагностика кольпита
Правильность лечения патологии напрямую зависит от верного определения возбудителя, то есть идентификации вида вагинита. Для диагностики проводится шесть лабораторных исследований, последовательно или выборочно в зависимости от полноты информативности проведённого анализа.
- Осмотр у гинеколога, позволяющий оценить состояние шейки матки, природу выделений с помощью специального зеркала, а также уровень кислотности по результатам тестов.
- Мазок на флору, позволяющий подсчитать среднее число лейкоцитов и наличие необходимых микроорганизмов.
Первая диагностическая мера при подозрении на любое отклонение в состоянии женского здоровья — мазок на флору - Бак посев как уточняющий анализ в случае, если мазок не позволяет определить источник инфекции. Суть анализа состоит в том, что на питательной среде выращиваются бактерии, вызывающие кольпит во влагалище. Параллельно с этим обычно проводятся анализы на чувствительность бактерий к антибиотикам.
- ПЦР (полимеразная цепная реакция). Этот анализ со 100% точностью укажет, что вызвало кольпит.
- УЗИ. Обязательный анализ, позволяющий проверить состояние придатков, матки, а также оценить правильность кровотока в плаценте.
- Иммуноферментный анализ (ИФА). Исследуемый образец крови покажет, сколько антител к возбудителям ТОРЧ-инфекций есть в наличие. Обычно это исследование назначается в том случае, если есть сомнения относительно источника инфекции.
Это интересно. Подмываться накануне гинекологического осмотра нужно с вечера. Так как гигиеническая процедура непосредственно перед походом к врачу смажет объективную картину диагностики.
Профилактика кольпита
Выявленный на ранних стадиях вагинит довольно легко поддаётся лечению. Однако при этом нельзя забывать о профилактических мерах, позволяющих защитить и женщину, и её ребёнка:
- приёме витаминных комплексов для беременных;
Приём витаминов укрепляет иммунитет, создавая защитный барьер к развитию неспецифического кольпита
- закаливании;
- соблюдении гигиены (чистое бельё, проверенный половой партнёр);
- поддержании режима питания (умеренное потребление солёного, сладкого, острого, копчёного).
Кольпит во время беременности — довольно распространённая проблема, решить которую грамотный гинеколог может без последствий для женщины и ребёнка на любом сроке вынашивания. Но важным условием успешного лечения является своевременное обращение с тревожными симптомами к специалисту. А также соблюдение элементарных профилактических мер и согласование любых средств терапии с доктором.
Высшее филологическое образование, 11 лет стажа преподавания английского и русского языков, любовь к детям и объективный взгляд на современность — ключевые линии моей 31-летней жизни. Сильные качества: ответственность, желание узнавать новое и самосовершенствоваться.
Вагинит при беременности: классификация видов
Патогенные микроорганизмы, вызывающие кольпит, могут быть разного вида, поэтому выделяется несколько разновидностей воспаления.
Специфический кольпит: причины и возбудители
Такой вид вагинита вызван микроорганизмами, попадающими во влагалище извне, то есть:
- при половом контакте;
- из-за несоблюдения правил личной гигиены;
- как результат антисанитарии при гинекологическом осмотре женщины.
Возбудителями специфического вагинита являются:
- гонококки;
- трихомонады;
- хламидии;
- бледные трепонемы.
Специфический вагинит вызывает инфекция из вне
Виды специфического кольпита
В зависимости от возбудителя специфический вагинит может быть четырёх видов.
Таблица: симптомы различных видов специфического вагинита
| Вид кольпита | Симптомы | Примечание |
| Гонорейный |
| В запущенных случаях краснота может наблюдаться на бёдрах и ягодицах. Однако такое протекание заболевания встречается редко, так как все женщины, стоящие на учёте в гинекологии, проверяются на гонорею вагинальным мазком. |
| Трихомонадный |
| Трихомонадный кольпит передаётся от полового партнёра, а также при несоблюдении гигиены рук и через грязное бельё. |
| Хламидийный кольпит |
| Это форма обострения хламидиоза — одной из ТОРЧ-инфекций, передающихся половым путём или вызванных перестройками гормонального фона. |
Это интересно. ТОРЧ — это акроним по начальным буквам названий инфекций: Т — Тoxoplasmosis (токсоплазмоз), O — Оthers (сифилис, гепатит В, варицелла-зостер вирус, другие вирусы и бактерии), R — Rubella (краснуха), С — Сytomegalovirus (цитомегаловирус), H — Нerpes simplex virus (вирус простого герпеса).
Определение
https://ultraclinic.com.ua/akusher-ginekolog/torch-infekcii/
Неспецифический вагинит
Причинами этого вида кольпита является нарушение баланса в микрофлоре влагалища: условно-патогенные бактерии, обязательно присутствующие во влагалищной среде, начинают активно размножаться и теснить полезные лактобактерии.
Таблица: виды, симптомы и причины неспецифического кольпита
| Вид | Симптомы | Чем вызван | Примечание |
| Кандидозный кольпит или молочница |
|
| Если кандидозный вагинит у беременной не вылечивается, женщине стоит провериться на сахарный диабет и гиперплазию щитовидки. |
| Бактериальный | Выделения слизи с «рыбным» запахом или запахом «тухлых яиц». | Провоцируется быстрыми темпами размножения болезнетворных микроорганизмов (палочек протея, синегнойной палочки, диплококков, гарднереллы, кишечной палочки). | — |
| Вирусный |
| Возникает при наличии в организме:
| — |
| Эмфизематозный | Пузырьки с прозрачной жидкостью на слизистой оболочке влагалища. |
| Как правило, проходит без лечения через 2–2,5 недели после родов. |
При бактериальном кольпите происходит быстрое размножение болезнетворных микроорганизмов
Это интересно. Ещё один вид кольпита — атрофический (старческий или постменопаузальный вагинит) – для беременных, судя из названия, нехарактерен. Причиной этого воспаления является недостаток эстрогена в организме и истончение эпителия влагалища.
Видео: кольпит при беременности — общие сведения
Роды с кольпитом
Диагноз кольпит ставится не только по симптомам и визуальному исследованию. Для точной постановки диагноза необходимы анализы, подтверждающие патологию. При кольпите должны быть повышены лейкоциты в крови, а мазок подтвердит патологию и покажет, какие патогенные микроорганизмы ее повлекли
Бывали случаи диагноза по визуальному осмотру, чтобы не тратить время и не рожать, кольпит когда у женщины. Но не всегда диагноз потом подтверждался, а негативные последствия для ребенка быть могли.
Лечение
В чем заключается лечение вагинита при беременности? Для решения возникшей неприятности используется медикаментозная терапия. Лекарственные препараты уместны лишь при учете возбудителей, предрасполагающих к распространению болезни.
Бактериальный вагинит устраняется посредством антибиотиков или дополнительных средств, которыми обрабатываются пораженные места.
Грибковая форма лечится с применением противогрибковых свечей и таблеток, таких как Флуконазол.
Для устранения трихомонадных поражений врачи выписывают пациентам трихопол и метронидазол в форме таблеток.
Неинфекционные возбудители выводятся с помощью средств интимной гигиены, лекарственных мазей, спреев.
Важно не заниматься самолечением! Отсутствие знаний о действии конкретного препарата приведет к осложнениям и усугубит ход заболевания.
Методы терапии
Лечение кольпита при беременности осуществляют независимо от срока. Для начала женщина должна перейти на определенную диету. В основе которой лежит отказ от употребления сладких, соленых, острых и пряных продуктов. Кроме этого, во время всего курса терапии беременная пациентка должна отказаться от половых контактов.
Конкретный препарат, а также схему лечения кольпита у беременной женщины выбирает лечащий врач, основываясь на результатах проведенных анализов. Общая схема лечения выглядит следующим образом:
- Противогрибковые препараты. Такое лечение назначают если кольпит спровоцирован грибками рода Candida.
- Антибактериальные препараты. Выбор конкретного лекарства зависит от вида возбудителя и срока беременности женщины.
- Противовирусные препараты. Их назначают в тех случаях когда кольпит спровоцирован вирусом.
Важно! Следует помнить, что лечение должны проходить оба половых партнера, в противном случае рецидива болезни не избежать.
На протяжении всего терапевтического курса женщина должна соблюдать распорядок дня, высыпаться и принимать комплекс витаминов для укрепления защитных сил организма.