— Реклама —
Маммография – визуализация строения тканей молочной железы с помощью рентгеновских лучей. По сути, это фото вашей груди в нескольких проекциях, которое врач изучает, чтобы выявить отклонения от нормы.
Что показывает маммография молочных желез?
Ежегодная маммография позволяет выявить онкологическое заболевание на ранней стадии. Поэтому врачи советуют регулярно проходить это медицинское обследование. Особенно актуальна эта процедура для женщин старше 40 лет. В этом возрасте начинаются гормональные изменения, которые могут привести к аномалиям в тканях молочных желез. Обязательно следует пройти процедуру, если:
- есть выделения из сосков;
- появились уплотнения, боли в груди;
- произошла деформация формы груди или сосков.
Маммография – это диагностическая процедура, которая необходима для оценки состояния пациентки. После 35 лет ее прохождение обязательно для всех женщин. Достаточно проходить процедуру 1 раз в 2 года для выявления новообразований. После 50 лет маммографию делают ежегодно.
Если существует генетическая предрасположенность (в семье были случаи заболевания молочных желез), следует проходить маммографию с 30 лет.
Если обнаружены злокачественные опухоли, то процедуру необходимо делать 1 раз в месяц. Она позволит проследить динамику развития образований.
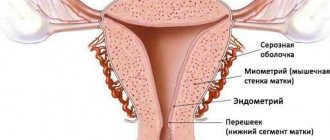
Маммографическая визуализация молочных желез может показать кисты, объемные образования (опухоли), кальцинаты. Также оценивается общий тип строения органа (железистый, фиброзно-жировой, смешанный с преобладанием одного из компонентов). Внимание уделяется молочным протокам, их структуре и диаметру.
Некоторые маммографы оснащены оборудованием для пункционной биопсии, которую проводят сразу для подтверждения или исключения злокачественной природы процесса.
Визуализация молочных органов может показать кисты, объемные образования (опухоли), кальцинаты.
Видео
Смотреть видео о том как правильно проходить исследование грудных желез полезно для подготовки к осмотру. Видео предоставлено каналом Jit Zdorovo.
В этом небольшом видео вы увидите как выглядит маммографический кабинет, где находиться врач во время процедуры и как происходит само исследование. Так же увидите как врачи маммологи изучают снимки после их получения. Вся эта информация поможет вам более уверенно проходить маммографическое исследование.
Практикующий врач-маммолог Доктор Левченко рассказывает о маммографии. Из этого видео вы узнаете, что такое маммография, какие у процедуры есть показания и противопоказания, как подготовиться к исследования и какие существуют предрассудки у пациенток по поводу этого исследования. Вы узнаете плюсы и минусы аналоговой и цифровой маммографии. Узнаете почему до 40 лет рекомендуют делать УЗИ, а не маммографию. О чем обязательно нужно рассказать врачу перед процедурой? На видео вы увидите как на маммографическом снимке выглядят фибра-аденома, киста и рак молочной железы.
Если вы все еще боитесь делать маммографию, то обязательно посмотрите это видео. Вы узнаете, что современные цифровые маммографы делают процедуру маммографии практически безболезненной. Если во времена пленочной маммографии женская грудь испытывала нагрузку в 20 кг, то на современных маммографах нагрузка на грудь в 2 раза меньше. В видео врач показывает как нагрузка подается постепенно, делая процедуру безболезненной.
Маммография уменьшила смертность от рака молочной железы. Маммография – революция в женской медицине. 1 раз в год после 40 лет нужно делать маммографию! Узнайте почему важно регулярно и ежегодно проходить маммографию (рентгеновское исследование груди). Это видео для тех, кто о маммографии слышит впервые и хочет узнать суть и принцип исследования. Вы увидите живое видео, как делается маммография. Увидите как выглядит опухоль молочной железы на маммографическом снимке. Из этого видео вы узнаете как правильно подготовиться к исследованию. Узнаете почему нужно делать маммографию с 5 по 12 день менструации и нельзя проводить исследование во второй половине цикла. Почему не рекомендуется употреблять кофе за неделю перед процедурой? И как обычные дезодоранты и тальк могут испортить результаты маммографии? Что нельзя делать во время самой процедуры? Почему главное не двигаться, чтобы не получить ложно положительный диагноз рака во время движения.
Заболевания молочных желез – наиболее часто встречаемая патология, с которой сталкивается женщина среднего и старшего возраста. Практически 15% из них составляет рак. Это означает, что необходим эффективный профилактический скрининг населения для выявления болезни на ранней стадии развития. Основным из них является маммография.
Показания
Врачи рекомендуют проходить это обследование раз в год всем женщинам, достигшим полового созревания. Но особенно актуально это для тех, кто старше 40 лет. По статистике, в возрасте от 40 до 49 риск появления рака груди 1 к 69. Этот риск увеличивается и достигает 1 к 27 для женщин от 70 и старше.
Симптомы, при которых необходима срочная маммография:
- выделения из сосков;
- появление уплотнений;
- боль в груди;
- деформация груди или сосков.
Важно помнить, что первая стадия рака груди не сопровождается ярко выраженной симптоматикой, поэтому проведение маммографии может быть профилактическим. Если рак груди обнаружить на первой стадии, выживаемость пациентки составляет 90%. Выживаемость на четвёртой стадии не более 10%.
Факторы, повышающие риск развития рака груди, при которых рекомендуется регулярно проходить маммографию:
- гормональная недостаточность;
- пожилой возраст;
- приём гормональных лекарств;
- раннее наступление первой менструации;
- поздний климакс;
- ожирение;
- у кого-то из родственников была онкология.
Так как при обследовании пациент получает, пусть и небольшую, долю радиации, у этой процедуры есть противопоказания.
Противопоказания к обследованию:
- беременность;
- кормление грудью.
Маммография проводится всем женщинам старшего возраста с определенной периодичностью.
Пальпируемое образование в одной из желез является показанием к проведению скрининга.
Также внеочередное исследование назначают при наличии определенных показаний, таких как:
- пальпируемое плотное или мягкое образование в одной из желез;
- визуальная деформация соска или любого другого участка;
- появление крови при надавливании на сосок;
- локальная боль, признаки отека, изменение цвета кожных покровов, нарушение симметричности с двух сторон.
Женщины молодой возрастной категории направляются на прохождение маммографии при следующих состояниях:
- группа риска по раку молочной железы (у близких родственников выявлена злокачественное новообразование);
- онкологические заболевания матки или яичников;
- невозможность забеременеть;
- заболевания органов эндокринной системы;
- оперативные вмешательства на молочных органах в прошлом.
Маммография молочных желез – это рентген с небольшой дозой радиации. Поэтому врачи не рекомендуют ее проводить:
- беременным женщинам;
- кормящим матерям.
Что выявляет процедура?
С помощью маммографии можно выявить доброкачественные и злокачественные новообразования. Процедура позволяет проанализировать изменения в молочной железе, их размер и распространенность.
— Киста. Эта полость с жидкостью – частое явление в молочных железах. Она не является раковым заболеванием. Но маммография, к сожалению, не позволяет отличить кисту от злокачественной опухоли – нужны дальнейшие обследования.
— Фиброаденома. Опухолевидные образования, которые подвержены росту. Чаще встречаются у молодых женщин. Не являются злокачественными.
— Кальцинаты. Небольшие многочисленные скопления солей кальция в тканях могут стать первым признаком начальной стадии рака. Большие размеры образования чаще всего с раком не связаны. Тем не менее, наличие кальцинатов в молочной железе может быть обусловлено наличием онкологического процесса.
Даже если присутствует уплотнение только с одной стороны, проводится обследование обеих молочных желез. Это делается для сравнительных снимков и для выявления изменений в другой груди. Если есть снимки прошлых процедур, необходимо показать их врачу-рентгенологу.
Показания к проведению диагностики
Показанием для направления женщины на данный вид обследования является необходимость уточнения диагноза. Не существует строгого критерия с какого возраста делают диагностическую маммографию, если этот метод исследования может дать требуемую информацию.
Диагностическая маммография может быть первичной, когда врач направляет больную на обследование на основании только её жалоб или проведенного врачебного осмотра. Или вторичной, когда у врача имеются результаты ранее проведённых исследований.
Например, УЗИ молочной железы с выявленными изменениями в структуре ткани. Или данные ранее сделанного снимка профилактической маммографии, проведённой в плановом порядке. Если рентгенологом при изучении плановой маммограммы обнаруживаются скопления в ткани железы солей кальция (кальцинатов), то это служит основанием для врача направить женщину на повторное обследование. Обнаружение признаков доброкачественных опухолевых разрастаний – ещё одна причина направления на повторную маммографию, где рентгенолог, по заданию лечащего врача, проводит прицельное, направленное на определённую задачу, обследование.
Как делают маммографию молочных желез?
Маммография проводится в качестве профилактики всем женщинам старше 40 лет с периодичностью 1 раз в 2 года. По усмотрению местных учреждений для женского населения старше 50 лет – 1 раз в год.
Кроме того, имеются внеплановые показания для данного вида обследования.
Проведение маммографии при грудном вскармливании — вполне допустимое явление.
Во время беременности на любом сроке предпочтительнее применять ультразвуковой метод ввиду отсутствия побочных эффектов, в первую очередь лучевой нагрузки на организм матери и плода. Проведение маммографии при грудном вскармливании — вполне допустимое явление, но малоинформативно для врача. Рекомендовано воспользоваться другими вспомогательными исследованиями.
Наиболее правильным считается проходить маммологическое обследование на 5-13 день менструального цикла, т.е. в первую фазу. Во второй фазе ткань молочной железы претерпевает некоторые гормональные изменения: расширяются протоки, меняется структура железистого компонента, возможно появление отечности мягких тканей. В таком случае результат может быть недостоверным, а исследование перенесется с чувством дискомфорта и болезненности.
Согласно основным рекомендациям маммографию следует проводить не чаще 1-го раза в год. Но в неотложных случаях допускается до 2-3-х раз. При необходимости более частого обследования разумно воспользоваться вспомогательными методами – ультразвуковым исследованием (УЗИ), магнитно-резонансной томографией (МРТ).
Маммография осуществляется в рентгенологическом кабинете, где находится аппарат – маммограф. Женщине показывают, как правильно расположиться возле него. Положение зависит от вида оборудования (стоя или сидя). Далее на область талии накладывается защитный фартук из свинцового материала, прикрывающий нижнюю часть живота.
Грудные железы располагают на предназначенной для того пластине, сверху грудь прижимают аналогичной пластиной.
При обнаружении патологии, женщине могут дополнительно провести рентгенографию в другой проекции – боковой и/или косой. По усмотрению врача возможен вариант прицельной маммографии, когда снимается непосредственно область поражения железы в увеличенном масштабе.
Снимок с описанием можно получить в этот же день. Некоторые клиники оснащены цифровым оборудованием, которое более детализирует полученное изображение. Всю информацию можно сохранить на электронном носителе и воспользоваться ей в любой момент.
Первый день женщина может жаловаться на то, что болит грудь после проведения маммографии. Это связано с механическим давлением пластин, длится недолго и в итоге проходит самостоятельно.
Следует перенести другие рентгенологические обследования в эти сутки, чтобы не превысить допустимую лучевую нагрузку.
Виды маммографии
По способу регистрации полученного изображения выделяют два вида обследования: пленочная и цифровая маммография. В первом случае изображение фиксируется на рентгеновской пленке, во втором – выводится на монитор и может быть при необходимости записано на диск или флешку. Более точным методом считают цифровую маммографию, так как она имеет высокую разрешающую способность и позволяет работать с полученным изображением, например, увеличить участок, вызывающий подозрения. Кроме того, цифровой метод более информативен у женщин моложе 50 лет, так как они имеют высокую плотность груди.
Первичное обследование обычно проводят в двух проекциях (прямой и косой) и выполняют обзорную маммографию. В некоторых случаях исследование делают в трех проекциях: прямой, косой и боковой. Это позволяет врачу увидеть максимально большой объем железы и регионарных лимфоузлов с разных углов.
При обнаружении патологии дополнительно проводится прицельная маммография – снимок, уточняющий характер опухоли. Это исследование дополняет обзорную маммограмму и позволяет избежать погрешностей изображения, вызванного наложением теней тканей друг на друга.
Как подготовиться к маммографии
Специальных мероприятий перед проведением манипуляции не требуется. Результат маммографии не зависит от употребления пищи и жидкости. Единственной рекомендацией является отказ в день исследования от косметики для кожи подмышечной области.
Врач-рентгенолог или лаборант предупреждают женщину обо всех возможных побочных эффектах, спрашивают день менструального цикла, уточняют о беременности на момент исследования молочных желез.
Для правильной интерпретации изменений в молочных органах при себе нужно иметь протоколы предыдущих исследований (маммографии, УЗИ, МРТ).
Перед процедурой взволнованные женщины часто интересуются: «Маммография – это больно или нет? Что я буду чувствовать?». Маммография – процедура абсолютно безболезненная. Она длится около 10–30 минут. Пациенткам перед проведением процедуры врач расскажет, на какой день делают маммографию. Однако для срочной диагностики день цикла не важен.
Некоторые женщины могут испытывать в процессе исследования дискомфорт, если у них наблюдаются боли в груди. Поэтому, по рекомендации врача, им могут быть назначены обезболивающие препараты.
Во время процедуры следует снять ювелирные украшения. Индивидуальные особенности пациенток станут основополагающими для расчета того, на какой день делают маммографию. Обычно это 6-12 день от начала цикла.
При наличии грудных имплантатов следует предупредить об этом врача. В день проведения процедуры нельзя пользоваться дезодорантом, кремом. Подмышечная впадина и область груди должны быть чистыми, чтобы не появились затемнения на пленке.
Как правильно пройти
- Перед входом в кабинет разденьтесь до пояса, соберите распущенные волосы. Наденьте свинцовый фартук для защиты остальных органов от радиации.
- Предупредите рентгенолога о перенесенных операциях.
- Врач самостоятельно зафиксирует грудь в нужном положении, чтобы выровнять толщину всех тканей. Если процедура очень болезненна, сообщите об этом для уменьшения сдавливания.
- Не шевелитесь во время снимков. По просьбе медицинского работника задерживайте дыхание.
- При проведении компьютерной томографии бывают приступы клаустрофобии (боязнь замкнутого пространства). В некоторых частных клиниках процедуру проводят под наркозом.
- Подождите описание результата.
Сколько по времени
Профилактическая маммография грудных желез занимает 10–20 минут. Если получились снимки низкого качества, процедуру проводят повторно. Компьютерная томография при подтверждении диагноза и поиске метастазов длится до 2 часов.
Как проходит процедура
Пациентки перед процедурой интересуются: «Маммография – это УЗИ? Как проходит обследование?». Оба метода не требуют специальной подготовки от женщин. Рентгенологическое обследование отличается от ультразвукового.
УЗИ позволяет отследить состояние мягких тканей. А визуализация плотных лучше диагностируется на маммографии. Поэтому если состояние пациентки вызывает опасение, то назначают оба обследования.
Рентгеновские лучи проходят через тело человека, фиксируя изображение на специальной пленке. Маммография – это процедура, которая проводится амбулаторно. Врач-радиолог размещает грудь пациентки на платформе и фиксирует ее. Делается несколько снимков (сверху вниз и боковые), во время которых пациентка меняет положение.
Для четкого изображения женщине следует замереть и задержать дыхание. Принцип процедуры напоминает флюорографию. Но, в отличие от нее, врач-рентгенолог делает снимки каждой молочной железы по отдельности. Во время процедуры грудь слегка сжимают аппаратом. Для чего это делается?
- Чтобы выровнять толщину и неровности груди.
- Чтобы получить более четкое изображение.
- Чтобы распределить мягкие ткани, визуализируя уплотнения и возможные образования.
- Чтобы снизить дозу облучения – чем меньше слой ткани, тем меньшей дозы она требует для полноценного изображения.
После получения снимков рентгенолог анализирует их и предоставляет документацию лечащему врачу. В некоторых случаях описание маммографии получают на руки. По результатам процедуры лечащий врач может назначить дополнительные обследования для уточнений деталей диагноза.
Что такое маммография и какие виды бывают?
Любое исследование молочной железы, проведённое с использованием рентгеновского излучения, является маммографией.
Сам ход рентгеновского исследования грудной железы имеет свои особенности, послужившие причиной создания специализированных аппаратов.
Для того, чтобы сделать рентгеновский снимок, молочную железу закрепляют между специальными пластинами аппарата и сжимают. Делается это для того, чтобы рентгенологи могли правильно истолковывать получаемые снимки. Фиксирование железы позволяет получать одинаковое расположение её тканей в пространстве, а сжатие даёт возможность уменьшить толщину исследуемого слоя ткани железы и получить оптимальную плотность объекта.
Сегодня существуют и используются в практике два типа маммографических аппаратов — обычные и цифровые рентгеновские аппараты. Разница их основана на способе обработки информации.
В обычном рентгеновском аппарате информация получается в результате попадания рентгеновских лучей на специальную плёнку и сохраняется после соответствующей обработки в виде рентгеновского снимка.
Цифровой же аппарат использует для получения информации возможности компьютера. Информация на цифровом рентгеновском аппарате поступает в виде рентгеновского излучения, но не на плёнку, а на специальный приёмный датчик. С этого датчика в виде обычного цифрового сигнала, информация поступает в компьютер, обрабатывается специальными программами и преобразуется в картинку. Это изображение можно увеличивать, уменьшать, менять его контрастность. При помощи специального принтера снимок можно распечатать на бумаге. В любом случае полученный результат сохраняется в памяти компьютера и всегда может быть вновь извлечён для работы.
Цифровая маммография имеет преимущества перед обычной:
- Возможность изменения масштаба и контрастности уже полученного изображения. Это даёт возможность рентгенологу для дополнительной работы с изучаемым изображением. Иногда, изменив контрастность или масштаб снимка, врач получает информацию, позволяющую окончательно вынести диагноз. В случае с обычным маммографом рентгенолог при возникших сомнениях направит пациента на повторную маммографию или дополнительное обследование.
- Более низкий уровень излучения.
- Возможность получения любого количества копий полученного изображения. А в обычном маммографе снимок существует в единственном экземпляре и при повреждении не может быть восстановлен.
- Более низкая стоимость проводимого обследования (из-за отсутствия дорогой плёнки, реактивов, аппаратуры для обработки снимков).
Основным же недостатком цифровой маммографии служит значительно более высокая стоимость самих аппаратных комплексов для её проведения.
Видео: «Как проводится маммография молочных желез»
Возможно применение для исследования молочных желёз и компьютерной томографии. Это метод, когда делаются множественные послойные рентгеновские снимки какого-либо органа. Полученные результаты объединяются при помощи компьютера в один обзорный снимок.
Преимуществом томографии служит только возможность получения информации об объёмной конфигурации нужного объекта. То есть, если на простом снимке видна только округлая тень, то на серии томограмм можно определить уже форму опухоли. По своей разрешающей способности, то есть возможности выявлять мелкие объекты, томография не отличается от обычной рентгенографии.
Специально для исследования методом компьютерной томографии молочных желёз разработана упрощённая методика и создан аппарат для компьютерной томомаммографии. Вместо огромного количества послойных снимков этот аппарат делает всего 11. В разных проекциях, перемещаясь вокруг закреплённой (но не сжатой, как в маммографе!) молочной железы.
После компьютерной обработки получают синтезированное компьютером объёмное изображение исследуемого объекта. Времени на исследование затрачивается, в сравнении с компьютерной томографией, значительно меньше. А результат получается практически равноценный. Такой метод получил название «томосинтез».
Проведение регулярных массовых профилактических рентгенологических исследований молочной железы с помощью специально предназначенных для этого рентгеновских аппаратов и является популярным значением понятия – маммография.
Маммографию можно подразделять на профилактическую и диагностическую. Профилактическая проводится здоровым женщинам старше 39 лет на основании добровольного согласия женщины.
Диагностическая маммография выполняется по направлению врача. Цель ее проведения – исключить или подтвердить диагноз врача, когда им обнаружены симптомы (внешние проявления) какого-либо заболевания.
Вредна ли процедура?
Некоторые пациентки, в силу своей некомпетентности, утверждают, что маммография – это вредно. Якобы доза облучения велика, поэтому лучше делать УЗИ. Врачи уверяют, что при соблюдении норм проведения рентгенологического обследования ущерб здоровью будет минимальным.
Во-первых, существуют нормативы по прохождению рентгеновских процедур в течение года.
Во-вторых, доза для радиоактивного облучения слишком мала (меньше, кстати, чем при флюорографии).
УЗИ и рентгенологическое обследование дополняют друг друга. Поэтому врачи часто назначают и тот, и другой метод диагностики.
Маммография или узи молочных желез — что лучше?
Оба метода, как маммография, так и УЗИ, обладают высокой точностью и специфичностью в отношении наличия новообразований молочной железы. УЗИ предпочтительнее, если необходима визуализация участков, расположенных вблизи грудной клетки под разными ракурсами. Для рентгена эти области являются труднодоступными.
Кроме того, ультразвуковой метод более точно дифференцирует кистозный и солидный компонент опухоли, выявляет патологию малых размеров, показывает наличие кровотока. Также он более информативен у молодых представительниц женского пола ввиду повышенной плотности ткани органа в этом возрасте. УЗИ можно применять на любом сроке беременности.
УЗИ предпочтительнее, если необходима визуализация участков, расположенных вблизи грудной клетки под разными ракурсами.
УЗИ позволяет проанализировать размеры и форму лимфатических узлов – важного маркера дифференциальной диагностики между доброкачественными и злокачественными образованиями.
Тем не менее маммография позволяет обнаружить единичные или множественные мелкие кальцинаты, тяжистую перестройку ткани, точное выявление типа кисты, что невозможно при УЗИ.
Что делать, если у вас высокая плотность груди
Примерно 50% женщин имеют грудь высокой плотности. Это значит, что паренхима молочных желез имеет минимальное количество жира и представлена в основном железистой и соединительной тканью. Чувствительность маммографии в этом случае составляет всего 27–30%. Как правило, если врач видит на маммограмме, что плотность вашей груди высокая он должен рекомендовать вам альтернативные методы диагностики: ультразвук, магнитно-резонансную томографию или томосинтез.
Расшифровка результатов
Результаты маммографии оценивает врач-рентгенолог. Заключение выдается в этот же день. В протоколе исследования описываются виды тканей, из которых состоит молочная железа (фиброзная, железистая, жировая), их соотношение между собой, однородность или неоднородность структуры.
Проводят анализ формы органа: округлая, овальная, дольчатая или неправильная. Указываются размеры протоков (в норме до 0,4 см у женщин детородного возраста, до 0,2 — в менопаузе), прямые они или извитые, содержат гомогенное или негомогенное содержимое, в какой области лучше развиты.
Обязательно учитывается возраст пациентки. У женщин старше 40 лет наступают инволюционные процессы (железистый компонент постепенно замещается фиброзно-жировым). Маммография при фиброзно-кистозной мастопатии показывает, что в указанный период преобладает железистый компонент.
Расширенные протоки и кисты также хорошо видны на рентгеновских снимках. Врач подробно описывает место их расположения (используя для удобства устройство циферблата часов), диаметр, контуры, внутреннее содержимое. Типы кист представлены простыми и осложненными (нагноившимися).
Объемное образование достаточно хорошо выделяется на маммограмме, так как сопровождается симптомом затемнения на рентгеновской пленке. Его наличие подтверждается в двух проекциях. Если визуализация происходит только в одной проекции, то говорят об очаге уплотнения в молочной железе.
Опухоли качественно описываются по аналогии с кистами, только более подробно проводится анализ контуров (ровный, неровный, наличие капсулы), плотности (низкая, смешанная, высокая, ассиметричная), наличия и основных характеристик кальцификатов.
Сейчас принято оценивать состояние молочных органов согласно международной системы описания и обработки данных BI-RADS (Breast Imaging Reporting and Data System), которую применяют в большинстве стран.
Полученные изменения выражают бально. Данный алгоритм точно указывает лечащему врачу дальнейшую тактику ведения пациентки и необходимые лечебные мероприятия. BI-RADS формирует преемственность между всеми лечебно-диагностическими звеньями, которые проходит женщина.
Шкала включает в себя 7 категорий: 0 и 3 – случаи, подлежащие вспомогательному исследованию, повторному контролю через полгода, 1 и 2 – направляются к лечащему гинекологу, 4 и выше – рекомендована консультация врача-онколога, тонкоигольная пункционная биопсия.
Качество обследования также зависит от опыта и подготовки специалиста. Кроме того, существует небольшой процент ложноположительной диагностики, что еще раз подтверждает необходимость комплексного подхода к обследованию.
Обязательно учитывается возраст пациентки. У женщин старше 40 лет наступают инволюционные процессы (железистый компонент постепенно замещается фиброзно-жировым). Маммография при фиброзно-кистозной мастопатии показывает, что в указанный период преобладает железистый компонент.
Если в указанный период преобладает железистый компонент по данным маммографии, то выставляется фиброзно-кистозная мастопатия.
Расширенные протоки и кисты также хорошо видны на рентгеновских снимках.
Результаты обследования
Самый ожидаемый результат маммографии – отрицательный. Это значит, что в молочных железах не обнаружено отклонений от нормы. Положительный результат говорит о том, что в груди выявлены патологические образования. В этом случае, вам будет необходимо пройти дополнительное обследование: выполнить прицельную маммографию, позволяющую получить более детальное изображение области, интересующей врача.
Если наличие опухоли подтвердится вам будет назначена пункционная биопсия молочной железы. Под контролем ультразвука или рентгеновских лучей врач с помощью тонкой иглы возьмет небольшой участок опухолевой ткани для гистологического анализа. Именно врач-патолог будет делать заключение о характере опухолевого процесса, так как по маммограмме точно определить природу опухоли нельзя.
К сожалению, при маммографии, как и при любом другом методе возможны ошибки диагностики. Ложноположительный результат – выявляется то, чего нет. При более углубленном обследовании наличие опухоли не подтверждается.
Ложноотрицательный результат – имеющееся новообразование не выявляется. В каких случаях это возможно? Точность маммографии при выявлении опухолевых процессов достигает 70-80%. Однако вероятность ошибки повышается при высокой плотности грудной ткани, а также при наличии грудных имплантов.
Признаки доброкачественной опухоли на маммограмме
Маммография способна дифференцировать или заподозрить природу образования. Основным недостатком являются трудности, возникаемые у женщин до 35 лет, из-за повышенной плотности паренхимы органа.
Среди доброкачественных очаговых изменений молочной железы встречаются липома, фибролипома, листовидная фиброаденома, фиброаденолипома и др. Для них характерны следующие признаки:
- четко очерченные, ровные границы;
- форма в виде круга, овала или долек;
- однородная структура;
- отсутствие мелких кальцинатов;
- невысокая плотность.
Раковое поражение молочной железы проявляется на маммографии определенными свойствами:
- неправильной или дольчатой формой;
- нечеткими (размытыми), неровными контурами;
- ассиметричной плотностью;
- прорастанием в здоровые ткани;
- нарушением архитектоники;
- наличием локального скопления мелких (до 1-2 мм) кальцинатов в структуре или протоке;
- увеличением и патологическим изменением лимфатических узлов;
- утолщением, отеком кожных покровов и подкожно-жирового слоя над опухолью.
Другими отличительными признаками злокачественной патологии в молочных железах служат отсутствие сжимаемости и подвижности образования, вертикальная ориентация прорастания в орган.
Таким образом, маммография молочных желез – диагностический прием, способный максимально рано, эффективно, неинвазивно, точно, доступно установить правильный диагноз. В сложных или сомнительных случаях обследование молочных органов должно осуществляться в комплексе с другими методами.
Среди доброкачественных очаговых изменений молочной железы встречаются липома, фибролипома, листовидная фиброаденома.
Кандидат медицинских наук, врач маммолог-онколог, хирург
Больше статей
Подготовка к обследованию молочных желез
Маммография не требует сложной подготовки.
Перед проведением маммографии:
- предупредите врача о наличии грудных имплантов;
- не пользуйтесь перед процедурой дезодорантом;
- убедитесь, что область груди и подмышечных впадин сухие;
- снимите все металлические украшения;
- в случае если уже известно о наличии уплотнений, врач может выдать обезболивающее, чтобы процедура прошла комфортно.
Специалисты рекомендуют проходить этот тип обследования в первой половине цикла. Это связано с гормоном прогестероном. После овуляции, во второй половине цикла, количество этого гормона увеличивается и он влияет на грудные железы. Это может сделать процедуру маммографии немного неприятной для пациентки и усложнить постановку диагноза врачу.
Если присутствуют любые симптомы в области грудных желез, необходимо сразу же обращаться к врачу и проводить маммографию, вне зависимости от дня цикла.
Существует несколько типов менструального цикла, для каждого можно определить период, когда лучше проводить маммографию.
| Тип менструального цикла | Благоприятные дни для прохождения маммографии |
| Короткий (21–28 дней) | С 3 по 7 день цикла |
| Средний (28–35 дней) | С 5 по 12 день цикла |
| Длительный (больше 35 дней) | С 9 по 18 день цикла |
Если цикл нерегулярный, обследование проходят сразу после окончания менструации. При менопаузе обследование можно проводить в любое время.
Первым днём цикла считается первый день менструации.
Маммография с томосинтезом – это объемное изображение груди в виде тонких (1 мм) срезов. Это новый метод, который не прошел достаточного количества клинических испытаний.
МРТ – более щадящий метод, при котором не используется вредное излучение. Но он не способен отобразить некоторые аномалии.
Оптическая маммография – это метод с использованием проекционных и томографических аппаратов. Для диагностического вида исследования не применяется. Оптическая люминесцентная маммография подразумевает ввод в ткани люминофоры. Это помогает увидеть рост опухоли.
УЗИ – это ультразвуковое обследование, которое позволяет получить четкую картинку в разных ракурсах. Оно применяется во время беременности и лактации, так как является менее вредным, чем рентгенографический метод.
Биопсия – это забор образцов тканей для дальнейшего исследования. Именно этот метод позволяет удостовериться в наличии или отсутствии рака молочной железы.
Как проводится процедура?
Процедуру проводят в течение 10–15 минут. Пациентка встаёт перед аппаратом, маммолог фиксирует грудь и иногда просит ненадолго задержать дыхание.
Фиксация груди делается по нескольким причинам:
- чтобы выровнять неровности;
- чтобы получить более чёткое изображение;
- чтобы увеличить чёткость изображения уплотнений;
- чем меньше слой ткани — тем меньше излучения нужно, чтобы её просканировать.
Каждую грудь проверяют отдельно, чтобы была возможность сравнить их анатомическое строение. Снимки делаются в двух проекциях, иногда приходится сделать снимки в дополнительных проекциях, чтобы уточнить диагноз.
На видео показано как делают маммографию с помощью различной техники. Видео предоставлено каналом Health{amp}amp; Life.
Плёночная
Пленочная маммография — первый, появившийся в 60-х годах прошлого века, способ рентгена груди. Полученное изображение записывается на плёнку, и оно и не может быть приведено в цифровой вид. Кроме того, этот способ на 20% уступает в точности цифровой маммографии. Такие аппараты сохранились только в государственных учреждениях, так как переход на цифровое оборудование стоит больших денег.
Цифровая
Для записи изображения используется не плёнка, а детекторы. Они преобразуют рентгеновское излучение в электрический импульс и передают изображение на компьютер.
Этот тип маммографии оптимально подходит:
- пациенткам с плотной грудью;
- пациенткам моложе 40 лет;
- пациенткам до менопаузы.
Микроволновая
Микроволновая маммография использует интенсивность собственного излучения тканей пациента. При этом рентгеновское излучение не применяется. Суть методики в том, что уплотнения и очаги заболевания отличаются по температуре от здоровых тканей. Это позволяет их выявить с высокой точностью на ранних стадиях.
Преимущества этого метода:
- безопасность;
- неинвазивность;
- диагностика на ранних стадиях заболевания;
- определение скорости роста опухоли;
- выявление пациентов с высоким риском развития рака груди.