Желанная беременность – волнительный и приятный жизненный период. Женщина старается действовать согласно рекомендациям врача и активно готовится к встрече с долгожданным малышом. Однако, к сожалению, всегда есть возможность спонтанного прерывания беременности. Какие недели являются самыми опасными для развивающегося крохи? Как женщина в эти периоды должна себя вести и когда необходимо обращаться за врачебной помощью?
Какие недели самые опасные при беременности
Беременность способна внезапно прерваться на любом сроке и в любом триместре. Существуют так называемые критические моменты в формировании малыша, которые определяют возможность вынашивания и дальнейшего нормального роста и развития плода.
1 триместр
Первые 3 месяца беременности считаются самыми важными и опасными в жизни ребенка. Именно в это время закладываются системы и ткани растущего организма, формируется плацентарная связь с мамой. Серьезные отклонения в здоровье беременной могут привести к последствиям.
Характерные осложнения во II триместре беременности
Во II триместре беременности продолжается рост плаценты и плода. При этом происходит формирование и развитие высших структур головного мозга плода, нейроэндокринной, вегетативной нервной системы. У плода появляются защитно-приспособительные реакции. После 19-20 недель возрастает интенсивность маточно-плацентарного и плодово-плацентарного кровотока. Функция плаценты обеспечивает возрастающие потребности плода.
Наиболее характерными осложнениями II триместра беременности являются: угроза позднего самопроизвольного выкидыша, кровотечения из-за отслойки плаценты, анемия, ранние формы гестоза, внутриутробная инфекция. Указанные осложнения способствуют формированию фетоплацентарной недостаточности и задержки развития плода.
Из-за увеличивающейся в размерах матки, которая начинает смещать органы брюшной полости в сторону грудной клетки, уже после 15-16 недель может начать беспокоить одышка и изжога. Значительную нагрузку начинают испытывать почки.
У женщин с экстрагенитальными заболеваниями (заболевания почек, гипертоническая болезнь, нейроциркуляторная дистония) с 20 недель существует опасность развития гестоза. В этой связи следует обращать внимание на появление отеков, избыточную и неравномерную прибавку массы тела, повышение артериального давления, появление белка в моче.
Следовательно, важным является контроль за нормальным развитием плода и течением беременности, а также предупреждение возможных осложнений.
Беременная должна посещать врача не реже, чем 1 раз в месяц, а в ряде ситуаций и чаще. При каждом посещении врач осматривает пациентку, контролирует прибавку массы тела, измеряет длину окружности живота и высоту стояния дна матки над лоном, определяет артериальное давление, выслушивает сердцебиение плода. Назначает необходимые дополнительные исследования.
В 20-24 недели беременности проводят второе обязательное ультразвуковое исследование, которое необходимо для определения соответствия размеров плода предполагаемому сроку беременности с целью исключения задержки развития плода; выявления пороков развития плода; оценки количества околоплодных вод; изучения состояния плаценты. Важным является также допплеровское исследование, которое проводят при ультразвуковом исследование для оценки интенсивности маточно-плацентарного и плодово-плацентарного кровотока.
Во II триместре беременности в промежутке от 16 до 20 недель для пренатального скрининга возможных аномалий развития плода целесообразно определить в крови уровень a-фетопротеина (АФП), свободного эстриола Е3, ингибина-А и хорионического гонадотропина человека (общий ХГЧ).
Если нет противопоказаний, то после 17 недель можно начать выполнять специальный комплекс физических упражнений для беременных, которые позволяют управлять мышцами промежности и брюшного пресса. Важно также освоить дыхательные упражнения.
Медикаментозную профилактику у беременных группы риска целесообразно начинать уже с 14-16 недель беременности под контролем врача. Самолечением заниматься не следует.
После ЭКО
Самым важным и опасным временем после ЭКО считается период имплантации плодного яйца. Как правило, этот момент наступает через 7–10 суток после оплодотворения.
В такие дни важно не прекращать гормональную поддержку в виде препаратов прогестерона. Это подготовит полость матки к прикреплению плодного яйца наилучшим образом и снизит риск прерывания беременности.
Именно на 7–10 день после оплодотворения судят об успешности проведенной процедуры ЭКО. Для этого производят контроль:
- УЗИ – проверяют нахождение плодного яйца в полости матки;
- уровень ХГЧ в крови – по его росту можно судить о прогрессировании беременности.
Чтобы избежать рисков вынашивания плода после ЭКО, необходимо соблюдать все рекомендации гинеколога и репродуктолога.
Критические периоды беременности
«Критические дни» беременности
Навязчивая реклама приучила нас к жеманному эвфемизму «критические дни». Теперь, пожалуй, любой телезритель вне зависимости от пола и возраста способен рассказать, что это за дни такие в жизни женщины и какие средства следует в это время применять, чтобы уменьшить дискомфорт и продолжать радоваться жизни. Однако далеко не каждому известно, что «критические дни» («критические периоды») – это еще и медицинский термин, который применяется при описании состояния беременных женщин. Вот мы и поговорим сегодня именно об этих «критических днях» – критических периодах беременности. Сначала расскажем о том, когда они возникают и с чем связаны, а затем объясним, как нужно вести себя, чтобы избежать кризиса, способного привести к необратимым последствиям.
Критические периоды – это определенные сроки беременности, когда особенно высока опасность ее прерывания. Как установили гинекологи, эти сроки оказываются общими для женщин, входящих в те или иные «группы риска». Как правило, угроза невынашивания на этих сроках обусловлена обычными физиологическими процессами, которые становятся патологическими под действием неблагоприятных факторов. Для каждого критического периода можно выделить наиболее характерные причины прерывания беременности. Остановимся на этом более подробно.
I триместр
Первый критический период приходится на 2-3 недели беременности, когдаженщина может и не подозревать о том, что в ее организме начинает расти новая жизнь. На этом сроке плодное яйцо попадает в полость матки и закрепляется в ее слизистой оболочке – эндометрии. Этот процесс может быть нарушен из-за патологических изменений половых органов женщины, таких как:
- аномальное строение матки (генитальный инфантилизм, двурогая или седловидная матка, наличие в матке перегородок);
- травмы эндометрия после искусственного аборта;
- миома матки;
- рубцы после кесарева сечения.
Другая причина самопроизвольного аборта на сверхранних сроках – генетические аномалии плода. Большинство хромосомных нарушений является следствием мутаций в половых клетках родителей или зародыша (на ранних стадиях его развития), происходящих под влиянием внешних неблагоприятных факторов (например, приема некоторых лекарственных препаратов, воздействия ионизирующего излучения и т. п.). Таким образом происходит что-то вроде естественного отбора будущего потомства.
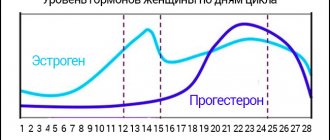
Следующий критический период – 8-12 недель беременности. В этом случае наиболее частая причина невынашивания – нарушения гормонального фона. На этом сроке прекращает свое существование «желтое тело», образовавшееся на месте яйцеклетки после овуляции, и начинает формироваться и функционировать плацента. «Желтое тело» вырабатывало прогестерон – гормон, поддерживающий беременность. Теперь эту функцию берет на себя плацента. Если в момент передачи подобной «эстафеты» уровень прогестерона снижается, беременность оказывается под угрозой. Иногда встречается одновременный дефицит прогестерона и эстрогенов. Эстрогены – гормоны, которые яичники вырабатывают в первой фазе менструального цикла, – обеспечивают развитие матки и рыхлость эндометрия. К снижению уровня эстрогенов и гестагенов (прогестерона) может привести дисфункция яичников, надпочечников и щитовидной железы, заболевания гипофиза.
II триместр
Критический период 18-22 недели беременности – время активного роста матки. На этом этапе опасность представляет низкое расположение и предлежание плаценты (полное, неполное). Если у женщины еще в первом триместре наблюдались описанные выше патологические явления, а также были обнаружены какие-либо инфекционные заболевания, то плацента становится уязвимой, а неправильное расположение может спровоцировать ее отслойку и кровотечение. Однако чаще всего поздние выкидыши бывают вызваны таким патологическим состоянием, как истмико-цервикальная недостаточность (ИЦН). Вследствие травм перешейка и шейки матки (при абортах, родах крупным плодом, наложении акушерских щипцов) или врожденных аномалий, мускулатура в этом месте теряет способность к сокращению, шейка матки раскрывается и не может удерживать плодное яйцо. Под действием силы тяжести оно опускается вниз, в результате чего может развиться родовая деятельность.
III триместр
Период 28-32 недели беременности – очередной этап интенсивного роста плода и матки. Невынашивание на этом сроке может быть вызвано тяжелыми формами поздних токсикозов, ИЦН, гормональными нарушениями, отслойкой плаценты. Прерывание беременности на этом сроке называют преждевременными родами, т.к. ребенок появляется на свет жизнеспособным, однако его состояние требует серьезной реабилитации.
Все триместры беременности
Критическими считаются еще и дни, соответствующие началу менструаций в том случае, если бы не произошло зачатия, а также сроки наступления самопроизвольного или искусственного прерывания прошлых беременностей: считается, что организм «сохраняет память» о необходимости гормональной перестройки.
Правила поведения в критические периоды
Обычно врачи говорят о критических периодах лишь в том случае, когда сталкиваются с привычным невынашиванием (т.е. с неоднократным самопроизвольным прерыванием беременности). Женщинам, страдающим привычным невынашиванием, в описанные выше критические периоды, а также в дни предполагаемых менструаций и в сроки прежнего прерывания беременности имеет смысл поберечь себя: исключить серьезную физическую нагрузку (не заниматься спортом, не двигать мебель и т.п.), не заниматься сексом, постараться оградить себя от нервных напряжений. Конечно, не стоит неподвижно лежать на диване, ожидая, что случится что-то страшное. Однако следует внимательно относиться к своему здоровью, следить за своим состоянием в критические сроки и не пренебрегать консультацией специалистов. Кстати, эти рекомендации будут нелишними и для здоровых женщин, не страдающих привычным невынашиванием.
Опасные недели для родов
Беременность считается доношенной начиная с 37 недели. В это время малыш уже готов появиться на свет, его органы и системы способны функционировать самостоятельно без помощи мамы.
Статистически опасными для родов считаются следующие сроки:
- С 22 по 27 неделю. Критерием жизнеспособности малыша на этом сроке беременности является вес более 500 г. В практике есть случаи успешного выхаживания детей 600–800 г без серьезных последствий для их развития.
- С 28 по 33 неделю. В этот период часто встречается преждевременный спонтанный разрыв плодного пузыря. Околоплодные воды либо полностью изливаются, либо начинают медленно подтекать. Так как легкие малыша еще не способны к самостоятельному дыханию, в первые минуты после рождения ему потребуется респираторная поддержка.
- С 34 по 37 неделю. Легкие ребенка сформированы, но на полную силу еще не работают. Поэтому дети, рожденные на 8 месяце беременности, также требуют постоянного контроля функций дыхания.
Одной из причин преждевременного родоразрешения является большой вес плода. Крупный плод может быть обусловлен генетическими особенностями или тем, что мама ест все подряд в большом количестве. Это может привести к осложнениям и для самой женщины, если у нее развивается гестационный сахарный диабет.
Индивидуальные опасности
Существуют и индивидуальные опасные периоды, которые довольно сложно объяснить сухим языком медицинской науки, но об их существовании знает каждый врач. Если у женщины предыдущая беременность завершилась выкидышем или замиранием плода, к примеру, на 16 неделе беременности, то именно 16 неделя последующей беременности будет самой опасной для конкретной женщины. Довольно часто негативный сценарий повторяется с точностью до недели. Поэтому при постановке на учет обязательно вспомните как можно более подробно, на каких сроках и чем закончились ваши предыдущие беременности. Эта информация поможет врачу спланировать, как защитить вас и малыша в ваш собственный «критический срок».
Как избежать проблем в опасные периоды
Чтобы снизить риски в опасные дни при беременности, нужно соблюдать следующие правила:
- Полностью исключить алкоголь и никотин.
- Постараться минимизировать тяжелые физические нагрузки – если постоянна работа связана с подъемом тяжестей или другим интенсивным занятием, следует перейти на легкий труд. Но и не забывать об активности – прогулки, гимнастика для беременных, плавание помогут поддержать организм в тонусе.
- Избегать стрессов, исключить конфликты на работе и в семье, но в то же время не следует чрезмерно переживать за свое состояние. Нужно больше отдыхать и расслабляться.
- Соблюдать все предписания лечащих врачей – принимать назначенные препараты, не отменять их самостоятельно.
- Обязательно проходить назначенные обследования – сдачу анализов крови, УЗИ, плановые посещения акушера-гинеколога.
При появлении любых подозрительных признаков необходимо обратиться к врачу либо в ближайшее отделение неотложной помощи.
Самые опасные недели во время беременности важно переживать в полном спокойствии. Любое волнение может спровоцировать развитие проблем. При соблюдении всех рекомендаций нет смысла тревожиться понапрасну.
Фото: ru.freepik.com, pixabay.com/ru, yandex.ru
Другие угрожающие этапы беременности
Дополнительная вероятность невынашивания возрастает при наличии в анамнезе прерывания беременности. В таких случаях опасным периодом считается та неделя, на которой случилось замирание плода, выкидыш либо начало преждевременного родоразрешения.
Врачи утверждают, что главная причина повторения этой ситуации – психологическая настроенность женщины. Пережив подобную утрату, она на подсознательном уровне ожидает повторения ситуации в идентичные сроки.
Именно поэтому, будущим мамам рекомендуют госпитализацию. Так, женщины будут чувствовать себя спокойнее и увереннее, ведь в любой момент им помогут квалифицированные доктора.
Женщины, имеющие в анамнезе гиперандрогению, имеют большие шансы на невынашивание.
Гиперандрогения – состояние, при котором увеличена концентрация мужских половых гормонов. Таким пациенткам необходимо постоянно наблюдаться у гинеколога, регулярно сдавать кровь на гормоны и корректировать их количество.
Во время такой беременности выделяют дополнительные фазы, когда мужские половые гормоны начинают синтезироваться и в детском организме:
- 13 недель – начало выработки тестостерона в детском организме;
- 20-24 недели – кора надпочечников приступает к продукции кортизола, мужских гормонов;
- 28 недель – наблюдается повышение мужских гормонов вследствие усиленной секреции адренокортикотропного гормона, который вырабатывается в гипофизе крохи.
Для предотвращения выкидыша регулярно проверяйте гормональный уровень.
Полезное видео об опасных неделях беременности
Список источников:
- Акушерство и гинекология. Справочник для практических врачей Ремедиум-Врач. — М.: Ремедиум, 2021. — 352 c.
- Гитун, Татьяна Васильевна Диагностический справочник акушера-гинеколога // М.: Астрель, АСТ, 2021. — 203 c.
- Серова, В.Н. Акушерство и гинекология. Клинические рекомендации // М.: ГЭОТАР-Медиа, 2021. — 656 c.
Автор
Анастасия Красикова
Гинеколог
Поделиться