Яичники в женском организме являются основой его способности к зачатию ребенка. Их постоянная деятельность в виде созревания, спуска по фаллопиевым трубам в матку и выведения яйцеклеток после того, как оплодотворение не произошло, обеспечивает менструальный цикл. Этим же объясняются и колебания гормонального фона, которые наблюдаются у женщин в естественном порядке до самого климакса.
Яичники постоянно вырабатывают гормоны эстрогены, образующие женский фон. Но и заболеть они могут как по причинам, по которым заболевают любые органы тела (травмы, инфекции), так и из-за своих собственных «разногласий» с другими синтезирующими половые гормоны органами. Например, кроме основных желез (у мужчин это семенники), у обоих полов в организме есть еще кора надпочечников – производитель многих кортикостероидов, включая гормоны противоположного пола.
Тестостерон служит женскому телу в том же качестве, в котором и эстрогены – мужскому. А именно, в качестве антагониста эстрогенов, стимулятора деятельности яичников. Когда уровень тестостерона растет, они реагируют на него ростом своей активности. Кроме того, наличие «противоположных» гормонов позволяет нам не превращаться в бесполых существ после климакса.
Однако если в период половой зрелости баланс этих двух чаш весов нарушается, последствия отражаются в первую очередь на них. Оттого проблемы с продолжением рода – одни из самых упорных ко всем попыткам их вылечить.
Что такое резекция яичника у женщин
Резекцией яичника называют хирургическое вмешательство, при проведении которого частично удаляют ткани половой железы. Для этого в брюшной стенке делается несколько проколов. Хотя ранее операция проводилась через разрез на животе.
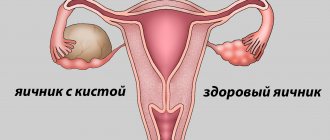
Во время хирургических манипуляций доктор должен иссечь пораженную часть яичниковой ткани. Но полностью половые железы не удаляются. При поликистозе операция нужна, чтобы облегчить процесс выхода яйцеклетки из фолликулов. Ведь при заболевании утолщается капсула половых желез, и ооцит не может прорвать эту оболочку. На месте фолликулов, которые не лопнули, появляются, множественные кисты. Со временем, при отсутствии лечения, ситуация только усугубляется.
При проведении клиновидной резекции часть яичника вырезается в виде остроугольного треугольника. Благодаря проведению такого вида операции, удается ликвидировать сопутствующие факторы бесплодия. Вероятность наступления беременности после хирургических манипуляций повышается на 70-80%.
Клинические проявления
Клинические проявления РЯ во время беременности, как правило, отсутствуют. Диагноз ставится при случайной находке на УЗИ, во время кесарева сечения или при клинической манифестации болезни в послеродовом периоде [4]. Согласно результатам ретроспективного исследования 8330 операций кесарева сечения, было описано 68 случаев впервые выявленных опухолей яичников диаметром более 5 см, и только в 1 из них был подтвержден злокачественный характер [8].
Неспецифические симптомы РЯ включают боль в животе и спине, запоры, вздутие и дизурические явления [9, 10]. Острая боль может быть связана с частичным или полным перекрутом придатков, который встречается у 5% беременных. При размере образования от 6 до 8 см вероятность перекрута достигает 22%, в 60% происходит в интервале от 10 до 17 нед. беременности. После 20 нед. беременности вероятность перекрута не превышает 6% [3, 11].
Показания и противопоказания к процедуре
Чаще всего резекцию назначают пациенткам, у которых диагностирован поликистоз. Но хирургическое вмешательство показано в тех случаях, когда консервативная терапия оказывается неэффективной.
Также резекция может быть проведена при выявлении:
- апоплексии яичника;
- кистозных образований;
- доброкачественных опухолей;
- очагов эндометриоза;
- гнойных воспалений придатков;
- разрыва кисты или перекрута ее ножки;
- внематочной беременности, прикрепившейся в области придатков.
Все кистозные образования, опухоли, внематочные беременности удаляют так, чтобы максимально сохранить ткань яичника. При поликистозе хирург вырезает чрезмерно разросшиеся ткани. В некоторых случаях он может удалить 2/3 от объема половой железы.
Не рекомендуют делать операцию женщинам, у которых:
- обострение инфекционно-воспалительных заболеваний органов мочеполовой системы;
- лихорадка;
- нарушение работы свертывающей системы крови.
После нормализации состояния можно назначать дату резекции. Нельзя иссекать яичниковые ткани, если есть подозрение, что опухоли на них злокачественные.
Методы резекции яичника
Перед проведением оперативного вмешательства хирург должен рассказать пациентке, какой метод хирургического вмешательства будет использован. В зависимости от ситуации делается односторонняя резекция либо иссекаются ткани двух яичников.
Справка! При поликистозе врачи оперируют обе половые железы одновременно.
Врач может провести резекцию, используя лапароскопический либо лапаротомический доступ. Выбор метода зависит оборудования, находящегося в клинике, и от состояния здоровья женщины.
Лапаротомическая резекция яичника
Лапаротомию делают пациенткам, если требуется срочное хирургическое вмешательство. Ее проводят при:
- апоплексии яичника;
- разрыве кисты или перекруте ее ножки;
- экстренном состоянии, возникшем на фоне диагностированной яичниковой беременности.
Плановая лапаротомия в современных клиниках делается только тем пациенткам, у которых выраженный спаечный процесс в тазовой области. Лапароскопия в такой ситуации противопоказана.
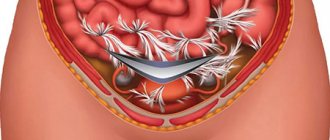
При лапаротомии хирург делает разрез сверху вниз по срединной линии живота либо в надлобковой области в поперечном направлении. Через разрез он получает доступ к придаткам, может их рассмотреть, убрать выявленные спайки, выделить половую железу и прооперировать ее.
Лапароскопическая резекция яичника
Большинство плановых операций на органах малого таза выполняются лапароскопически. У такого вида доступа масса преимуществ:
- незначительная травматизация тканей;
- сокращение восстановительного периода;
- уменьшение периода нетрудоспособности.
Внимание! Благодаря организации лапароскопического доступа удается снизить вероятность развития послеоперационных осложнений. Спаечный процесс в области малого таза после лапароскопии возникает гораздо реже, чем после лапаротомии.
При лапароскопии в брюшной стенке пациентке делается 3-4 прокола, через один из них полость накачивают газом, чтобы отодвинуть органы от стенок живота и друг от друга. Это позволяет провести полноценный осмотр и определить требуемый объем хирургического вмешательства.
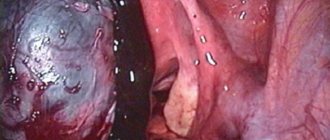
Через прокол в полость живота вводят лапароскоп. Это специальный эндоскопический инструмент, оснащенный видеокамерой и источником света. Через другие отверстия вводят хирургические инструменты. Рассекают паренхиму половой железы электрокоагулятором с помощью высокочастотного электрического тока. В зоне его действия создается высокая температура, благодаря этому запаиваются мелкие сосуды, риск развития послеоперационного кровотечения сводится к минимуму.
Техника клиновидной резекции яичника
При необходимости провести резекцию хирург-гинеколог, получив доступ к яичнику, пережимает ножку половой железы, в которой проходят артерии. После этого яичниковые ткани иссекаются в форме клина, острие которого направлено внутрь.
Важно так вырезать часть яичника, чтобы не нарушить кровообращение в этом органе. Врач должен удалить минимальное количество яичниковой ткани, вырезать склеротические образования и оставшиеся в них недозревшие фолликулы.
После удаления нужного фрагмента, яичник зашивают саморассасывающимися нитями, используя тонкие иглы. Нужно сделать все манипуляции так, чтобы тонкие ткани не травмировались. Все кровоточащие сосуды перевязывают.
Онкологический прогноз
Онкологический прогноз у беременных, больных РЯ, был представлен норвежскими исследователями Н. Stensheim et al. (2009) [35]. Не было выявлено достоверной связи между беременностью и смертностью от РЯ, однако у кормящих женщин этот риск возрастал (HR 2,23; 95% CI, 1,05–4,73; p=0,036). Исследование, включавшее 105 беременных, больных РЯ, показало, что хуже всего прогноз был при низкодифференцированных опухолях и распространенных стадиях заболевания, 2-летняя выживаемость таких пациенток составила 30,0% и 25,0% (IV стадия) соответственно.
В литературе представлены 2 обзора (n=46 и n=102), посвященные неэпителиальным злокачественным новообразованиям яичников и беременности [36]. У подавляющего большинства пациенток (>76%) была диагностирована I стадия заболевания, имел место благоприятный онкологический прогноз. У пациенток с опухолями стромы полового тяжа беременность была сохранена в 69,4% наблюдений [36]. Из них 13% нуждались в химиотерапии, но только 4% она была проведена во время беременности. Общая 5-летняя выживаемость составила 89,3%. При распространенных опухолевых процессах (II–IV стадии) выживаемость была значительно ниже (5-летняя выживаемость при II–IV стадиях составила 70% против 100% при I стадии, p=0,008). Рецидивы и быстрое прогрессирование заболевания при опухолях стромы полового тяжа имели место в 8,7% и 2,2% наблюдений соответственно. Второе сообщение касается беременных с герминогенными опухолями яичников (n=102), большинство из которых были односторонними (84,3%) и диагностировались на ранних стадиях (76,4%) [37–39]. Более половины больных (52,0%) получали системную химиотерапию по схеме цисплатин с блеомицином. У 7 (6,9%) пациенток рецидив возник во время беременности. Альфа-фетопротеин был повышен только у 4 (57,1%) пациенток с рецидивами заболевания, что еще раз подчеркивает ограниченные возможности его использования в мониторинге беременных, страдающих этой патологией. Чаще всего у беременных рецидивные опухоли были локализованы в брюшной полости. Общая 5-летняя выживаемость составила 80,1%. Молодой возраст больной (≤20 против >20), большой размер опухоли (<20 см против ≥20 см) и распространенная стадия заболевания (II–IV против I стадии) — это наиболее важные прогностические факторы, ассоциированные с плохим прогнозом. При этом независимым прогностическим фактором остается стадия заболевания (HR 21,6, 95% CI 2,06–226, p=0,01).
Виды хирургического вмешательства
В зависимости от установленного диагноза, состояния половых желез и поставленных целей врач подбирает вид операции. При поликистозе проводится резекция обоих яичников. При выявлении кистозных образований с одной стороны, могут назначить резекцию правого либо левого яичника. В некоторых случаях достаточно сделать частичную резекцию. Но бывают ситуации, когда нужно полностью удалить половую железу или все придатки.
Частичная резекция
В репродуктивном возрасте женщинам, при наличии возможности, делают только частичную резекцию. Такая операция менее травматична, при ее проведении удается сохранить репродуктивную функцию.
Преимущественно такой метод используют при выявлении одиночных кист, поликистозе, воспалительных изменениях в тканях, разрывах, перекрутах кист. После операции, через некоторое время, прооперированный орган полностью восстанавливается и начинает вновь выполнять свои функции.
Резекция левого яичника
Удаление тканей левой половой железы необходимо, если на ней есть образования, которые следует удалить. Левые яичники у большинства женщин мельче правых, фолликулов в них меньше. Поэтому вероятность нарушения детородной функции при операциях на них ниже, чем при резекции правой половой железы.
Резекция правого яичника
По статистике, резекция правых половых желез проводится чаще. Это обусловлено тем, что кровообращение справа у многих пациенток лучше, поэтому проблемы с этой стороны возникают чаще.
Если на правом яичнике выявили большую кисту, опухоль, внематочную беременность, то врач может вырезать часть его тканей. Вероятность сохранения репродуктивного здоровья после такой работы хирургов достигает 70%.
Резекция обоих яичников
Чаще всего операцию на обеих половых железах проводят пациенткам с диагностированным поликистозом, который не поддается медикаментозной терапии. Ведь удалить склерозированные ткани нужно с двух сторон. Это повысит шансы на наступление овуляции и беременности.
Проводится двухсторонняя резекция как при поликистозе, так и при выявлении двухсторонних псевдомуцинозных или эндометриоидных кист.
Химиотерапия
После проведения хирургического стадирования всем беременным, больным РЯ, показана химиотерапия. Исключение составляют больные РЯ IA стадии (G1, G2). В случаях распространенного РЯ химиотерапия может быть единственным вариантом лечения, позволяющим сохранить беременность [27].
При этом схемы лечения беременных не должны отличаться от схем у небеременных с этой патологией. Химиотерапия противопоказана в I триместре беременности, поскольку ее назначение может привести к прерыванию беременности, внутриутробной гибели плода, а также к порокам его развития [27]. Во II и III триместрах химиотерапия может вызвать задержку роста плода, его недоношенность, низкий вес при рождении, а также мертворождение [28]. Побочное влияние химиотерапии на организм матери такое же, как и у небеременных, получающих химиотерапию, т. е. может проявляться миелосупрессией, в частности нейтропенией. Беременным назначается стандартная при РЯ схема химиотерапии: паклитаксел с карбоплатином. Исследования, проведенные на моделях животных, показали, что таксаны не влияют на органогенез и когнитивные функции. Однако проникающая способность этих препаратов через трансплацентарный барьер у людей до конца не известна [29–31].
Неэпителиальные новообразования яичников (герминогенные опухоли, а также опухоли стромы полового тяжа) у беременных диагностируются, как правило, на I стадии, основным методом их лечения является удаление пораженных придатков матки с сохранением контралатерального яичника. Если контралатеральный яичник визуально не изменен, его биопсию выполнять нецелесообразно. При опухолях стромы полового тяжа послеоперационная химиотерапия показана больным, начиная с IC стадии. Больным злокачественными герминогенными опухолями после операции химиотерапия не показана при незрелой тератоме IA стадии GI или при дисгерминоме IA стадии. При запущенных стадиях показана адъювантная химиотерапия, такая же, как и у небеременных женщин. Для них стандартной схемой является комбинация платины с этопозидом (BEP или EP) [32]. На основании данных литературы основная схема лечения включает комбинацию цисплатина (75 мг/м2) с еженедельным введением паклитаксела (80 мг/м2) со II триместра [32–34].
Реабилитация
Восстановительный период после лапароскопии намного меньше. Пациентки восстанавливаются за 2 недели, после лапаротомии период реабилитации растягивается на 2 месяца.
При проведении лапароскопии уже вечером в операционный день пациентке рекомендуют начать ходить, выполнять простые движения. Это необходимо для профилактики появления осложнений в виде спаек, тромбозов, нарушений работы кишечника.
Предупредить возникновение негативных последствий после резекции яичника можно, если после выписки продолжать выполнять рекомендации доктора:
- отказаться на 2-4 недели от половых контактов;
- не поднимать более 3 кг;
- исключить из меню пряности, специи, копченую пищу, спиртное.
Часто назначают медикаменты, с помощью которых можно предотвратить возвращение патологии. У многих менструальный цикл после операции восстанавливается самостоятельно.
Подготовка
Даже малейшее хирургическое вмешательство требует предварительного обследования для исключения возможных осложнений, а также выявления противопоказаний.
Естественно, перед резекцией больной также придется пройти лабораторные и инструментальные диагностические исследования.
В их число входят:
- Сдача биоматериалов для анализа (кровь для определения показателей форменных элементов, сворачиваемости, группы и резус-фактора, уровня гормонов, наличия признаков инфекционных болезней, моча, кал);
- Взятие мазков из влагалища для оценки микрофлоры;
- Проведение электрокардиографии, флюорографии, ультразвукового исследования, компьютерной томографии при необходимости.
В подготовительном периоде пациентке нужно соблюдать диету, в основе которой лежит употребление продуктов, не являющихся тяжёлыми для переработки пищевой системой. То есть, нельзя нагружать желудочно-кишечный тракт жирными, жаренными, копчёнными продуктами, высококалорийной и грубой пищей, вызывающей повышенное газообразование.
Минимум за неделю до назначенной даты рекомендуется прекратить употребление медикаментов, действие которых может негативно отразиться на ходе операции. Для этого предварительно стоит проконсультироваться с доктором, чтобы решить приём каких препаратов можно продолжить, а каких остановить.
За день до резекции пациентка должна минимально ограничить употребление еды, а за несколько часов перед вмешательством – даже воды. Передоперационный этап также заключается в изучении аллергологического анамнеза больной. Если у неё есть аллергическая реакция на какие-либо препараты, применяемые в ходе операции, нужно искать им альтернативу. Важное значение имеет гигиенический момент – удаление волос с лобковой области. Также совершается очищение кишечника с помощью клизмы.
Обратите внимание! Следование всем рекомендациям доктора при подготовке убережёт от осложнений, ведь несоблюдение даже малейших правил гигиены, если речь идёт о манипуляциях, совершаемых хирургами в человеческом теле, может привести к крайне нежелательным последствиям.
Зачем при операции оставляют часть яичника
При отсутствии показаний к проведению овариэктомии (полному удалению яичников), их ткани иссекают лишь частично. Это необходимо, чтобы половые гормональные железы могли продолжить работать. В ином случае в женском организме начинаются необратимые изменения.
Яичники являются источником эстрогенов, эти гормоны нужны женщине для поддержания нормального физического и эмоционального состояния. При удалении половых желез в организме начинаются изменения, схожие с климаксом. Разница заключается в том, что процесс угасания их функции у женщин после 45 лет идет постепенно. А после операции гормоны перестают вырабатываться резко, в результате организм испытывает колоссальный стресс.
Важно! Частичное сохранение яичниковой ткани, в которой расположены фолликулы, способствует тому, что организм продолжит функционировать в привычном режиме.
Восстанавливается ли яичник после резекции
При иссечении тканей яичника его объем уменьшается. При проведении операции хирург вырезает часть фолликулов. Их количество закладывается у девочек еще внутриутробно, поэтому надеяться на полное восстановление яичника после резекции не стоит. У некоторых наблюдается процесс пролиферации стромы, но на репродуктивную функцию это не влияет.
Решающее значение имеет не размер оставшейся части половой железы, а находящийся в ней фолликулярный запас. Примерную оценку состояния половой железы после операции можно сделать, если измерить ее объем.
Сколько лет работают яичники после резекции
Невозможно предположить, какой будет длительность функционирования репродуктивных желез после выполненной резекции. Возможны ситуации, когда женщина спокойно рожает нескольких детей и дожидается климакса после 40 лет даже при условии, что в 17 лет ей сделали резекцию. У некоторых пациенток половые железы после хирургического вмешательства могут сразу отказаться работать. В результате у женщины наступает незапланированный ранний климакс.
Продолжительность их работы будет зависеть от того, какую часть железы вырезали, сколько фолликулов удалили. При оставшемся небольшом фолликулярном запасе врачи часто назначают пациенткам гормональные препараты, они нужны, чтобы оттянуть климакс.
Акушерский прогноз
Беременность, осложненная раком, всегда сопряжена с высоким риском возникновения осложнений, независимо от методов проводимого лечения. Недоношенность, задержка роста плода, прерывание беременности (включая мертворождение) являются наиболее частыми акушерскими осложнениями. Популяционное исследование, проведенное с 1973 по 2012 г., показало, что онкологическое заболевание, диагностированное во время беременности, приводило к высокой неонатальной смертности, связанной, главным образом, с задержкой роста плода и ятрогенными преждевременными родами [37]. При РЯ и беременности акушерские осложнения могут быть вызваны не только основным заболеванием, но и осложнениями вследствие хирургического лечения и химиотерапии. В обзоре, опубликованном в 2015 г., описано 105 наблюдений инвазивного РЯ при беременности. Большинство беременностей (81,3%) закончилось рождением живых детей. Наиболее частой причиной гибели плода и новорожденного являлись преждевременные роды. Более чем у половины пациенток (71,6%) родоразрешение проводили путем кесарева сечения. У женщин, получавших во время беременности химиотерапию, не было выявлено пороков развития плода, кроме того, не было выявлено статистически достоверной разницы в задержке роста плода на фоне химиотерапии. Акушерский исход при РЯ в основном зависит от стадии заболевания и гистологического типа опухоли.
Какие могут быть осложнения
После любого хирургического вмешательства у пациентов могут возникнуть такие проблемы:
- повреждение органов брюшной полости;
- возникновение спаек;
- развитие кровотечения;
- инфицирование ран;
- аллергия на препараты, используемые при анестезии.
Среди отдаленных осложнений резекции называют появление бесплодия. Поэтому женщине рекомендуют начинать планировать беременность уже через 1-2 месяца после операции или назначают гормональные средства, с помощью которых можно сохранить оставшиеся фолликулы. Бесплодие может быть вызвано развитием спаечного процесса в тазу, снижением запаса яйцеклеток, ухудшением процесса выработки половых гормонов.
Восстановительный период
Самыми важными сутками являются первые. Чем правильнее врачи окажут медицинскую помощь, назначат лечение, тем успешнее будет результат.
Вставать с постели разрешается на вторые сутки. Особое место здесь занимает гигиена послеоперационных ран. Медсестры каждый день обязаны менять марлевые повязки, а швы обрабатывать специальным раствором.
Считается, что женщина окончательно восстанавливается через месяц. Половой покой необходимо соблюдать две недели, заниматься спортом можно через 30 дней. Также рекомендуется не принимать ванну в течение 10 дней.