Выкидышем на раннем сроке считается спонтанное прерывание беременности до 13 недель. При этом раскрываются внутренний и внешний зевы матки, эмбрион отделяется, нарушая целостность кровеносных сосудов. Обильное кровотечение — признак окончательной его гибели. Женщинам, столкнувшимся с такой проблемой, необходимо знать, какие выделения считаются нормальными после выкидыша, сколько дней идет кровь, и как не допустить осложнений.
Что такое выкидыш?
К сожалению, беременность не всегда проходит благополучно у многих женщин, и родить ребенка для многих представляет большую проблему. Ситуацию, когда беременность заканчивается до 37 недель, называют невынашиванием беременности. При этом обрыв в периоде до 21 недели включительно называют выкидышем, а за пределами этого срока – преждевременными родами. Период продолжительности беременности до 12 недель является ранним выкидышем, а с 12 по 21 неделю – поздним. До 15% всех беременностей заканчивается выкидышами, а примерно 7% – преждевременными родами.
Симптоматика при прерывании беременности может сильно отличаться: так при выкидыше на раннем сроке женщина жалуется на то, что внизу болит живот и отмечает появление розовых или коричневых выделений. Клиническая картина может меняться в зависимости от того, проводилась ли чистка после выкидыша или нет. Если выкидыш прошел без осложнений, то при отсутствии чистки кровотечение длится в пределах 5-10 дней, а после чистки этот период растягивается до 14-20 суток.
Причина заключается в том, что при чистке удаляется часть эндометрия и сосуды матки повреждаются в большем объеме, что приводит к возникновению более поздних выделений. Характер выделений после выкидыша без чистки, как правило, необильный, что обусловлено тем, что плодное яйцо выходит без разрыва, целиком, оно невелико по размерам и его отделение на ранних сроках не так сильно травмирует матку. Процедура чистки более травматична, хотя и необходима в ряде случаев, и приводит к более длительному и обильному кровотечению.
Выводы
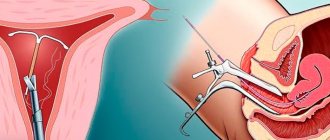
Маточное выскабливание – это медицинская манипуляция, которая имеет некоторые побочные эффекты. В частности, после чистки идёт довольно длительный восстановительный период. Если не соблюдать все правила и нарушать рекомендации, восстановление затянется на несколько месяцев, и возможно обострение осложнений после выкидыша.
Специалисты отделения абортов и контрацепции МГО «Диана», благодаря современному оборудованию, проведут выскабливание после выкидыша максимально аккуратно и безопасно, не травмируя стенки матки. Это позволит быстро восстановить здоровье после потери ребенка, избежать осложнений и вернуть репродуктивную систему женщины в активное состояние.
Поделиться ссылкой:
Причины выкидыша
Причины выкидыша могут быть самые разнообразные:
- генитальная и экстрагенитальная патология матери;
- генетические нарушения зародыша и плода;
- стрессы;
- эндокринные расстройства.
Генитальные патологии включают аномалии развития матки (двурогая, седловидная матка, наличие перегородки в матке), миому матки, воспалительные процессы в женском репродуктивном аппарате, гипоплазия и истмико-цервикальная недостаточность.
Экстрагенитальная патология включает артериальную гипертензию, сахарный диабет, почечную, печеночную недостаточность и другую патологию. Генетические нарушения со стороны зародыша, хромосомные аберрации могут приводить к структурным нарушениям, что приводит к изгнанию плода из полости матки.
В списке иммунной патологии большую роль играет такая причина, как антигены гистосовместимости и несовместимость по резус-фактору. Чрезвычайно распространен так называемый антифосфолипидный синдром (АФС), когда образуются антитела к фосфолипидным мембранам клеток плода и его оболочек. При этом активируется процесс свертывания, приводя к ДВС-синдрому (диссеминированное внутрисосудистое свертывание). Происходит тромбоз в сосудах плаценты и децидуальной оболочки, нарушается питание плода, возникает его гипоксия, плод умирает и отторгается.
Большую роль в невынашивании играет гормональный фон: особенно недостаточность яичников, приводящая ко снижению уровня прогестерона; и гиперандрогения надпочечникового и яичникового происхождения. Инфекционные заболевания также имеют большое значение в инициировании выкидыша. Общая соматическая инфекционная патология, а также генитальная патология, связанная с заболеваниями, передаваемыми половым путем (хламидии, уреаплазмы, токсоплазмы и т.д.) способна вовлекать ткани зародыша и плодной оболочки.
Стрессы и психогенный фактор сами по себе могут быть причиной выкидыша, чему в реальной жизни есть множество подтверждений. Повышенный эмоциональный фон способен активировать сократительную активность матки, вызывая отхождение плодного яйца от стенок.
Почему происходит отторжение плода?
Причину самопроизвольного аборта связывают многими факторами:
- Гормональные нарушения в организме. Когда наблюдается дефицит женского прогестерона или избыток мужского андрогена, то будущей маме назначают гормональные препараты, минимизирующие риск потери ребенка.
- Генетические нарушения эмбриона.
- Стрессы, ослабленный иммунитет.
- Неправильный образ жизни.
- Сопутствующие болезни, в частности, из области гинекологии.
- Травмы, физические и психологические нагрузки.
Клинические симптомы выкидыша
По степени выраженности процесса изгнания плода из матки различают:
- угрожающий выкидыш;
- начинающийся выкидыш;
- аборт в ходу;
- полный аборт;
- неполный аборт.
Отличительной чертой угрожающего выкидыша будут ноющие боли внизу живота или крестце, что является проявлением активации сократительной активности миометрия. Тем не менее, будущего ребенка еще можно спасти, так как плодное яйцо сохраняет связь с маткой.
При начинающемся выкидыше появляются схваткообразные боли, кровянистые выделения, происходит отслойка плодного яйца. Осмотр на кресле позволяет обнаружить открытие наружного зева матки.
Аборт в ходу означает отслойку плодного яйца, которое полностью теряет связь со стенкой матки и смещается в нижние ее отделы. В это время начинаются сильные схваткообразные боли, шейка раскрывается и плод изгоняется: либо полностью (полный аборт), когда в матке остаются лишь фрагменты децидуальной оболочки; либо частично (неполный аборт), когда часть сегментированного плодного яйца остается в полости матки и впоследствии может создать проблемы.
Выраженность и спектр симптомов зависит от триместра: для I триместра свойственна боль и кровянистые выделения, для II триместра – кровотечение вначале не характерно, а присоединяется после выхода плода, сам процесс изгнания сопровождается очень сильными приступами боли.
В случае предлежания плаценты все стадии могут сопровождаться сильным кровотечением. Охарактеризовать все этапы можно наличием тянущих болей при угрозе выкидыша; присоединением схваткообразных болей. Выделения при выкидыше в его начале имеют кровянистый характер. Схватки сильные. В случае неполного аборта может быть стихание схваток на фоне кровотечения.
Возможные выделения в послеабортный период
Чаще всего женщины считают возобновление месячных после аборта – главным признаком восстановления после аборта. Отчасти, они окажутся правыми. Ведь восстановленный цикл означает, что репродуктивное здоровье в норме. Однако в норме должны быть и состояние всех органов тазовой области, психическое состояние женщины. Но, прежде чем говорить о полной поправке организма после…
Аборт до какого срока является наиболее безопасным? Аборт – это единственная операция, которая проводится с целью прекращения нормального функционирования организма. Конечно, бывают случаи, когда прерывание беременности необходимо по медицинским показаниям, но в большинстве случаев, как утверждает статистика, женщины решаются прервать абсолютно здоровую беременность. Независимо от личных причин женщины, если уже…
Беременность к концу второго триместра характеризуется уже полностью сформировавшимся ребенком, которому осталось лишь окрепнуть, чтобы родиться на свет. Об аборте на поздних сроках по желанию женщины, а также о медикаментозном уже речи не идет. С февраля 2012 года в Росси действует закон, по которому существует лишь одна социальная причина прерывания беременности…
Какие выделения должны насторожить, а какие считаются нормой? Многие девушки и женщины сначала паникуют, не пытаясь разобраться в ситуации. А ведь обычная консультация врача о возможных последствиях может избавить от многих лишних вопросов. Чего ожидать? Возможны ли выделения после аборта ? Кровотечение какой обильности есть отклонением от нормы? Желтые выделения после аборта, коричневые выделения сигнализируют о чем? Данная статья посвящена ответам на эти вопросы. Но, следует помнить, квалифицированную медицинскую информацию может дать только врач.
После искусственно прерванной беременности женский организм ослабевает в той или иной мере. Среда для новых и укрепления существующих инфекций создается сочетанием пониженного иммунитета и травм внутренних половых органов. Для предотвращения осложнений развития инфекций, женщине после аборта необходимо следить за выделениями из влагалища. Они появляются примерно на 3 день. Особенно опасны желтые выделения после аборта с резким запахом гнили. Это явный признак половой инфекции. Немедленно стоит обратиться к врачу. Чем раньше начать лечение, тем больше вероятность благополучного исхода предотвращения осложнений.
Диагностика угрозы выкидыша
Диагностику устанавливают на основании жалоб пациентки, результатах гинекологического осмотра и лабораторных тестов на гормоны. При гинекологическом осмотре выявляют умеренное раскрытие маточного зева, через который можно пропальпировать нижнюю часть плодного яйца.
Замершую, неразвивающуюся беременность подозревают, когда размеры матки и плода отстают от сроков беременности.
Подспорьем в установлении замершей беременности могут быть анализы на прогестерон и хорионический гонадотропин, показатели которого для I триместра должны колебаться от 40000 МЕ/литр, а для II триместра – 70000-100000 МЕ/литр. Недостаток прогестерона говорит о плохой секреции гормона желтым телом беременности и плацентой. Имеет значение уровень эстрогена: он должен укладываться в нормативы, характерные для каждого периода беременности – этот гормон обеспечивает нормальный рост плаценты.
Если есть предположение о гиперандрогенемии, то проводят анализ на определение 17-кетостероидов в крови и моче. Превышение нормального уровня грозит выкидышем. При АФС обнаруживают антитела к кардиолипину, маркеры активации свертывания крови, волчаночный антикоагулянт.
Желтые выделения после чистки матки
Если после выскабливания матки у женщины появились нетипичные желтые выделения, то это указывает на инфекционный процесс, протекающий в органах репродуктивной сферы. Процесс выскабливания матки и подготовка к нему требуют выполнения ряда мероприятий, направленных на профилактику инфекционно-воспалительных осложнений в послеоперационном периоде. Когда в ходе гинекологического вмешательства нарушаются санитарно-эпидемиологические требования, возрастает риск развития инфекционной патологии. То же наблюдается при экстренном проведении вмешательства, когда пациентка подверглась процедуре чистки без уточнения её инфекционного статуса. При благоприятном стечении обстоятельств, предшествующих чистке, женщина проходит обследование и при выявлении воспалительных изменений или заболевания, она подвергается санации.
Чаще всего осложнением кюретажа становятся:
- цервицит;
- эндометрит;
- эндоцервицит;
- сальпингоофорит;
- метроэндометрит.
Желтые выделения после выскабливания могут возникать при цервиците. Патология представляет собой воспаление цервикального канала. Причиной могут стать:
- травмирование шейки матки во время чистки;
- наличие половых инфекций и дисбиоза влагалища перед операцией;
- нарушение женщиной рекомендаций послеоперационного периода;
- несоблюдение врачами правил асептики и антисептики во время выполнения выскабливания матки.
Выделяют следующие разновидности цервицита, формирующегося после выскабливания.
- Гнойный. Возбудителями чаще всего являются бактерии: гонококки, трихомонады, уреаплазмы, микоплазмы, хламидии. При развитии гнойной формы поражается цилиндрический эпителий шейки матки. Выделения обильные и гнойные, желтого цвета с неприятным запахом.
- Серозно-гнойный. Причиной заболевания является условно-патогенная флора половых путей. При дисбактериозе во влагалище активно размножаются кишечная палочка, стафилококки, стрептококки и другие микроорганизмы, которые в ходе операции проникают в эндоцервикс и запускают процесс воспаления. Он также сопровождается желтыми выделениями.
- Атрофический. Формируется после чистки не сразу. Характеризуется уменьшением толщины слизистой оболочки шейки матки.
В целом заболевание может протекать бессимптомно. Появление желтых гнойных выделений после выскабливания указывает на острую форму воспаления.
А также от женщины поступают следующие жалобы:
- тянущие боли в нижней части живота;
- болезненность в поясничном отделе;
- желтые выделения могут содержать примесь крови;
- частое и болезненное мочеиспускание.
В некоторых случаях после чистки и развития цервицита может наблюдаться повышение температуры.
Во время гинекологического осмотра врач, помимо желтых выделений, отмечает отечность и покраснение части шейки матки, выходящей во влагалище. А также могут выявляться мелкие кровоизлияния и изъязвления.
При отсутствии лечения патология переходит в хроническую форму. Желтые выделения становятся менее обильными, но содержат примеси крови. Женщина ощущает непрекращающуюся ноющую боль в поясничной области, во время полового акта.
Диагностируется цервицит на основании влагалищного осмотра и цитологии мазка.
Как предотвратить выкидыш?
Для предотвращения выкидыша осуществляют комплекс мероприятий, объем которых зависит от конкретной причины, приводящей к угрозе выкидыша. Необходимо обеспечить женщине полный эмоциональный и физический покой (постельный режим), сбалансированное питание. Обеспечить лекарственную терапию с учетом возможного тератогенного эффекта и преобладающих симптомов. Так, при усилении сократительной активности матки, показаны спазмолитики («Баралгин», «Но-шпа», 25% сульфат магния). Иногда хорошо помогают бета-адреномиметики («Ритодрин», «Партусистен» и др.).
При гипофункции желтого тела при беременности и плацентарной недостаточности назначают «Утрожестан», «Дюфастон». При аномалиях развития матки добавляют эстрогены, а при гипофункции яичников – хориогонин. При гиперандрогении можно предписывать небольшие дозы глюкокортикоидов для подавления их функции посредством снижения активности адренокортикотропного гормона.
При истмико-цервикальной недостаточности устанавливают пессарий, восполняющий несостоятельность тонуса шейки матки. При антифосфолипидном синдроме корректируют нарушения в свертывающей системе («Гепарин», «Трентал», «Курантил» и др.), проводят плазмаферез для уменьшения концентрации антител. Добавляют физиотерапевтические методы для снижения лекарственной нагрузки на беременную женщину и плод (синусоидальная стимуляция матки, эндоназальная гальванизация и т.д.).
Характер первой менструации
Первые месячные после выкидыша в 95 % случаев меняют свою характеристику в сравнении с менструациями до зачатия. Нередко новый цикл совпадает с предыдущим графиком, но и его смещение также считается нормой. Не является нарушением изменение объема выделяемой крови, наличие ПМС и прочих критериев, если показатели укладываются в медицинский стандарт.
Норма первых месячных и цикла после выкидыша:
- длительность менструации – 3─7 дней;
- количество крови – 90─150 мл (примерно 4 смены прокладок за сутки);
- состав выделений – темно-красный или красно-коричневый цвет с отсутствием сгустков больше 1,5 см, без неприятного запаха;
- восстановление цикла – на протяжении 3 месяцев после самопроизвольного аборта;
- ПМС – умеренная или среднетяжелая выраженность симптомов;
- продолжительность фолликулярной и лютеиновой фазы – по 14─16 дней;
- овуляция – полноценная.
Через сколько появятся месячные – зависит от тяжести состояния женщины после выкидыша. По стандарту гинекологи за начало фолликулярной фазы берут день спонтанного полного аборта. При благоприятном прогнозе первая менструация наступает, спустя 24─35 дней после срыва беременности. Отклонение характера следующих циклов от нормы врачами расценивается как признак функциональных нарушений и патологий.